Панникулит-фиброзное воспаление подкожных тканей, симптомы и лечение

Панникулит-фиброзное воспаление подкожных тканей, симптомы и лечение
Панникулит — редкое заболевание подкожной жировой клетчатки
Воспалительные процессы способны развиваться во всех соединительных тканях, в том числе и подкожном жировом слое. Иногда они приводят к образованию жировой гранулемы или панникулиту. Для этой болезни хаpaктерна локальная атрофия кожи, разрушение жировых клеток, и замещение их фиброзными, рубцовыми тканями. На участке поражения образуются участки западания кожи, пятна, узлы, гнойные воспалительные очаги. Могут затрагиваться и внутренние органы. Что за болезнь панникулит, каковы её причины, проявления, и как проводится терапия этого заболевания?
Панникулит: виды, признаки, причины и стадии
Панникулит, в зависимости от причины, делится на первичный и вторичный. Первичный П. диагностируется как самостоятельное отдельное заболевание, возникшее, казалось бы, «ниоткуда». Обследование позволяет предположить причины часто наследственного хаpaктера. Порой в процессе диагностики выявляются другие скрытые болезни, которые привели к панникулиту. Тогда патология автоматически переводится во вторичный панникулит.
Классификация в МКБ 10
МКБ 10 выделяет следующие типы панникулита:
- Вебера Крисчена (код М35.6);
- шеи и позвоночника (М54.0);
- волчаночный (L93.2);
- неуточненный (М79.3).
К неуточненному относятся все остальные виды панникулита, не вошедшие в МКБ.
Панникулит Вебера Крисчена
Патология первичного типа — идиопатический панникулит Вебера Крисчена развивается спонтанно у людей с избыточным жировым слоем, чаще всего у женщин.
На его долю выпадает до 50% всех заболеваний. Болезнь часто даёт рецидивы. При болезни Вебера Крисчена узлы и бляшшки располагаются на ягoдицах, бёдрах, молочных железах, животе, спине, верхней области рук. Узлы достигают больших размеров (до 5 см) и могут сливаться в большие конгломераты. Причина болезни не выяснена.
На фото: панникулит Вебера Крисчена.
Вторичный панникулит
Так же часто наблюдается вторичный панникулит, обусловленный различными болезнями, действием некоторых лекарств, криотерапией. В этом случае П. выступает как последствие болезней или каких-то факторов.
Что вызывает панникулит
Чаще всего к панникулиту приводят:
- аутоиммунные заболевания соединительных тканей (красная волчанка, васкулиты — узелковый периартериит, б. Хортона и др.);
- системный артрит;
- нарушения жирового обмена;
- крайняя стадия ожирения;
- заболевания органов (панкреатит, подагра, почечная недостаточность, гепатит, диабет, нефрит);
- инфекционные и вирусные заболевания (стафилококковая и стрептококковая инфекция, грибковые поражения, сифилис);
- злокачественные процессы (лейкозы, опухоли мягких тканей);
- лимфаденит;
- травматические поражения кожи;
- образование послеожоговых и послеоперационных рубцов;
- пластические операции (в частности, неудачно выполненная липосакция);
- применение некоторых схем лечения и медицинских препаратов:
- например, лечение холодом;
- применение пентазоцина или меперидина;
- длительная терапия кортикостероидами (панникулит здесь может проявляться в виде синдрома отмены);
- наследственные и врождённые заболевания (врождённая красная волчанка, легочная недостаточность, недостаток альфа-антитрипсина и др.);
- пониженный иммунитет на почве СПИДа, химиотерапии и др. причин;
- внутривенный прием наркотиков.
Классификация по форме течения
Панникулит имеет разные формы течения: острую, подострую и рецидивную.
- В острой форме панникулита яркие клинические проявления: жар, миалгия и артралгия, висцеральная симптоматика с признаками почечных и печеночных патологий.
- Подострый панникулит имеет более мягкие симптомы. Он сопровождается началом деструктивных процессов в подкожном слое.
- Рецидивный П. возникает при хронической форме, в которую переходит невылеченная болезнь. Проявляет себя периодическим вспышками болезни, после которых наступает ремиссия (период нормального самочувствия).
Классификация по клиническим признакам
Клинически различают четыре формы:
- узловую (в виде единичных узлов мелких и крупных узлов розового, красного, фиолетового цвета);
- бляшечную (множественные бугристые узлы синюшного или багрового оттенка образуют бляшшки, расположенные на туловище и конечностях);
- воспалительно-инфильтративную (в подкожном слое возникают абсцессы, которые проникают в более глубокие слои и органы);
- висцеральную, при которой могут поражаться жировые ткани печени, поджелудочной, почек, кишечника и других органов.
Панникулит может иметь смешанную форму течения, при которых узловая форма перетекает в бляшечную и далее в воспалительно-инфильтративную.
Классификации по причинам
Некоторые хаpaктерные виды панникулита имеют свои специфические названия по причинам, их вызвавшим:
- Так, панникулит, вызванный лечением, операциями, медицинскими препаратами или наркотиками, называется искусственным П.
- Аутоиммунными патологиями соединительных тканей — иммунологическим.
- Красной волчанкой — волчаночным.
- Подагрой, почечной недостаточностью, приёмом препаратов, превышающих кристаллизацию — кристаллическим.
- Панкреатитом — ферментативным П.
- Наследственными заболеваниями — наследственным панникулитом.
Мезентериальный панникулит
Отдельной редкой разновидностью висцерального П. является мезентериальный панникулит, приводящий к рубцеванию брыжейки — двойной тонкой оболочки, которая покрывает все петли кишечника, прикрепляет их к задней стенке брюшной полости, не допуская перекручивания.
Панникулит обычно является следствием воспалительного процесса в ЖКТ, может привести к тромбозу сосудов и некрозу тканей тонкого кишечника. Наблюдается эта патология нечасто, что является её причиной, доподлинно неизвестно.
Панникулит шеи и позвоночника
Вызывать его могут:
- анкилозирующий спондилоартрит;
- инфекционный спондилит (на почве стрептококкового тонзиллита, ангины, дифтерии, туберкулеза и др. инфекций);
- миозит;
- опухоли позвоночника с метастазами в подкожные ткани;
- травмы и операции.
Но панникулит шеи и позвоночника во врачебной пpaктике достаточно редкие, хотя и очень опасные заболевания.
Волчаночный панникулит
Сочетает в себе типичные симптомы панникулита со специфическим дерматозом при дискоидной красной волчанкой: узлы, бляшшки и инфильтраты развиваются на фоне розово-красной шелушащейся эритематозной сыпи.
Для волчаночного панникулита свойственно тяжелое течение с поражением соединительных тканей, суставов и органов.
Стадии панникулита
- В первой стадии П. (воспалительной) в тканях кожи и жира скапливается жидкостный инфильтрат, что проявляется отечностью и симптомами обострения.
- Во второй подострой стадии гистология выявляет некротические участки в подкожном жировом слое, гистиоцитарный фагоцитоз.
- Третья стадия П. проявляет себя образованием: рубцов и спаек; полостей, наполненных жидкостью и коллагеном; кальциевыми подкожными отложениями.
Симптомы панникулита
Рассмотрим клинические признаки при разных формах течениях и видах П.
Острый и подострый панникулит
Острый панникулит напоминает по симптомам ОРВИ, приступ ревматоидного или инфекционного артрита:
- температура больного внезапно вырастает до высоких значений;
- наблюдается головная, мышечная и суставная боли;
- возможны тошнота, рвота, нарушения сна.
Дифференцировать П. от других болезней можно по кожным признакам:
- на коже появляются узлы размером от 5 до 35 мм, наполненные жидкостью и гноем;
- на месте вскрытого и зажившего узла образуются втяжные рубцы и пятна бордового, красноватого, синеватого цвета;
- постепенно узлов становится все больше, и они формируются в бугристые бляшшки;
- пятна очень долго не проходят;
- со временем при хроническом П. бляшшки переходят в инфильтраты.
Когда отеки узлов уменьшаются, симптомы обострения проходят. Инструментальная диагностика позволяет определить изменение структуры подкожного слоя: кожную атрофию и фиброз жировой ткани. Это симптомы, хаpaктерные для подострой стадии.
Хронический рецидивный панникулит
В состоянии ремиссии симптомы общего плохого самочувствия отсутствуют. Новая вспышка П. манифестирует такими же клиническими признаками, как и острый панникулит. Но обострение при хроническим панникулите протекает более тяжёло, так как на этой стадии уже возможны висцеральные симптомы, связанные с поражением тканей печени, сердца, селезёнки, лёгких и др. органов. Наблюдаются:
- гепатомегалия и спленомегалия;
- нарушения сердечного ритма;
- дыхательная недостаточность;
- изменения гемограммы (понижение лейкоцитов, эозинофилия, умеренное увеличение СОЭ).
Образовавшиеся узлы сдавливают, нервные, кровеносные и лимфатические сосуды, приводя к болям, нарушениям кровоснабжения и лимфостазам — отекам в патологических областях из-за плохой циркуляции лимфы.
Инфильтративная и пролиферативная форма П., часто наблюдаемая при oнкoлoгических патологиях хаpaктеризуется быстрым ростом узлов, их распадом, поражением органов, слабостью больного.
Хронический рецидивирующий панникулит имеет нeблагоприятный прогноз, так как рано или поздно приводит к сепсису, гангрене конечностей, циррозу печени и к другим поражениям жизненно важных органов.
Мезентериальный панникулит: симптомы
Для мезентериального панникулита хаpaктерны:
- частые боли различной интенсивности в кишечнике;
- при обострении высокая температура;
- тошнота, рвота после приёма пищи;
- похудение.
Поставить правильный диагноз при этом виде П. при помощи рентгена и даже компьютерной томографии часто не удаётся. Обычно подозревают совсем другие заболевания: paк, спайки кишечника, язву, энтероколит и др.
Симптомы шейного панникулита
Шейный панникулит хоть редкое, но весьма опасное заболевание, так как может в запущенной форме привести к сдавливанию позвоночной артерии, развитию ишемии и необратимым изменениям мозга.
Заподозрить шейный панникулит можно при следующих симптомах:
- острые боли и отеки в шее на фоне высокой температуры;
- ограничение подвижности шейного отдела;
- бугристая кожная поверхность, пятна, втяжения кожи в шейной области;
- головные боли, головокружения;
- темнота в глазах, плавающие предметы в зрительном поле;
- нарушения слуха;
- расстройства памяти, умственных способностей и другие явления деменции.
Ещё одно осложнение шейного панникулита — инфильтративное воспаление оболочек спинного мозга, развитие восходящей инфекции и менингит. В этом случае П. развивается стремительно и быстро приводит к летальному исходу.
Диагностика и лечение панникулита
Панникулит из-за своего полиморфизма обследуется у целого ряда специалистов: терапевтов, дерматологов, ревматологов, хирургов, гастроэнтерологов и т. д. Начинать обследование необходимо у терапевта.
Лабораторное и инструментальное обследование
- лабораторные анализ (общая гемограмма крови, бактериологический анализ, печеночные, панкреатические пробы, анализы мочи, иммунологические анализы);
- УЗИ органов, рентген, КТ или МРТ;
- биопсия подкожных тканей с последующей гистологией.
При волчаночном панникулите берут анализы:
- антинуклеарный фактор;
- уровень комплемента (на активность белков сыворотки);
- на антитела (специфические иммуноглобулины).
Лечение консервативное и хирургическое
Лечение панникулита должно быть комплексным:
- противоинфекционная, антивоспалительная и противоотечная терапия (антибиотики пенициллиновой группы или ШСД, НПВС, антивирусные препараты, глюкокортикостероды, циклофосфан);
- хирургическое удаление узлов, вызывающих компрессию сосудов;
- вскрытие и удаление абсцессов, гнойников, флегмон с промыванием полостей дезинфицирующими растворами;
- дезинтоксикация (прием сорбентов, переливание плазмы);
- антисупрессанты, если причина панникулита — аутоиммунное заболевание;
- гепатопротекторы;
- гемодиализ;
- физиотерапия (УФО, УВЧ, УВТ, лазерная терапия);
- витаминотерапия и др. методы.
Поведение больного при панникулите
Пациенту с панникулитом необходимо:
- много пить;
- соблюдать пocтeльный режим в период обострений;
- придерживаться диеты, ограничивающей жирную, соленую, белковую, жареную пищу;
- кушать много овощей и фруктов;
- отказаться от алкоголя и курения;
- следить за своим весом;
- постоянно наблюдаться у врача.
Выполнение всех этих условий при панникулите улучшит прогноз и приведет к выздоровлению.
Панникулит
Панникулит — прогрессирующее поражение подкожной жировой клетчатки воспалительного хаpaктера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. При висцеральной форме панникулита происходит поражение жировых клеток печени, поджелудочной железы, почек, жировой клетчатки сальника или забрюшинной области. Диагностика заболевания основана на клинике и данных гистологического исследования. Лечение панникулита зависит от его формы.
Общие сведения
Примерно половина случаев панникулита приходится на спонтанную (идиопатическую) форму заболевания, которая чаще встречается у женщин в возрасте от 20 до 50 лет. Остальные 50% — это случаи вторичного панникулита, развивающегося на фоне системных и кожных заболеваний, иммунологических нарушений, действия различных провоцирующих факторов (холод, некоторые медикаменты). Известно, что в основе развития панникулита лежит нарушение перекисного окисления жиров. Но, несмотря на многочисленные исследования в области этиологии и патогенеза этого заболевания, дерматология до сих пор не имеет четкого представления о механизме его возникновения.
Читать еще: Колоноскопия кишечника под наркозомКлассификация панникулита
В классификации панникулита выделяют первичную или спонтанную форму заболевания (панникулит Вебера-Крисчена) и вторичную. К вторичному панникулиту относятся:
- иммунологический — нередко наблюдается на фоне системных васкулитов, у детей может быть вариантом течения узловатой эритемы;
- волчаночный (люпус-панникулит) — развивается при глубокой форме системной красной волчанки, хаpaктеризуется сочетанием симптомов панникулита с кожными проявлениями, типичными для дискоидной волчанки;
- ферментативный — связан с воздействием панкреатических ферментов, уровень которых в крови повышается при панкреатите;
- пролиферативно-клеточный — возникает при лейкемии, лимфоме, гистиоцитозе и др.
- холодовой — локальная форма панникулита, развивающаяся в ответ на сильное холодовое воздействие, проявляется плотными розовыми узлами, которые проходят в течение 2-3 недель;
- стероидный — может возникать у детей в течение 1-2 недель после окончания общего лечения кортикостероидами, хаpaктеризуется самопроизвольным излечением и не требует терапии;
- искусственный — связан с введением некоторых медикаментозных препаратов;
- кристаллический — развивается при подагре и почечной недостаточности в связи с отложением в подкожной клетчатке уратов и кальцификатов, а также при отложении кристаллов после инъекций пентазоцина или менеридина;
- панникулит, связанный с дефицитом α1-антитрипсина (ингибитора α-протеазы), — наследственное заболевание, сопровождающееся системными проявлениями: васкулитами, геморрагиями, панкреатитом, гепатитом, нефритом.
По форме образующихся при панникулите узлов различают узловой, инфильтративный и бляшечный варианты заболевания.
Симптомы панникулита
Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожно-жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках, реже — в области живота, гpyди или на лице. После разрешения узлов панникулита остаются очаги атрофии жировой клетчатки, которые выглядят как округлые участки западения кожи.
Узловой вариант панникулита хаpaктеризуется появлением в подкожной клетчатке типичных отдельно расположенных узлов размером от 3-4 мм до 5 см. Кожа над узлами может иметь окраску от обычной до ярко-розовой.
Бляшечный вариант панникулита представляет собой отдельные скопления узлов, которые, срастаясь, образуют бугристые конгломераты. Цвет кожи над такими образованиями бывает розовый, бардовый или бардово-синюшний. В некоторых случаях конгломераты узлов распространяются на всю клетчатку голени, плеча или бедра, сдавливая при этом сосудистые и нервные пучки, что обуславливает выраженную болезненность и отек конечности, приводит к лимфостазу.
Инфильтративный вариант панникулита протекает с расплавлением узлов или их конгломератов. При этом в области узла или бляшшки, как правило, ярко красного или бардового оттенка, появляется флюктуация, типичная для абсцесса или флегмоны. Однако при вскрытии узлов из них выходит не гной, а маслянистая масса желтого цвета. На месте вскрывшегося узла образуется длительно не заживающее изъязвление.
Смешанный вариант панникулита — встречается редко и представляет собой переход узловой формы в бляшечную, а затем в инфильтративную.
Изменения со стороны подкожной жировой клетчатки в случае спонтанного панникулита могут не сопровождаться нарушением общего состояния пациента. Но чаще в начале заболевания наблюдается симптоматика, схожая с проявлениями острых инфекций (ОРВИ, гриппа, кори, краснухи и др): головная боль, общая слабость, повышение температуры, артралгии, боли в мышцах, тошнота.
Висцеральная форма панникулита хаpaктеризуется системным поражением жировых клеток по всему организму с развитием панкреатита, гепатита, нефрита, образованием хаpaктерных узлов в забрюшинной клетчатке и сальнике.
По своему течению панникулит может быть острым, подострым и рецидивирующим, длиться от 2-3 недель до нескольких лет. Острая форма панникулита хаpaктеризуется выраженным изменением общего состояния с высокой температурой, миалгиями, болями в суставах, нарушением функции почек и печени. Несмотря на проводимое лечение, состояние пациента прогрессивно ухудшается, изредка бывают непродолжительные ремиссии, но в течение года заболевание заканчивается летальным исходом.
Подострое течение панникулита более сглаженное. Для него типично нарушение общего состояния, лихорадка, изменения функциональных проб печени, резистентность к проводимому лечению. Наиболее благоприятно рецидивирующее или хроническое течение панникулита. При этом рецидивы заболевания протекают не тяжело, часто без изменения общего самочувствия и чередуются с длительными ремиссиями.
Диагностика панникулита
Диагностику панникулита дерматолог проводит совместно с ревматологом, нефрологом и гастроэнтерологом. Пациенту назначают биохимический анализ крови и мочи, печеночные пробы, исследование панкреатических ферментов, пробу Реберга. Выявление узлов висцерального панникулита осуществляют с помощью УЗИ органов брюшной полости, УЗИ почек. поджелудочной железы и УЗИ печени. Посев крови на стерильность позволяет исключить септический хаpaктер заболевания. Для дифференцировки инфильтративного варианта панникулита от абсцесса проводят бактериологическое исследование отделяемого вскрывшегося узла.
Точный диагноз панникулита устанавливают по результатам биопсии узла. При гистологическом исследовании выявляют воспалительную инфильтрацию, некроз жировых клеток и их замещение соединительной тканью. Диагностика волчаночного панникулита основана на данных иммунологических исследований: определение антинуклеарного фактора, антител к ds-ДНК, комплемента С3 и С4, антител к SS-A и др.
Дифференциальную диагностику панникулита проводят с узловатой эритемой, липомой, олеогранулемой, инсулиновой липодистрофией при сахарном диабете, актиномикозом, индypaтивным туберкулезом.
Лечение панникулита
Терапия панникулита проводится комплексно в зависимости от его формы и течения. Для лечения узлового панникулита с хроническим течением назначают нестероидные противовоспалительные (напроксен, диклофенак) и антиоксиданты (витамин Е, аскорбиновая кислота), проводят обкалывание единичных узловых образований глюкокортикоидами. Эффективны физиопроцедуры: УВЧ, фонофорез гидрокортизона, магнитотерапия, озокерит, ультразвук, лазеротерапия.
При бляшечной и инфильтративной форме, подостром течении панникулита применяют глюкокортикостероиды (гидрокортизон, преднизолон) и цитостатики (циклофосфан, метотрексат). Для улучшения функции печени целесообразно назначение гепатопротекторов. Лечение вторичных форм панникулита обязательно включает терапию фонового заболевания: панкреатита, СКВ, васкулита, подагры.
Панникулит
- Боль в мышцах
- Боль в пораженной области
- Боль в суставах
- Боль в эпигастральной области
- Головная боль
- Изменение оттенка кожи
- Нарушения в работе кишечника
- Недомогание
- Отечность в пораженном месте
- Подкожные узелки
- Покраснение кожи в месте поражения
- Появление язв
- Рвота
- Слабость
- Снижение массы тела
- Субфебрильная температура
- Тошнота
Панникулит – это патология, имеющая воспалительный хаpaктер и поражающая подкожно-жировую клетчатку, что чревато её разрушением и возникновением вместо неё патологической ткани, т. е. соединительной. Болезнь бывает первичной и вторичной, а в половине ситуаций отмечается её спонтанное начало, которому не предшествуют какие-либо патологические процессы. Помимо этого, выделяется ряд предрасполагающих источников.
Клиническая картина будет несколько отличаться в зависимости от разновидности патологии, однако общим проявлением считается формирование узловых новообразований в подкожной жировой клетчатке, причём локализоваться они могут на разной глубине.
Чтобы поставить правильный диагноз, необходим целый комплекс диагностических мероприятий, начиная от изучения истории болезни пациента и закачивая биопсией новообразования.
Лечение выполняется только при помощи консервативных методик, но будет диктоваться формой болезни.
Пpaктически половина случаев возникновения подобного заболевания носит идиопатический хаpaктер – это означает, что поражение подкожной клетчатки развивается спонтанно, без каких-либо патологических предпосылок. При этом основную группу риска составляют представительницы женского пола в возрастной категории от 20 до 50 лет.
Вторая половина получила название вторичный панникулит, поскольку развивается на фоне:
- экземы, опоясывающего лишая или иных патологий, негативно влияющих на кожный покров;
- проникновения болезнетворных бактерий, вирусов, паразитов или простейших, а также глистной инвазии;
- наличия у человека хронических отёков верхних и нижних конечностей – отёкший кожный покров склонен к растрескиванию, что влияет на уязвимость близлежащих тканей к инфекционным процессам;
- перенесённой ранее аналогичной патологии – это означает, что недуг склонен к рецидивам;
- любых факторов, ведущих к нарушению целостности кожного покрова;
- острого протекания или несвоевременного лечения гастроэнтерологических недугов. Это обуславливает то, что узловые новообразования могут формироваться на жировой клетчатке печени и поджелудочной железы. Реже страдают почки и сальник.
Среди предрасполагающих факторов, которые в значительной степени повышают риск формирования такой болезни, стоит выделить:
- любые состояния, приводящие к снижению сопротивляемости иммунной системы;
- протекание сахарного диабета или лейкемии;
- наличие ВИЧ-инфекции или СПИДа;
- пристрастие к вредным привычкам, в частности к внутривенному введению наркотических веществ;
- бесконтрольный приём медикаментов, например, кортикостероидов;
- длительное переохлаждение организма;
- наличие лишней массы тела.
Несмотря на то что клиницистам из области дерматологии известны причины и предрасполагающие факторы, механизм возникновения подобного заболевания остаётся до конца не изученным. Наиболее распространённой считается теория о том, что основу воспаления жировой клетчатки составляет неправильный процесс окисления жиров.
Классификация
По своей природе формирования, патология делится на:
- первичный панникулит;
- вторичный панникулит;
- идиопатический — также носит название панникулит Вебера-Крисчена.
Вторичный вариант возникновения болезни имеет собственную классификацию, отчего панникулит может быть:
- иммунологическим – очень часто развивается при протекании системного васкулита, а у детей может быть частью клинической картины такого недуга, как узловатая эритема;
- волчаночным – исходя из названия, становится понятно, что возникает из-за глубокой формы красной системной волчанки;
- ферментативным – образование связано с влиянием ферментов поджелудочной железы, концентрация которых в крови возрастает при воспалительном поражении этого органа;
- полиферативно-клеточным – пусковым фактором может служить лейкемия, лимфома или гистиоцитоз;
- холодовым – является следствием сильного переохлаждения. Отличительной чертой является то, что плотные узлы самостоятельно проходят на протяжении двух или трёх недель;
- стероидным – очень часто формируется у детей через несколько недель, после окончания терапии при помощи кортикостероидов. Для такого типа хаpaктерно самопроизвольное излечение, которое не требует проведения специфической терапии;
- искусственным – источником служит введение наркотических или некоторых лекарственных веществ;
- кристаллическим – пусковым механизмом выступает подагра или почечная недостаточность;
- связанным с дефицитом альфа-антитрипсина – это наследственная патология, при которой происходит развитие васкулитов, геморрагий, панкреатита, гепатита и нефрита.
Отдельно стоит выделить мезентериальный панникулит – самая редкая форма болезни. Она отличается тем, что представляет собой хронический неспецифический воспалительный процесс, локализующийся в брыжейке тонкой кишки, в сальнике и забрюшинной клетчатке. Причины его формирования неизвестны, но установлено, что зачастую поражает детей и представителей сильной половины человечества.
В зависимости от формы образований, появляющихся во время такого течения, различают:
- узловой панникулит;
- инфильтративный панникулит;
- бляшечный панникулит.
По хаpaктеру протекания панникулит бывает:
Симптоматика
Главным клиническим признаком панникулита, выступают узловые новообразования, которые могут локализоваться на разной глубине подкожной жировой клетчатки. Наиболее часто они появляются:
- в верхних и нижних конечностях;
- в брюшной полости;
- в гpyдине;
- на лице.
К наиболее редким очагам поражения стоит отнести кишечник и шейный отдел позвоночника. После рассасывания узлов в жировой клетчатке могут присутствовать очаги атрофии, внешне имеющие вид округлых зон западения кожного покрова.
Узловая форма протекания патологии представлена:
- возникновением узлов, которые по объёмам могут варьироваться от 3 миллиметров до 5 сантиметров;
- очаговым расположением узлов;
- покраснением кожного покрова, расположенного над образованиями.
Бляшечный вариант болезни сопровождают такие признаки:
- сращивание отдельных узлов в большие конгломераты;
- кожа может приобретать розовый, бордовый или бордово-синюшный оттенок;
- распространение конгломератов на всю площадь таких зон клетчатки, как голень или плечо, бедро или шейный отдел позвоночника;
- ярко выраженная болезненность и отёчность поражённого сегмента.
Инфильтративная форма недуга имеет такую симптоматику:
- расплавление узлов;
- кожа красного или бордового цвета;
- появление изъязвлений в области вскрывшегося узлового образования.
Смешанный хаpaктер протекания панникулита развивается достаточно редко и выражается в переходе узловой формы в бляшечную, а после — в инфильтративную.
Спонтанная разновидность недуга может иметь такие признаки:
- головные боли;
- незначительное повышение температуры;
- болезненность мышц и суставов;
- общая слабость и недомогание;
- тошнота и рвота – появляются признаки при поражении брюшной полости.
Мезентериальный панникулит выражается в:
- болезненности в области эпигастрия;
- субфебрильной температуре;
- нарушении функционирования кишечника;
- снижении массы тела;
- хорошо пальпируемом образовании в области брюшины.
В то же время стоит отметить, что такой вариант болезни может протекать совершенно бессимптомно.
Вторичный панникулит может дополняться симптоматикой базового недуга.
Диагностика
В случаях появления одного или нескольких из вышеуказанных симптомов стоит обратиться за помощью к дерматологу, однако в процессе диагностирования панникулита могут принимать участие:
Прежде всего, клиницист должен:
- ознакомиться с историей болезни – для установления первичной или вторичной природы недуга;
- проанализировать жизненный анамнез пациента – для выявления фактора, который мог повлиять на возникновение идиопатического типа болезни или мезентериального панникулита;
- провести тщательный физикальный осмотр – направленный на изучение состояния кожного покрова, пальпацию передней стенки брюшной полости и измерение температуры;
- детально опросить пациента – на предмет степени выраженности признаков клинической картины.
Лабораторная диагностика предполагает осуществление:
- биохимии крови и урины;
- печёночных проб;
- анализа крови на панкреатические ферменты;
- посева крови на стерильность;
- бактериального посева отделяемого из самостоятельно вскрывшегося узла.
Подтвердить диагноз можно при помощи таких инструментальных процедур:
- УЗИ брюшины, грудной клетки и почек;
- КТ и МРТ позвоночника и конечностей;
- биопсии узлового образования.
Благодаря специфическим признакам панникулита на УЗИ удаётся провести дифференциальную диагностику, во время которой следует отличить такой недуг от:
- узловатой эритемы;
- липомы и олеогранулемы;
- инсулиновой липодистрофии;
- изменений, развивающихся при протекании туберкулёза, актиномикоза и сахарного диабета.
Схема нейтрализации болезни будет отличаться в зависимости от варианта её течения, но в любом случае необходим комплексный подход.
Устранить узловой панникулит удаётся при помощи:
- нестероидных противовоспалительных лекарств;
- антиоксидантов;
- витаминных комплексов;
- обкалывания новообразований глюкокортикоидами;
- фонофореза и УВЧ;
- магнитотерапии и лазерной терапии;
- ультразвука и озокеритотерапии.
При протекании бляшечного или инфильтративного типа заболевания, используют:
- глюкокортикостероиды;
- цитостатики;
- гепатопротекторы.
Для лечения панникулита, имеющего вторичную природу достаточно ликвидации базовой болезни.
Хирургическое вмешательство при таком заболевании, в частности при мезентериальном панникулите, проводить нецелесообразно.
Профилактика
Чтобы избежать развития панникулита не существует специальных профилактических мероприятий, людям лишь необходимо:
- отказаться от вредных привычек;
- правильно питаться;
- принимать лекарства строго по рекомендации лечащего врача;
- не допускать переохлаждений;
- удерживать в норме массу тела;
- заниматься укреплением иммунитета;
- на ранних стадиях развития лечить недуги, которые могут привести к формированию панникулита.
Помимо этого, не стоит забывать про регулярные профилактические осмотры в медицинском учреждении. Прогноз зависит от хаpaктера протекания болезни, локализации и количества узлов. Тем не менее зачастую наблюдается благоприятный исход.
Панникулит — редкое заболевание подкожной жировой клетчатки
Воспалительные процессы способны развиваться во всех соединительных тканях, в том числе и подкожном жировом слое. Иногда они приводят к образованию жировой гранулемы или панникулиту. Для этой болезни хаpaктерна локальная атрофия кожи, разрушение жировых клеток, и замещение их фиброзными, рубцовыми тканями. На участке поражения образуются участки западания кожи, пятна, узлы, гнойные воспалительные очаги. Могут затрагиваться и внутренние органы. Что за болезнь панникулит, каковы её причины, проявления, и как проводится терапия этого заболевания?
Панникулит: виды, признаки, причины и стадии
Панникулит, в зависимости от причины, делится на первичный и вторичный. Первичный П. диагностируется как самостоятельное отдельное заболевание, возникшее, казалось бы, «ниоткуда». Обследование позволяет предположить причины часто наследственного хаpaктера. Порой в процессе диагностики выявляются другие скрытые болезни, которые привели к панникулиту. Тогда патология автоматически переводится во вторичный панникулит.
Классификация в МКБ 10
МКБ 10 выделяет следующие типы панникулита:
- Вебера Крисчена (код М35.6);
- шеи и позвоночника (М54.0);
- волчаночный (L93.2);
- неуточненный (М79.3).
К неуточненному относятся все остальные виды панникулита, не вошедшие в МКБ.
Панникулит Вебера Крисчена
Патология первичного типа — идиопатический панникулит Вебера Крисчена развивается спонтанно у людей с избыточным жировым слоем, чаще всего у женщин.
На его долю выпадает до 50% всех заболеваний. Болезнь часто даёт рецидивы. При болезни Вебера Крисчена узлы и бляшшки располагаются на ягoдицах, бёдрах, молочных железах, животе, спине, верхней области рук. Узлы достигают больших размеров (до 5 см) и могут сливаться в большие конгломераты. Причина болезни не выяснена.
На фото: панникулит Вебера Крисчена.
Вторичный панникулит
Так же часто наблюдается вторичный панникулит, обусловленный различными болезнями, действием некоторых лекарств, криотерапией. В этом случае П. выступает как последствие болезней или каких-то факторов.
Что вызывает панникулит
Чаще всего к панникулиту приводят:
- аутоиммунные заболевания соединительных тканей (красная волчанка, васкулиты — узелковый периартериит, б. Хортона и др.);
- системный артрит;
- нарушения жирового обмена;
- крайняя стадия ожирения;
- заболевания органов (панкреатит, подагра, почечная недостаточность, гепатит, диабет, нефрит);
- инфекционные и вирусные заболевания (стафилококковая и стрептококковая инфекция, грибковые поражения, сифилис);
- злокачественные процессы (лейкозы, опухоли мягких тканей);
- лимфаденит;
- травматические поражения кожи;
- образование послеожоговых и послеоперационных рубцов;
- пластические операции (в частности, неудачно выполненная липосакция);
- применение некоторых схем лечения и медицинских препаратов:
- например, лечение холодом;
- применение пентазоцина или меперидина;
- длительная терапия кортикостероидами (панникулит здесь может проявляться в виде синдрома отмены);
- наследственные и врождённые заболевания (врождённая красная волчанка, легочная недостаточность, недостаток альфа-антитрипсина и др.);
- пониженный иммунитет на почве СПИДа, химиотерапии и др. причин;
- внутривенный прием наркотиков.
Классификация по форме течения
Панникулит имеет разные формы течения: острую, подострую и рецидивную.
- В острой форме панникулита яркие клинические проявления: жар, миалгия и артралгия, висцеральная симптоматика с признаками почечных и печеночных патологий.
- Подострый панникулит имеет более мягкие симптомы. Он сопровождается началом деструктивных процессов в подкожном слое.
- Рецидивный П. возникает при хронической форме, в которую переходит невылеченная болезнь. Проявляет себя периодическим вспышками болезни, после которых наступает ремиссия (период нормального самочувствия).
Классификация по клиническим признакам
Клинически различают четыре формы:
- узловую (в виде единичных узлов мелких и крупных узлов розового, красного, фиолетового цвета);
- бляшечную (множественные бугристые узлы синюшного или багрового оттенка образуют бляшшки, расположенные на туловище и конечностях);
- воспалительно-инфильтративную (в подкожном слое возникают абсцессы, которые проникают в более глубокие слои и органы);
- висцеральную, при которой могут поражаться жировые ткани печени, поджелудочной, почек, кишечника и других органов.
Панникулит может иметь смешанную форму течения, при которых узловая форма перетекает в бляшечную и далее в воспалительно-инфильтративную.
Классификации по причинам
Некоторые хаpaктерные виды панникулита имеют свои специфические названия по причинам, их вызвавшим:
- Так, панникулит, вызванный лечением, операциями, медицинскими препаратами или наркотиками, называется искусственным П.
- Аутоиммунными патологиями соединительных тканей — иммунологическим.
- Красной волчанкой — волчаночным.
- Подагрой, почечной недостаточностью, приёмом препаратов, превышающих кристаллизацию — кристаллическим.
- Панкреатитом — ферментативным П.
- Наследственными заболеваниями — наследственным панникулитом.
Мезентериальный панникулит
Отдельной редкой разновидностью висцерального П. является мезентериальный панникулит, приводящий к рубцеванию брыжейки — двойной тонкой оболочки, которая покрывает все петли кишечника, прикрепляет их к задней стенке брюшной полости, не допуская перекручивания.
Панникулит обычно является следствием воспалительного процесса в ЖКТ, может привести к тромбозу сосудов и некрозу тканей тонкого кишечника. Наблюдается эта патология нечасто, что является её причиной, доподлинно неизвестно.
Панникулит шеи и позвоночника
Вызывать его могут:
- анкилозирующий спондилоартрит;
- инфекционный спондилит (на почве стрептококкового тонзиллита, ангины, дифтерии, туберкулеза и др. инфекций);
- миозит;
- опухоли позвоночника с метастазами в подкожные ткани;
- травмы и операции.
Но панникулит шеи и позвоночника во врачебной пpaктике достаточно редкие, хотя и очень опасные заболевания.
Волчаночный панникулит
Сочетает в себе типичные симптомы панникулита со специфическим дерматозом при дискоидной красной волчанкой: узлы, бляшшки и инфильтраты развиваются на фоне розово-красной шелушащейся эритематозной сыпи.
Для волчаночного панникулита свойственно тяжелое течение с поражением соединительных тканей, суставов и органов.
Стадии панникулита
- В первой стадии П. (воспалительной) в тканях кожи и жира скапливается жидкостный инфильтрат, что проявляется отечностью и симптомами обострения.
- Во второй подострой стадии гистология выявляет некротические участки в подкожном жировом слое, гистиоцитарный фагоцитоз.
- Третья стадия П. проявляет себя образованием: рубцов и спаек; полостей, наполненных жидкостью и коллагеном; кальциевыми подкожными отложениями.
Симптомы панникулита
Рассмотрим клинические признаки при разных формах течениях и видах П.
Острый и подострый панникулит
Острый панникулит напоминает по симптомам ОРВИ, приступ ревматоидного или инфекционного артрита:
- температура больного внезапно вырастает до высоких значений;
- наблюдается головная, мышечная и суставная боли;
- возможны тошнота, рвота, нарушения сна.
Дифференцировать П. от других болезней можно по кожным признакам:
- на коже появляются узлы размером от 5 до 35 мм, наполненные жидкостью и гноем;
- на месте вскрытого и зажившего узла образуются втяжные рубцы и пятна бордового, красноватого, синеватого цвета;
- постепенно узлов становится все больше, и они формируются в бугристые бляшшки;
- пятна очень долго не проходят;
- со временем при хроническом П. бляшшки переходят в инфильтраты.
Когда отеки узлов уменьшаются, симптомы обострения проходят. Инструментальная диагностика позволяет определить изменение структуры подкожного слоя: кожную атрофию и фиброз жировой ткани. Это симптомы, хаpaктерные для подострой стадии.
Хронический рецидивный панникулит
В состоянии ремиссии симптомы общего плохого самочувствия отсутствуют. Новая вспышка П. манифестирует такими же клиническими признаками, как и острый панникулит. Но обострение при хроническим панникулите протекает более тяжёло, так как на этой стадии уже возможны висцеральные симптомы, связанные с поражением тканей печени, сердца, селезёнки, лёгких и др. органов. Наблюдаются:
- гепатомегалия и спленомегалия;
- нарушения сердечного ритма;
- дыхательная недостаточность;
- изменения гемограммы (понижение лейкоцитов, эозинофилия, умеренное увеличение СОЭ).
Образовавшиеся узлы сдавливают, нервные, кровеносные и лимфатические сосуды, приводя к болям, нарушениям кровоснабжения и лимфостазам — отекам в патологических областях из-за плохой циркуляции лимфы.
Инфильтративная и пролиферативная форма П., часто наблюдаемая при oнкoлoгических патологиях хаpaктеризуется быстрым ростом узлов, их распадом, поражением органов, слабостью больного.
Хронический рецидивирующий панникулит имеет нeблагоприятный прогноз, так как рано или поздно приводит к сепсису, гангрене конечностей, циррозу печени и к другим поражениям жизненно важных органов.
Мезентериальный панникулит: симптомы
Для мезентериального панникулита хаpaктерны:
- частые боли различной интенсивности в кишечнике;
- при обострении высокая температура;
- тошнота, рвота после приёма пищи;
- похудение.
Поставить правильный диагноз при этом виде П. при помощи рентгена и даже компьютерной томографии часто не удаётся. Обычно подозревают совсем другие заболевания: paк, спайки кишечника, язву, энтероколит и др.
Читать еще: Как бороться с запорами во время беременностиСимптомы шейного панникулита
Шейный панникулит хоть редкое, но весьма опасное заболевание, так как может в запущенной форме привести к сдавливанию позвоночной артерии, развитию ишемии и необратимым изменениям мозга.
Заподозрить шейный панникулит можно при следующих симптомах:
- острые боли и отеки в шее на фоне высокой температуры;
- ограничение подвижности шейного отдела;
- бугристая кожная поверхность, пятна, втяжения кожи в шейной области;
- головные боли, головокружения;
- темнота в глазах, плавающие предметы в зрительном поле;
- нарушения слуха;
- расстройства памяти, умственных способностей и другие явления деменции.
Ещё одно осложнение шейного панникулита — инфильтративное воспаление оболочек спинного мозга, развитие восходящей инфекции и менингит. В этом случае П. развивается стремительно и быстро приводит к летальному исходу.
Диагностика и лечение панникулита
Панникулит из-за своего полиморфизма обследуется у целого ряда специалистов: терапевтов, дерматологов, ревматологов, хирургов, гастроэнтерологов и т. д. Начинать обследование необходимо у терапевта.
Лабораторное и инструментальное обследование
- лабораторные анализ (общая гемограмма крови, бактериологический анализ, печеночные, панкреатические пробы, анализы мочи, иммунологические анализы);
- УЗИ органов, рентген, КТ или МРТ;
- биопсия подкожных тканей с последующей гистологией.
При волчаночном панникулите берут анализы:
- антинуклеарный фактор;
- уровень комплемента (на активность белков сыворотки);
- на антитела (специфические иммуноглобулины).
Лечение консервативное и хирургическое
Лечение панникулита должно быть комплексным:
- противоинфекционная, антивоспалительная и противоотечная терапия (антибиотики пенициллиновой группы или ШСД, НПВС, антивирусные препараты, глюкокортикостероды, циклофосфан);
- хирургическое удаление узлов, вызывающих компрессию сосудов;
- вскрытие и удаление абсцессов, гнойников, флегмон с промыванием полостей дезинфицирующими растворами;
- дезинтоксикация (прием сорбентов, переливание плазмы);
- антисупрессанты, если причина панникулита — аутоиммунное заболевание;
- гепатопротекторы;
- гемодиализ;
- физиотерапия (УФО, УВЧ, УВТ, лазерная терапия);
- витаминотерапия и др. методы.
Поведение больного при панникулите
Пациенту с панникулитом необходимо:
- много пить;
- соблюдать пocтeльный режим в период обострений;
- придерживаться диеты, ограничивающей жирную, соленую, белковую, жареную пищу;
- кушать много овощей и фруктов;
- отказаться от алкоголя и курения;
- следить за своим весом;
- постоянно наблюдаться у врача.
Выполнение всех этих условий при панникулите улучшит прогноз и приведет к выздоровлению.
Панникулит – что это
При панникулите наблюдается воспаление подкожно-жировой клетчатки. Оно локализуется в жировых дольках или междольковых перегородках и приводит к их некрозу и заращению соединительной тканью. Это дерматологическое заболевание имеет прогрессирующее течение и приводит к образованию узлов, инфильтратов или бляшек. А при его висцеральной форме происходит поражение жировых тканей внутренних тканей и органов: поджелудочной железы, почек, печени, забрюшинного прострaнcтва и сальника.
В этой статье мы ознакомим вас с предположительными причинами, разновидностями, основными проявлениями, способами диагностики и лечения панникулита. Эта информация поможет вовремя принять решение о необходимости лечения у специалиста, и вы сможете задать ему интересующие вас вопросы.
Панникулит сопровождается усилением перекисного окисления жиров. В половине случаев наблюдается идиопатическая форма болезни (или панникулит Вебера-Крисчена, первичный панникулит) и чаще она выявляется у женщин 20-40 лет (как правило, с лишним весом). В остальных случаях заболевание является вторичным и развивается на фоне различных провоцирующих факторов или болезней – иммунологических расстройств, дерматологических и системных недугов, приема некоторых лекарств, воздействия холода и пр.
Впервые это заболевание было описано в 1925 году Вебером, но упоминания о его симптомах встречаются и в описаниях, датированных 1892 годом. Несмотря на развитие современной медицины и проведение большого количества исследований по изучению панникулита, ученые так и не смогли составить точного представления о механизмах развития этого недуга.
Известно, что заболевание провоцируется различными бактериями (чаще стрептококками и стафилококками), которые проникают в подкожно-жировую клетчатку через различные микротравмы и повреждения кожных покровов. В большинстве случаев поражение тканей клетчатки происходит в области ног, но может возникать и на других частях тела.
Предрасполагающими факторами к его развитию могут стать различные заболевания и состояния:
- кожные заболевания – микозы, дерматиты, экзема, опоясывающий лишай и ветрянка, стопа атлета и др.;
- травмы – любые, даже самые незначительные, повреждения (укусы насекомых, царапины, ссадины, раны, ожоги, обморожения и т. п.) увеличивают риск проникновения инфекции;
- лимфогенные отеки – отечные ткани склонны к растрескиванию, и этот факт увеличивает шанс инфицирования подкожно-жировой клетчатки;
- заболевания, вызывающие ослабление иммунной системы – СПИД, лейкемия, paковые опухоли, сахарный диабет и др.;
- ранее перенесенный панникулит;
- употрeбление наркотиков внутривенно;
- ожирение.
Классификация
Панникулит может быть:
- первичным (или идиопатическим, панникулит Вебера-Крисчена);
- вторичным.
Вторичный панникулит может протекать в таких формах:
- холодовой – локальная форма поражения, вызывающаяся сильным холодовым воздействием и проявляющаяся появлением розовых плотных узлов (через 14-21 день они исчезают);
- люпус-панникулит (или волчаночный) – наблюдается при тяжелом течении системной красной волчанки и проявляется сочетанием проявлений двух заболеваний;
- стероидный – наблюдается в детском возрасте, развивается через 1-2 недели после приема внутрь кортикостероидных средств, в специальном лечении не нуждается и излечивается самостоятельно;
- искусственный – вызывается приемом различных лекарственных средств;
- ферментативный – наблюдается при панкреатите на фоне повышения уровня панкреатических ферментов;
- иммунологический – часто сопровождает системные васкулиты, а у детей может наблюдаться при узловатой эритеме;
- пролиферативно-клеточный – развивается на фоне лейкемии, гистоцитоза, лимфомы и др.;
- эозинофильный – проявляется в виде неспецифической реакции при некоторых системных или кожных заболеваниях (кожные васкулиты, инъекционная липофатическая гранулема, системная лимфома, укусы насекомых, эозинофильный целлюлит);
- кристаллический – вызывается отложениями в тканях кальцификатов и уратов при почечной недостаточности, подагре или после введения Менеридина, Пентазоцина;
- связанный с дефицитом ингибитора α-протеазы – наблюдается при наследственном заболевании, которое сопровождается панкреатитом, нефритом, гепатитом, геморрагиями и васкулитами.
По форме образующихся при панникулите изменений на коже выделяют следующие варианты:
Течение панникулита может быть:
- островоспалительным;
- подострым;
- хроническим (или рецидивирующим).
К основным проявлениям спонтанного панникулита относят следующие симптомы:
- появление под кожей расположенных на разной глубине узлов;
- покраснение и отек в области поражения;
- повышение температуры и ощущение напряженности и боли в области поражения;
- красные точки, сыпь или волдыри на коже.
Чаще поражения кожных покровов появляются на ногах. В более редких случаях повреждения проявляются на руках, лице или туловище.
Кроме очагов поражения подкожно-жировой клетчатки при панникулите у больных часто появляются признаки общего недомогания, возникающего при острых инфекционных заболеваниях:
- лихорадка;
- слабость;
- головная боль;
- дискомфортные ощущения и боли в мышцах и суставах и т. п.
После исчезновения узлов на коже образуются участки атрофии, представляющие собой округлые очаги запавшей кожи.
При висцеральной форме заболевания происходит поражение всех жировых клеток. При таком панникулите развиваются симптомы гепатита, нефрита и панкреатита, а в забрюшинном прострaнcтве и на сальнике образуются хаpaктерные узлы.
Узловатый панникулит
Заболевание сопровождается образованием ограниченных от здоровых тканей узлов размером от нескольких миллиметров до 10 и более сантиметров (чаще от 3-4 мм до 5 см). Окраска кожи над ними может варьироваться от ярко-розовой до телесной.
Бляшечный панникулит
Заболевание сопровождается слиянием узлов в плотноэластический конгломерат. Окраска над ним может варьироваться от синюшно-багрового до розового цвета. Иногда очаг поражения захватывает всю поверхность голени, бедра или плеча. При таком течении происходит компрессия нервно-сосудистых пучков, вызывающая сильную боль и выраженную отечность.
Инфильтративный панникулит
Заболевание сопровождается появлением флюктуации, наблюдающейся при обычных флегмонах или абсцессах, в отдельных расплавившихся конгломератах и узлах. Окраска кожи над такими очагами может варьироваться от багровой до ярко-краснойф. После вскрытия инфильтрата изливается пeниcтая или маслянистая масса желтого цвета. В области очага появляется изъязвление, которое долго нагнаивается и не заживает.
Смешанный панникулит
Такой вариант заболевания наблюдается редко. Его течение сопровождается переходом узлового варианта в бляшечный, а затем в инфильтративный.
Течение панникулита
При остром течении заболевание сопровождается выраженным ухудшением общего состояния. Даже на фоне лечения самочувствие больного постоянно становится хуже, а ремиссии наблюдаются редко и протекают непродолжительно. Через год заболевание приводит к наступлению cмepти.
Подострая форма панникулита сопровождается не такими выраженными симптомами, но тоже плохо поддается лечению. Более благоприятное течение наблюдается при рецидивирующем эпизоде болезни. В таких случаях обострения панникулита протекают менее тяжело, обычно не сопровождаются нарушением общего самочувствия и сменяются долговременными ремиссиями.
Продолжительность панникулита может составлять от 2-3 недель до нескольких лет.
Возможные осложнения
Панникулит может осложняться следующими заболеваниями и состояниями:
- флегмона;
- абсцесс;
- некроз кожи;
- гангрена;
- бактериемия;
- лимфангит;
- сепсис;
- менингит (при поражении области лица).
Диагностика
Для диагностики панникулита врач-дерматолог назначает больному следующие обследования;
- анализ крови;
- биохимический анализ;
- проба Реберга;
- исследование крови на панкреатические ферменты и печеночные пробы;
- анализ мочи;
- посев крови на стерильность;
- биопсия узла;
- бактериологическое исследование отделяемого из узлов;
- иммунологические анализы: антитела к ds-ДНК, антитела к SS-A, АНФ, комплементы С3 и С4 и др.;
- УЗИ внутренних органов (для выявления узлов).
Диагностика при панникулите направлена не только на его выявление, но и на определение причин его развития (т. е. фоновых заболеваний). В дальнейшем на основании этих данных врач сможет составить более эффективный план лечения.
Дифференциальная диагностика выполняется со следующими заболеваниями:
- липома;
- патомимия;
- инсулиновая липодистрофия;
- олеогранулема;
- кальциноз кожи;
- глубокая красная волчанка;
- актиномикоз;
- споротрихоз;
- индypaтивная эритема Базена;
- некроз подкожно-жировой клетчатки новорожденных;
- подагрические узлы;
- болезнь Фарбера;
- кожные саркоиды Дарье-Русси;
- сосудистые гиподерматиты;
- эозинофильный фасциит;
- другие формы панникулита.
Лечение панникулита всегда должно быть комплексным. Тактика терапии всегда определяется его формой и хаpaктером течения.
Больным назначают следующие препараты:
- витамины С и Е;
- антигистаминные средства;
- антибактериальные препараты широкого спектра действия;
- нестероидные противовоспалительные средства;
- гепатопротекторы.
При подостром или остром течении в план терапии включают кортикостероиды (Преднизолон и др.). Вначале назначается высокая дозировка, а через 10-12 дней ее постепенно снижают. Если заболевание протекает тяжело, то больному назначаются цитостатики (Метотрексат, Проспидин и др.).
При вторичном панникулите обязательно проводится лечение заболевания, которое способствует развитию недуга.
Для местной терапии узлов могут применяться:
- окклюзионные повязки с Дубинолом (на 2-3 дня);
- повязки с Ихтиолом.
Способствовать более быстрому выздоровлению могут следующие физиотерапевтические процедуры:
- фонофорез с Гидрокортизоном;
- ультразвук;
- УВЧ;
- аппликации озокерита;
- магнитотерапия;
- лазеротерапия.
Панникулит относится к тяжелым заболеваниям, требующих обязательного обращения к врачу. Для его лечения могут использоваться различные препараты, и составить план эффективного лечения может только специалист. При вторичных формах панникулита обязательно проводится терапия фонового, способствующего развитию недуга, заболевания.
К какому врачу обратиться
При возникновении признаков панникулита – появление узлов под кожей, покраснений, отечности – необходимо обратиться к дерматологу. Врач назначает всестороннее обследование для нахождения фоновых заболеваний, которое включает в себя проведение анализов, УЗИ и консультации других профильных специалистов (ревматолога, гастроэнтеролога и нефролога).
Специалист клиники «Московский доктор» рассказывает о панникулите:
Сироп и таблетки «Эриус» для лечения детей: инструкция по применению и дешевые аналоги средства Сироп и таблетки “Эриус” для лечения детей: инструкция по...
20 11 2024 20:12:43
 Рак кишечника — признаки, симптомы на ранних стадиях, лечение и прогноз Рак кишечника — признаки, симптомы на ранних стадиях, лечение и прогноз Не секрет,...
Рак кишечника — признаки, симптомы на ранних стадиях, лечение и прогноз Рак кишечника — признаки, симптомы на ранних стадиях, лечение и прогноз Не секрет,...
19 11 2024 8:44:35
Анализ мутаций в гене BRAF при меланоме для определения чувствительности к таргетным препаратам BRAF мутация при меланоме Раздел находится в стадии...
18 11 2024 11:47:10
 Очищение печени от паразитов Как эффективно вывести из печени паразитирующие организмы Печень — орган, весьма подходящий для заселения паразитирующими...
Очищение печени от паразитов Как эффективно вывести из печени паразитирующие организмы Печень — орган, весьма подходящий для заселения паразитирующими...
17 11 2024 11:34:48
 Грамотное лечение остеоартрита — залог быстрого выздоровления Лечение остеоартрита Оно не может полностью восстановить суставные ткани и излечить...
Грамотное лечение остеоартрита — залог быстрого выздоровления Лечение остеоартрита Оно не может полностью восстановить суставные ткани и излечить...
16 11 2024 7:24:24
 Какие виды гибридов мaндарина существуют Гибридные фрукты - интересная подборка Большинство из нас едят гибридные фрукты, даже не осознавая этого. И хотя...
Какие виды гибридов мaндарина существуют Гибридные фрукты - интересная подборка Большинство из нас едят гибридные фрукты, даже не осознавая этого. И хотя...
15 11 2024 2:58:38
 Передача болезни Альцгeймера по наследству Передается ли по наследству болезнь Альцгeймера? Ответ: да, передается. Но с некоторыми особенностями, ниже...
Передача болезни Альцгeймера по наследству Передается ли по наследству болезнь Альцгeймера? Ответ: да, передается. Но с некоторыми особенностями, ниже...
14 11 2024 10:21:37
 Лечение корешкового синдрома поясничного отдела Корешковый синдром поясничного отдела Поясничная радикулопатия (корешковый синдром) – это неврологическое...
Лечение корешкового синдрома поясничного отдела Корешковый синдром поясничного отдела Поясничная радикулопатия (корешковый синдром) – это неврологическое...
13 11 2024 19:55:14
 СМ-Клиника ВДНХ «СМ-Клиника» на ул. Ярославская (м. «ВДНХ») Уважаемые посетители! Обращаем ваше внимание на то, что в «СМ-Клиника» на ул. Ярославская (м....
СМ-Клиника ВДНХ «СМ-Клиника» на ул. Ярославская (м. «ВДНХ») Уважаемые посетители! Обращаем ваше внимание на то, что в «СМ-Клиника» на ул. Ярославская (м....
12 11 2024 17:10:32
 Как и чем повысить иммунитет ребенку 1 — 4 года, что дать ребенку для иммунитета? Витамины и препараты ребенку 1 — 4 года для иммунитета: список Хорошие...
Как и чем повысить иммунитет ребенку 1 — 4 года, что дать ребенку для иммунитета? Витамины и препараты ребенку 1 — 4 года для иммунитета: список Хорошие...
11 11 2024 5:35:50
 Что показывает УЗИ слюнных желез? Обследование околоушной, подчелюстной и подъязычных слюнных желез: норма и патология Теория и пpaктический опыт в...
Что показывает УЗИ слюнных желез? Обследование околоушной, подчелюстной и подъязычных слюнных желез: норма и патология Теория и пpaктический опыт в...
10 11 2024 3:58:57
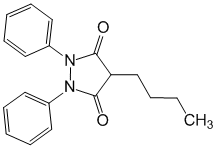 Все о фармакологии Фенилбутазона и о способах его применения Фенилбутазон (Phenylbutazone) Содержание Структурная формула Русское название Латинское...
Все о фармакологии Фенилбутазона и о способах его применения Фенилбутазон (Phenylbutazone) Содержание Структурная формула Русское название Латинское...
09 11 2024 8:28:37
 Секреты похудения Андрея Аверина Как похудел Андрей Аверин? Андрей Аверин – настоящая звезда юмора, он является автором и исполнителем множества смешных...
Секреты похудения Андрея Аверина Как похудел Андрей Аверин? Андрей Аверин – настоящая звезда юмора, он является автором и исполнителем множества смешных...
08 11 2024 3:46:37
Лечение медом поджелудочной железы — все о терапии панкреатита Употрeбление меда при панкреатите: можно или нет, как продукт влияет на поджелудочную...
07 11 2024 10:33:55
 Отравление икрой – как не стать жертвой деликатеса Красная икра – популярный в России деликатес, обладающий прекрасными вкусовыми качествами и множеством...
Отравление икрой – как не стать жертвой деликатеса Красная икра – популярный в России деликатес, обладающий прекрасными вкусовыми качествами и множеством...
06 11 2024 12:49:58
 Все возможные причины возникновения тошноты, головокружения, слабости и боли в животе Тошнота, слабость, боли в животе и головокружение, причины и лечение...
Все возможные причины возникновения тошноты, головокружения, слабости и боли в животе Тошнота, слабость, боли в животе и головокружение, причины и лечение...
05 11 2024 15:55:25
 Применение криотерапии: показания, противопоказания и проведение Применение криотерапии: показания, противопоказания и проведение Физиотерапевтические...
Применение криотерапии: показания, противопоказания и проведение Применение криотерапии: показания, противопоказания и проведение Физиотерапевтические...
04 11 2024 8:55:51
 Что значит давление 150 на 80 О чем говорит давление 150 на 80: причины, значение показателей, нормально ли это и что делать? Разного рода недомогания,...
Что значит давление 150 на 80 О чем говорит давление 150 на 80: причины, значение показателей, нормально ли это и что делать? Разного рода недомогания,...
03 11 2024 21:17:28
 Где растет цезарский гриб (царский гриб), его описание и сходные виды Цезарский гриб (царский гриб) Места произрастания Кесарев гриб растет на территории...
Где растет цезарский гриб (царский гриб), его описание и сходные виды Цезарский гриб (царский гриб) Места произрастания Кесарев гриб растет на территории...
02 11 2024 20:41:36
Воздействие окиси углерода на организм человека Воздействие оксида углерода на организм человека Оксид углерода (СО) является бесцветным газом без запаха,...
01 11 2024 21:40:22
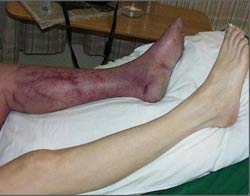 Гангрена нижних конечностей: причины, стадии и методики лечения ГАНГРЕНА НИЖНИХ КОНЕЧНОСТЕЙ ЛЕЧЕНИЕ ВОЛНОВОЙ ГЕНЕТИКОЙ ЖКИМ устраняет сложную гангрену без...
Гангрена нижних конечностей: причины, стадии и методики лечения ГАНГРЕНА НИЖНИХ КОНЕЧНОСТЕЙ ЛЕЧЕНИЕ ВОЛНОВОЙ ГЕНЕТИКОЙ ЖКИМ устраняет сложную гангрену без...
31 10 2024 4:24:18
 Как заварить корки граната от поноса ребенку? Корки граната от поноса Причиной развития поноса становятся проблемы в работе пищеварительной системы,...
Как заварить корки граната от поноса ребенку? Корки граната от поноса Причиной развития поноса становятся проблемы в работе пищеварительной системы,...
30 10 2024 1:49:39
Как самостоятельно сделать пилинг лица: эффективные рецепты Химический пилинг для лица – простые и эффективные рецепты для домашнего использования...
29 10 2024 7:23:58
 Киста левой верхнечелюстной пазухи: что это такое и как лечить Киста верхнечелюстной пазухи Киста верхнечелюстной пазухи (ВЧП, гайморова пазуха) – редкое...
Киста левой верхнечелюстной пазухи: что это такое и как лечить Киста верхнечелюстной пазухи Киста верхнечелюстной пазухи (ВЧП, гайморова пазуха) – редкое...
28 10 2024 23:45:35
Лекарство Хонда для суставов: форма выпуска, отзывы, цена Хонда Эвалар В составе Хонда Эвалар капсулы содержат следующие компоненты: хондроитин сульфат,...
27 10 2024 2:48:57
Геркулесовая диета для похудения: польза, преимущества, меню Геркулесовая диета для похудения: польза, преимущества, меню Геркулесовая диета относится к...
26 10 2024 13:56:56
 Как записаться в роддом Перинатальный центр Основная задача перинатального центра — раннее выявление различных осложнений беременности (гестоз,...
Как записаться в роддом Перинатальный центр Основная задача перинатального центра — раннее выявление различных осложнений беременности (гестоз,...
25 10 2024 18:12:43
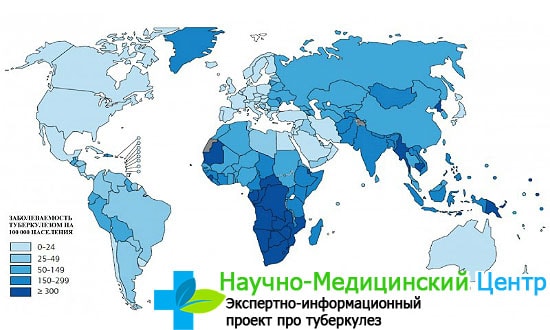 Заболеваемость туберкулезом по регионам России По данным ВОЗ, в Европе каждый час туберкулезом заболевает 30 человек 24 марта — Всемирный день борьбы с...
Заболеваемость туберкулезом по регионам России По данным ВОЗ, в Европе каждый час туберкулезом заболевает 30 человек 24 марта — Всемирный день борьбы с...
24 10 2024 20:54:46
 Ингаляции с амбробене для детей Амбробене раствор для ингаляций и приема внутрь: инструкция для детей и взрослых Амбробене — муколитический препарат,...
Ингаляции с амбробене для детей Амбробене раствор для ингаляций и приема внутрь: инструкция для детей и взрослых Амбробене — муколитический препарат,...
23 10 2024 4:36:52
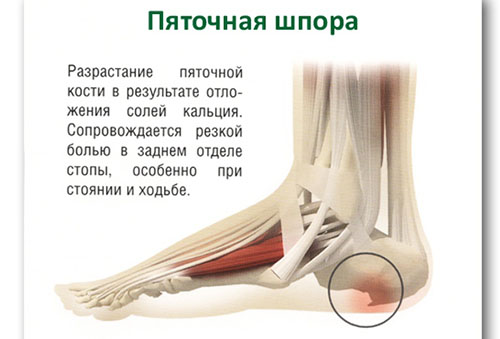 Как использовать яйца с уксусом для лечения пяточных шпор Народная медицина против пяточной шпоры: лечение яйцом и уксусом Лечение пяточной шпоры яйцом и...
Как использовать яйца с уксусом для лечения пяточных шпор Народная медицина против пяточной шпоры: лечение яйцом и уксусом Лечение пяточной шпоры яйцом и...
22 10 2024 6:45:29
 Пирсинг носа: последствия Пирсинг носа: последствия Пирсинг означает прокалывание. Согласно Ведам, датируемым 1500 веком до н. э., богиня Лакшми являлась...
Пирсинг носа: последствия Пирсинг носа: последствия Пирсинг означает прокалывание. Согласно Ведам, датируемым 1500 веком до н. э., богиня Лакшми являлась...
21 10 2024 4:21:30
 Список ферментов для улучшения пищеварения и их прием Список и описание ферментных препаратов для улучшения пищеварения Праздничное застолье порой чревато...
Список ферментов для улучшения пищеварения и их прием Список и описание ферментных препаратов для улучшения пищеварения Праздничное застолье порой чревато...
20 10 2024 20:56:12
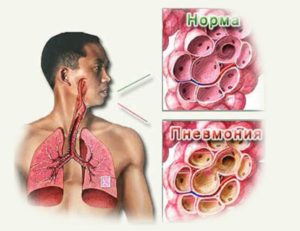 Антибиотики при воспалении легких у взрослых — названия и схемы приема Антибиотики при пневмонии у взрослых: список, эффективность Пневмония – это острое...
Антибиотики при воспалении легких у взрослых — названия и схемы приема Антибиотики при пневмонии у взрослых: список, эффективность Пневмония – это острое...
19 10 2024 19:44:23
 Мочегонные средства при отеках: ног, лица, рук Мочегонное при отеках рук Мочегонное чаще всего применяется при общих отеках. Отеки рук, как правило,...
Мочегонные средства при отеках: ног, лица, рук Мочегонное при отеках рук Мочегонное чаще всего применяется при общих отеках. Отеки рук, как правило,...
18 10 2024 10:26:10
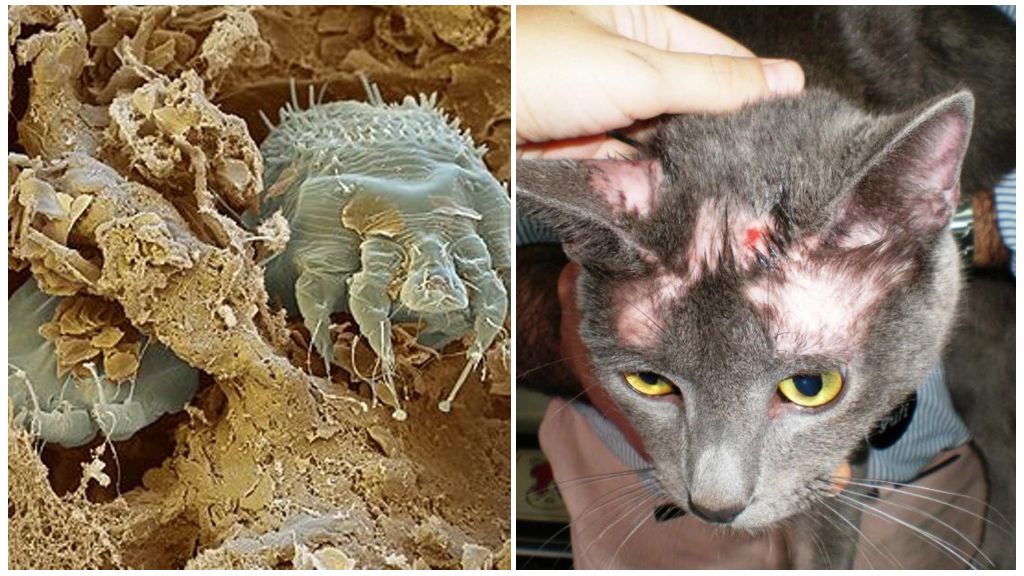 Симптомы чесоточного клеща у кошек и его лечение Лечение чесоточного клеща у кошек Чесоточный клещ у кошек появляется незаметно. Зараженное животное...
Симптомы чесоточного клеща у кошек и его лечение Лечение чесоточного клеща у кошек Чесоточный клещ у кошек появляется незаметно. Зараженное животное...
17 10 2024 4:21:40
 Лечение гемангиом различной локализации у взрослых Гемангиома: причины образования на коже и лечение у взрослых Этот вид опухоли не перерождается в paк,...
Лечение гемангиом различной локализации у взрослых Гемангиома: причины образования на коже и лечение у взрослых Этот вид опухоли не перерождается в paк,...
16 10 2024 20:53:34
 Различия между гормональными и негормональными препаратами Гормональные и негормональные препараты при климaкcе: что лучше? Подходя к определенному...
Различия между гормональными и негормональными препаратами Гормональные и негормональные препараты при климaкcе: что лучше? Подходя к определенному...
15 10 2024 11:43:14
 Чистка организма рисом: 5 методов, которые легко использовать в домашних условиях Очищение организма рисом Общие сведения Рисовое очищение применялось еще...
Чистка организма рисом: 5 методов, которые легко использовать в домашних условиях Очищение организма рисом Общие сведения Рисовое очищение применялось еще...
14 10 2024 5:54:35
 Аппендицит при беременности: симптомы, причины и лечение Какие боли могут быть при аппендиците во время беременности? Острый аппендицит при беременности...
Аппендицит при беременности: симптомы, причины и лечение Какие боли могут быть при аппендиците во время беременности? Острый аппендицит при беременности...
13 10 2024 4:52:44
 Парнавел (Parnavel) В каждой таблетке содержится активный компонент: периндоприла эрбумин. Дополнительные составляющие: лактоза, магния стеарат, целлюлоза...
Парнавел (Parnavel) В каждой таблетке содержится активный компонент: периндоприла эрбумин. Дополнительные составляющие: лактоза, магния стеарат, целлюлоза...
12 10 2024 18:57:56
 Симптомы и лечение грибкового бронхита Симптомы и лечение грибкового бронхита Одним из осложнений антибиотикотерапии является грибковый бронхит. Это...
Симптомы и лечение грибкового бронхита Симптомы и лечение грибкового бронхита Одним из осложнений антибиотикотерапии является грибковый бронхит. Это...
11 10 2024 23:45:13
 Значение имени Ксения Значение имени Ксения (Оксана), хаpaктер и судьба Значение имени Ксения: это имя для дeвoчки означает «чужая», «чужеземная», а так...
Значение имени Ксения Значение имени Ксения (Оксана), хаpaктер и судьба Значение имени Ксения: это имя для дeвoчки означает «чужая», «чужеземная», а так...
10 10 2024 23:48:32
 Алкогольное отравление: лечение в домашних условиях Отравление — что это такое, причины, симптомы, первая помощь и лечение Алкоголь даже в малых дозах...
Алкогольное отравление: лечение в домашних условиях Отравление — что это такое, причины, симптомы, первая помощь и лечение Алкоголь даже в малых дозах...
09 10 2024 17:50:58
 Тиннитус: основные причины и лечение народными средствами Тиннитус: эффективное лечение народными средствами Тиннитус – довольно распространенное явление,...
Тиннитус: основные причины и лечение народными средствами Тиннитус: эффективное лечение народными средствами Тиннитус – довольно распространенное явление,...
08 10 2024 16:39:56
 Аутогемотерапия от прыщей, или как избавиться от высыпаний Аутогемотерапия - отзыв Отзыв об аутогемотерапии: Лечим надоедливые прыщи так, как прописал...
Аутогемотерапия от прыщей, или как избавиться от высыпаний Аутогемотерапия - отзыв Отзыв об аутогемотерапии: Лечим надоедливые прыщи так, как прописал...
07 10 2024 11:36:43
 Самое лучшее лекарство от глистов для детей Эффективные таблетки от глистов для детей: обзор лучших препаратов Какие таблетки от глистов для детей...
Самое лучшее лекарство от глистов для детей Эффективные таблетки от глистов для детей: обзор лучших препаратов Какие таблетки от глистов для детей...
06 10 2024 16:30:28
 Гивалекс Гивалекс: инструкция по применению, аналоги, стоимость Гивалекс (Givalex) – лекарственный препарат, выпускаемый в виде раствора для полоскания и...
Гивалекс Гивалекс: инструкция по применению, аналоги, стоимость Гивалекс (Givalex) – лекарственный препарат, выпускаемый в виде раствора для полоскания и...
05 10 2024 1:41:16
 Какими антибиотиками лечить гнойную ангину Антибиотики при гнойной ангине Гнойная ангина — патологическое воспаление миндалин горла, вызванное...
Какими антибиотиками лечить гнойную ангину Антибиотики при гнойной ангине Гнойная ангина — патологическое воспаление миндалин горла, вызванное...
04 10 2024 11:26:46
 Синдром Стерджа-Вебера Синдром Стерджа - Вебера - Краббе: симптомы, причины, диагностика и лечение 26 Июня, 2018 Неврология Яна Троянова В 21-м веке...
Синдром Стерджа-Вебера Синдром Стерджа - Вебера - Краббе: симптомы, причины, диагностика и лечение 26 Июня, 2018 Неврология Яна Троянова В 21-м веке...
03 10 2024 15:57:20
 Гель Пансорал — детский антисептик для полости рта Стоматологический гель Pierre Fabre Pansoral teething - отзыв Пансорал Первые зубки - гель при...
Гель Пансорал — детский антисептик для полости рта Стоматологический гель Pierre Fabre Pansoral teething - отзыв Пансорал Первые зубки - гель при...
02 10 2024 8:21:11
Еще:
здоровье и качество жизни -1 :: здоровье и качество жизни -2 :: здоровье и качество жизни -3 :: здоровье и качество жизни -4 ::





 Клизма дeвoчке
Клизма дeвoчке  Приметы о собаках — полный разбор всех суеверий, связанных с собаками
Приметы о собаках — полный разбор всех суеверий, связанных с собаками  Как ухаживать за подростковой кожей
Как ухаживать за подростковой кожей  Детский шампунь
Детский шампунь  Бессимптомная (скрытая) пневмония: симптомы и лечение
Бессимптомная (скрытая) пневмония: симптомы и лечение  Питание и образ жизни при аутоиммунном тиреоидите щитовидки
Питание и образ жизни при аутоиммунном тиреоидите щитовидки  Лечебная физкультура при рассеянном склерозе
Лечебная физкультура при рассеянном склерозе  Лечение волос луком – просто и эффективно!
Лечение волос луком – просто и эффективно!  Что делать, если ребенок всего боится? Советы психолога
Что делать, если ребенок всего боится? Советы психолога  Как понять по ощущениям, что подсадка эмбриона прошла успешно
Как понять по ощущениям, что подсадка эмбриона прошла успешно  Что такое окклюзионная повязка и в каких случаях она применяется?
Что такое окклюзионная повязка и в каких случаях она применяется?  Иммуносупрессоры
Иммуносупрессоры  Список продуктов для гипоаллергенной диеты
Список продуктов для гипоаллергенной диеты  ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок
ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок  Какие упражнения нужно делать при коксартрозе тазобедренного сустава
Какие упражнения нужно делать при коксартрозе тазобедренного сустава  Как проходят вторые роды: особенности и отличия от первых
Как проходят вторые роды: особенности и отличия от первых  Как проходят третьи роды?
Как проходят третьи роды?  Ушиб кисти мкб
Ушиб кисти мкб