Грамотное лечение остеоартрита — залог быстрого выздоровления

Грамотное лечение остеоартрита — залог быстрого выздоровления
Лечение остеоартрита
Оно не может полностью восстановить суставные ткани и излечить больного, но может замедлить развитие болезни.
Как правило, при первом обращении к врачу изменения в суставе незначительны, и, соблюдая определенный двигательный режим, рекомендации по реабилитации, можно предотвратить дальнейшее прогрессирование артрита.
Лечение зависит от стадии заболевания и того, какие суставы повреждены, от выраженности симптомов, сопутствующих хронических заболеваний, возраста, профессии и каждодневной активности. Не надо пытаться снять обострение самостоятельно. Лучше прийти на прием к ревматологу или артрологу.
— определенный ритм двигательной активности, чтобы периоды нагрузки чередовались с периодами покоя, во время которых сустав должен быть разгружен;
— специальные физические упражнения, которые позволяют сформировать хороший мышечный корсет вокруг сустава, сохранить нормальную подвижность и достаточное кровообращение в конечности, укрепляют сам хрящ;
— контроль боли и снятие воспаления. Это достигается с помощью обезболивающих препаратов и нестероидных противоспалительных средств. При умеренных болях назначают парацетамол или ибупрофен в таблетках. Возможно использование местных препаратов (кремов или гелей), обладающих обезболивающим и противовоспалительным действием. Их наносят на чистую кожу над суставом 2–3 раза в день. При сильных болях применяют диклофенак в таблетках. Противовоспалительные препараты имеют огромное количество нежелательных побочных эффектов, поэтому именно доктор быстрее подберет наиболее подходящий.
Некоторый положительный эффект на начальной стадии остеоартрита могут оказать препараты, улучшающие структуру хряща — хондропротекторы (глюкозамин, хондроитин сульфат по своей структуре похожи на естественные компоненты хряща). В результате их длительного использования у некоторых пациентов улучшается подвижность суставов и уменьшаются боли.
Иногда врач может назначить внутрисуставное введение лекарственных препаратов: глюкокортикоидов — для быстрого снятия воспаления в суставе, растворов гиалуроната натрия — для улучшения скольжения в суставе. Этот метод лечения обеспечивает выраженный эффект уже после первой инъекции. Однако он не оказывает влияние на прогрессирование заболевания, а только уменьшает выраженность его проявлений.
При выраженном длительном болевом синдроме, не проходящем при приеме традиционных средств, а также при значительных нарушениях функции сустава проводят операции по замене тазобедренного или коленного суставов.
Поддержание нормальной массы тела помогает предотвратить развитие остеоартрита коленей, уменьшает нагрузку на суставы и снимает боль в поврежденных суставах.
Занятия физическими упражнениями важны для улучшения подвижности суставов и укрепления мускулов, окружающих суставы. Плаванье и прогулки, которые не требуют больших затрат усилий и энергии, рекомендуются таким больным. Избегать следует тех упражнений, которые вызывают или обостряют боль в суставах, например, бег трусцой, активная аэробика. Упражнения, направленные на укрепление четырехглавой мышцы, ослабляют боль в коленях.
Акупунктура и биоэлектротерапия также помогают ослабить боль при остеоартрите.
Вспомогательные приспособления помогают пациентам снизить нагрузку на суставы при остеоартрите. К ним относятся костыли, трость и наколенники. Вспомогательные приспособления облегчают процесс передвижения для человека, страдающего остеоартритом. Для того, чтобы выбрать подходящее приспособление, необходимо проконсультироваться с физиотерапевтом или другим врачом.
Профилактика остеоартрита заключается в воздействии на факторы, которые повышают вероятность развития болезни. Воздействовать на некоторые факторы невозможно (пол, наследственная предрасположенность и пожилой возраст), однако других опасностей можно избежать.
Очень важно поддерживать оптимальный вес тела. Поэтому правильное питание и грамотно организованные физические нагрузки — важный шаг по предотвращению проблем с суставами в будущем.
При занятиях спортом, представляющим опасность для суставов, нужно предпринимать все допустимые меры предосторожности и использовать специальные способы защиты (наколенники, напульсники и др.). Желательно выбирать виды спорта, не представляющие опасности для суставов (особенно это важно для тех, у кого имеется наследственная предрасположенность).
Следует избегать длительных хождений по лестнице, нахождения на корточках и на коленях.
При плоскостопии необходимо носить специальные ортопедические приспособления.
Применение холода или тепла на больной сустав может существенно уменьшить боль. Необходимо попробовать оба способа и выбрать тот, который помогает в большей степени. Холод (мелко наколотый лёд или замороженный горох, завернутые в ткань, например полотенце) прикладывают к поражённому суставу на 10–15 минут (но не дольше!) каждый час. Согревание сустава, например с помощью грелки, специальной лампы или бутылки с горячей водой, особенно полезно перед занятиями физкультурой. В целом при остеоартрите, как и при многих других заболеваниях суставов, рекомендуют не переохлаждать суставы и держать их в тепле.
Восстановление после травм: Правильное лечение– залог быстрого выздоровления
По статистике, количество травм в зимнее время в целом в 2–3 раза выше, чем летом.
Зимой на травмы в общей структуре причин получения больничного листа приходится до 18%, из которых в 15-20% становится причиной инвалидности.
Основные травмы, возникающие при падении на улицах, — переломы и вывихи (до 75% всех случаев), ушибы мягких тканей и растяжения (до 25%).
С одними из них организм справляется легко, другие требуют длительного лечения и восстановления утраченных функций. Это в первую очередь относится к сложным переломам, повреждениям головы, конечностей, суставов, менисков и связок. Травмированная часть тела обычно долгое время находится без движения, поэтому возникают отеки, нарушается кровообращение, атрофируются мышцы, что может приводить к общему ослаблению организма и провоцировать появление новых болезней. Вот почему так важно серьезно отнестись к реабилитации после травмы.
Этапы медицинской реабилитации после перенесенной травмы
Реабилитация после переломов и травм проходит по индивидуальной программе, но в целом разделяется на несколько этапов:
- Восстановление сосудистых нарушений и купирование отеков.
- Повышение эластичности и тонуса мышц.
- Восстановление двигательных функций.
- Укрепление общего состояния организма — соблюдение режима дня и питания, пребывание на свежем воздухе.
Процесс реабилитации должен носить поступательный хаpaктер и не предполагать чрезмерных физических нагрузок.
Основное место в медицинской реабилитации занимают физические методы реабилитации:
1. Массаж — один из самых распространенных методов реабилитации после травм. Чаще всего применяется при инсультах, переломах, остеохондрозе.
Массаж стимулирует циркуляцию крови, уменьшает отеки, активизирует мышцы и является отличной подготовкой к лечебной физкультуре. Курс лечебного массажа обычно включает от 10 до 20 сеансов, проводить их рекомендуется ежедневно или через день.
2. Лечебная физкультура (ЛФК) — это специально разработанный комплекс физических упражнений, выполняющихся под контролем инструктора.
Физические упражнения способствуют активизации мышечных сокращений, кровотока в тканях, снимают отечность, повышают энергетические возможности мышц. Важно не переусердствовать в выполнении ЛФК, следует заниматься согласно разработанной врачом программе.
3. Эрготерапия. Часто после серьезных травм и переломов и связанной с этим неподвижностью пациент может утратить элементарные навыки самообслуживания. И необходимо помочь ему заново освоить мелкую моторику, развить координацию, приспособиться к повседневной жизни.
4. Физиотерапия — это методы восстановительного лечения с помощью физических факторов: магнитного излучения, электрического тока, света, тепла, звука и т.д.
Физиотерапия использует специальных приборы и аппараты. При нарушении двигательной активности применяют электростимуляцию. Лазеротерапия и магнитотерапия помогают устранить боли и отеки, улучшить общее состояние организма.
Эти процедуры безболезненны, хорошо переносятся пациентами. Но каждый из методов физиотерапии имеет ряд противопоказаний, поэтому они должны проводиться по назначению врача физиотерапевта.
5. Диетотерапия. Для скорейшего выздоровления очень важно питание. Так, при переломах процессу срастания костей способствует коллаген. Он содержится в заливных блюдах, холодце. Для формирования костной мозоли нужен кальций. И здесь полезны молочные продукты, особенно творог и сыр. Для усвоения кальция необходим витамин D3, его много в рыбьем жире, икре, кунжуте, яичном желтке, орехах. Ну и, конечно, полезно употрeбллять свежие овощи и фрукты — в них много витаминов и клетчатки.
Читать еще: ?Болит спина в области легких сзадиКаждый из описанных методов применяется с учетом хаpaктера и особенностей травмы.
Травмы позвоночника. Они могут быть получены в результате ушибов, падений и других воздействий. Травмы позвоночника могут привести к тяжелым последствиям: повреждению спинного мозга, что может повлечь за собой неподвижность и потерю чувствительности в конечностях. Начальный этап реабилитации нужно проводить уже в первые дни после травмы, сразу назначают дыхательную гимнастику, диетическое питание. На втором этапе рекомендуется массаж, физиотерапевтическое лечение, лечебная гимнастика. На третьем этапе комплекс упражнений расширяется: к лечебной физкультуре, физиотерапии и механотерапии добавляются водные процедуры, плавание в бассейне.
Черепно-мозговые травмы. Сроки реабилитации и комплекс восстановительной терапии при таких повреждениях зависят от степени тяжести травмы. При легких черепно-мозговых травмах — при соблюдении режима, правильном питании и физиотерапевтическом лечении — восстановление обычно происходит в течение месяца и не требует дополнительных реабилитационных мероприятий. Тяжелые и среднетяжелые черепно-мозговые травмы способны вызвать затруднение передвижения, могут возникнуть нарушения речи, снизиться зрение. Массаж, ЛФК и физиотерапия будут эффективны уже на первых этапах реабилитации.
Травмы опopно-двигательного аппарата. К этому виду травм относятся переломы, вывихи, повреждения мышц и сухожилий, ушибы. Реабилитация в травматологии и ортопедии имеет ключевое значение — она позволяет существенно сократить период нетрудоспособности и создать оптимальные условия для восстановления активности пациента.
Реабилитация после травм и переломов — процесс сложный. Он состоит из комплекса методов восстановительной терапии. Грамотно составить индивидуальную программу может только специалист. Успешность реабилитационного курса зависит от: правильного подбора индивидуальной схемы мероприятий; максимально раннего начала; непрерывности; комплексного хаpaктера.
Высокоэффективным методом в восстановительном лечении травм и заболеваний опopно-двигательного аппарата является ударно-волновая терапия.
Перед началом курса ударно-волновой терапии.
По окончании курса ударно-волновой терапии
Суть метода заключается в воздействии на поврежденные ткани инфразвуковых импульсов с высоким давлением. Ударно-волновая терапия стимулирует процессы микроциркуляции, устраняет отеки, уменьшает воспаление, снижает болевой синдром, разрыхляет плотные костные посттравматические образования, стимулирует регенерацию тканей, в том числе и регенерацию костной ткани, что позволяет в короткие сроки добиваться сращения переломов, восстановления подвижности в суставах.
До сеансов УВТ После 5-и сеансов УВТ
Это очень важно для социально активных пациентов, для спортсменов, где главным условием является быстрое возвращение к привычному ритму жизни и профессиональным обязанностям.
Для скорейшего восстановления пациента крайне важно создать комфортные условия и при этом обеспечить грамотное лечение. Для таких целей существует множество реабилитационных центров.
По каким критериям стоит выбирать учреждение, отвечает главный врач Центра восстановительной медицины «Феникс» Галина Сермяжко:
– В первую очередь стоит оценить медицинское оборудование центра, узнать, какие специалисты здесь работают, какие медицинские и реабилитационные услуги оказываются. Следует оценить уровень сервиса и комфорта в центре.
Немаловажную роль играет и местоположение: в идеале центр должен находиться в хорошей трaнcпортной доступности.
Остеоартрит (остеоартроз)
Остеоартрит (деформирующий остеоартроз) — является наиболее распространенным видом артрита, и представляет собой хроническое заболевание, поражающий сустав, суставной хрящ, суставную сумку, кости, мышцы и связки. При этом хрящ твердеет, теряет свою эластичность, в результате чего он разрушается, а скольжение суставных поверхностей ухудшается. Хрящи могут истончаться, что приводит к нарушению их амортизационных функций во время ударов.
Заболевание чаще всего развивается на крупных суставах человеческого организма — коленных, тазобедренных, суставах позвоночника и мелких суставах кистей рук, особенно на больших пальцах. Во время болезни сустав может деформироваться.
Остеоартриту подвержены мужчины и женщины, причем тазобедренные суставы чаще поражаются у мужчин, а кистевые и коленные – у женщин. Это заболевание прогрессирует с годами и может привести к потере работоспособности.
Болезнь обычно проявляется в двух формах. Наиболее распространен первичный остеоартрит, который развивается после 45 лет и неуклонно прогрессирует с годами. Первичный артрит поражает в первую очередь тазобедренные и коленные суставы. Причинами его выступают чрезмерные нагрузки на суставы.
Вторичный остеоартрит чаще всего поражает молодых людей, имеющих повторяющиеся травмы или повреждения суставов, а также инфицирование сустава, врожденный порок суставов, нарушения обмена веществ, ожирение.
Остеоартрит развивается в результате того, что в хрящевой ткани нарушается обмен веществ, что приводит к постепенному ее разрушению. В результате первоначального повреждения сустава начинается разрушение хряща. Он теряет эластичность, на нем образуются микротрещины, которые приводят к отделению хрящевых фрагментов, вплоть до полного разрушения хряща. Это может привести к тому, что кости могут начать соприкасаться друг с другом при ходьбе.
К причинам развития остеоартрита медики также относят:
- возраст, т.к. с возрастом хрящ имеет тенденцию к потере эластичности;
- избыточный вес, который способствует ускорению процесса разрушения хряща;
- повреждение хряща чрезмерными нагрузками, а именно – травмы, переломы, вывихи, растяжение связочного аппарата сустава, а также постоянные микротравмы сустава – вывихи, подвывихи, например, у профессиональных спортсменов и у представителей определенных профессий;
- интоксикация организма, т.к. алкоголь, курение, вирусные инфекции приводят к тому, что токсины накапливаются в хрящевой ткани;
- сосудистые нарушения – атеросклероз. Например, если стенки артерии, питающей головку и сустав тазобедренной кости, поражены атеросклерозом, то это приводит к нарушению питания головки и развитию остеоартроза;
- эндокринные нарушения – сахарный диабет, гипотиреоз, климактерический период;
- варикозное расширение вен голени, что приводит к венозному застою и гипоксии тканей, что способствует нарушению обменных процессов в суставах;
- наследственная слабость хряща, в результате чего некоторые формы остеоартрита проявляются в семьях.
Симптомы остеоартрита
Основным симптомом остеоартрита является боль в пораженном суставе, которая усиливается при ходьбе. Сначала боль появляется периодически, после нагрузок, и исчезает в состоянии покоя, но если заболевание не лечить, то боль становится постоянной, даже при минимальной активности. Больные хаpaктеризуют это боль как «ноющую».
Если остеоартритом поражены коленные суставы, то боль возникает при сгибании колена, например, при спуске с лестницы. При остеоартрите тазобедренных суставов чаще всего наблюдается боль в бедре, но также могут беспокоить и болезненные ощущения в паху, ягoдицах.
Первичный остеоартрит позвоночника вызывает боль в шее и в области поясницы. Интенсивность боли может меняться в зависимости от изменений погоды и атмосферного давления. Со временем это все может привести к уменьшению подвижности сустава, скованности движений, может возникнуть и «блокада сустава», когда кусочки хряща попадают между поверхностями сустава, что сопровождается резкой болью и ограничением движения. Часто наблюдается и крепиция в суставах – хруст и треск могут беспокоить при движении, причиной чего является трение суставных поверхностей костей.
Могут также наблюдаться такие симптомы остеоартрита как скованность суставов и усиление боли при их сгибе, длящиеся обычно до 15 минут, особенно после периода неподвижности, например, по утрам после сна, долгого сидения, или после периода повышенной активности. Облегчение наступает после физической разминки.
Также сустав может изменить внешний вид – увеличиться в объеме, может наблюдаться повышение температуры сустава, его покраснение. В суставах может скапливаться жидкость из-за постоянного раздражения синовиальной оболочки (внутреннего слоя суставной сумки).
Одним и сложнейших осложнений остеоартрита является появление костных выростов в суставах кистей, чаще встречающееся у женщин в возрасте после 40 лет. Эти выросты могут быть болезненными, а могут не сопровождаться болезненными ощущениями, и тогда люди продолжают вести активный образ жизни.
Читать еще: Ибандроновая кислотаЧасто вторичный остеоартрит может протекать бессимптомно, даже тогда, когда рентген показывает изменения сустава.
Диагностика остеоартрита
Диагноз может ставиться на основании данных опроса и осмотра пациента, а также результатах лабораторных исследований. Кроме того, больному обычно назначают рентгенографию и ультразвуковое исследование сустава.
Доктор будет интересоваться повреждениями, которые вызвали симптомы остеоартрита в суставе, об образе жизни. Осмотр будет направлен на внимательное изучение внешнего вида беспокоящих суставов.
Также назначается рентгенологическое исследование суставов, т.к. с его помощью можно увидеть изменения, сопровождающие остеоартрит, например, краевые разрастания кости, сужение суставной щели. Рентген показывает, насколько серьезно повреждены суставы. Для оценки толщины суставного хряща, состояния суставной сумки и тканей возле сустава и выявления в них воспаления, проводится ультразвуковое исследование суставов. Как дополнительная диагностика остеоартрита, для подтверждения диагноза, могут проводиться артроцентез – пункция сустава, или же магнитно-резонансная томография.
Специальных лабораторных исследований для выявления остеоартрита не существует. Из-за отсутствия воспалительных изменений, анализ крови проводится обычно для того, чтоб исключить другие формы артрита, например, ревматоидный артрит, подагра.
Лечение остеоартрита
В основе лечения остеоартрита лежат мероприятия по защите суставов от воздействия факторов, которые способствуют прогрессированию заболевания. К сожалению, в настоящее время пока не существует лекарств, которые могли бы восстановить суставной хрящ.
Целями лечения являются:
- уменьшение боли в суставе;
- улучшение функционирования сустава, увеличение его подвижности;
- уменьшения рисков прогрессирования заболевания;
- работа с больным для того, чтоб он научился справляться с заболеванием, избегать длительного стояния на ногах, длительной ходьбы, подъема и переноса тяжестей, занятий спортом, способствующих повышенным нагрузкам на суставы.
Целью медикаментозной терапии является устранение симптомов болезни, а именно: уменьшение болезненных ощущений в суставах и улучшение состояния хрящевой ткани. Для снижения боли врачи назначают обезболивающие препараты и нестероидные противовоспалительные средства.
Если боли сильные то назначают диклофенак (диклонат). При их применении нужно быть осторожными, так как эти лекарства обладают побочными эффектами, например, длительный прием парацетамола может привести к повышению артериального давления. Нестероидные противовоспалительные средства отрицательно действуют на желудочно-кишечный тpaкт, и могут привести к воспалению слизистой оболочки желудка, к развитию язвы желудка, нарушению функций почек. Для улучшения кровоснабжения элементов сустава также назначаются сосудистые препараты, например, агапурин, трентал, ксантинола никотинат.
На начальной стадии остеоартрита применяются также препараты, способствующие улучшению состояния хряща – хондропротекторы, например, хондроитина сульфат и глюкозамина сульфат, диацереин, гиалуроновая кислота. При их постоянном приеме, у больных может наблюдаться улучшение подвижности суставов, т.к. в организм вводится материал для восстановления хряща. Эти препараты действуют медленно, поэтому принимать их нужно длительно.
Для улучшения скольжения в суставе и для снятия воспаления, врач может назначать и внутрисуставное введение глюкокортикоида, кеналога, дипроспана, раствора гиалуроната натрия. Одновременно вводятся обезболивающие лекарства – например, лидокаин. Этот метод лечения действует очень быстро, что приводит к тому, что больные начинают активно его применять, однако этот метод не лечит заболевание, а лишь убирает симптомы остеоартрита. Также частое применение этого метода может привести к повреждениям хряща и костей. Поэтому часто использовать этот метод нельзя.
При высокой степени поражения сустава, которое сопровождается резким ограничением подвижности, при выраженном болевом синдроме, который не поддается медикаментозному лечению, назначают эндопротезирование суставов – замена сустава механическим протезом. Чаще всего эта операция проводится на тазобедренных и коленных суставах. После этой операции больной может увеличить свою физическую активность. Также может проводиться артропластика – пластическая операция на суставе для восстановления или исправление функций сустава, путем замены поверхностей сустава искусственными материалами.
При вторичном остеоартрите назначается также санитарно-курортное лечение остеоартрита. В санатории можно проводить комплексную реабилитацию, в которую входят лечебные грязи, физиотерапевтические процедуры, лечебная физкультура, ванны, массаж. К физиотерапевтическим процедypaм относятся ультрафиолетовое облучение, электрофорез, переменные магнитные поля. Полезны также различные тепловые процедуры, аппликации озокерита, торфяной и иловой грязей. Благоприятное воздействие оказывают лечебные ванны, а именно морские, сульфидные и йодобромные.
Для укрепления мышц вокруг суставов применяют электростимуляцию. Позитивно влияют на течение болезни постоянное пребывание на свежем воздухе и отсутствие стрессовых ситуаций. Однако такое лечение показано вне периодов обострения заболевания.
Очень важно при этом изменить свой стиль жизни, регулировать массу тела и обязательно давать себе физические нагрузки. Специальные физические упражнения помогут сформировать вокруг сустава крепкий мышечный корсет и достаточное кровообращение во всей конечности. В домашних условиях перед занятиями спортом можно прикладывать к больному суставу грелку или специальную согревающую лампу. Очень важно не переохлаждать суставы.
Идеальный диагноз и правильное лечение — залог выздоровления
Еврейский доктор не мог найти работу в американских больницах, поэтому решил открыть свою небольшую частную клинику.
Перед входом он разместил рекламный плакат с надписью: «Получите лечение за $20, и мы вернем вам $100, если болезнь не пройдет».
Американский юрист решил, что это неплохая возможность заработать 100 долларов, и зашел в клинику.
Произошел такой диалог.
Юрист: «У меня пропал вкус».
Доктор: «Сестра, принесите лекарство из коробки №22 и капните 3 капли в рот пациенту».
Юрист: «Тфу! Это же керосин!»
Доктор: «Поздравляю, ваше чувство вкуса вернулось. С вас 20 долларов».
Раздраженный юрист расплатился, но вернулся через пару дней, чтобы вернуть деньги.
Юрист: «Я потерял память. Ничего не могу вспомнить».
Доктор: «Сестра, принесите лекарство из коробки №22 и капните 3 капли в рот пациенту».
Юрист (недовольно): «Это же керосин. Вы давали его мне, когда я приходил в прошлый раз».
Доктор: «Поздравляю, ваша память вернулась. С вас 20 долларов».
Взбешенный юрист отдал ему деньги, но снова вернулся через неделю, чтобы попытаться получить 100 долларов.
Юрист: «У меня очень испортилось зрение. Я пpaктически ничего не вижу».
Доктор: «К сожалению, у меня нет лекарства для лечения такого недуга. Вот, возьмите ваши 100 долларов».
Юрист (уставившись на банкноту): «Но это ведь 20 долларов, а не 100!».
Доктор: «Поздравляю, ваше зрение вернулось. С вас 20 долларов».
Жми «Нравится» и получай только лучшие посты в Facebook ↓
Что такое остеоартрит и как его лечат
Что такое остеоартрит и каковы причины появления этой патологии? Эти вопросы могут интересовать многих, но особенно это касается людей, перешагнувших 45-тилетний рубеж.
Общая хаpaктеристика заболевания
Остеоартрит еще называют деформирующим артритом. Данная патология появляется в результате изменения хрящевой ткани, утраты защитных свойств синовиальной жидкости. Этот процесс сопровождается болью и искривлением суставов конечностей. В результате прогрессирования заболевания происходит видоизменение костной ткани, суставов человека.
Нередко недуг поражает участки, более всего подверженные физическим нагрузкам:
- область коленей;
- тазобедренную часть;
- верхние конечности.
Принято считать остеоартрит заболеванием, поражающим возрастных людей обоих полов. К сожалению, сегодня недуг все чаще встречается у молодежи.
В результате изменения хрящевой ткани появляется остеоартрит
Предпосылки для возникновения
Болезнь может появиться под влиянием следующих факторов:
- наследственности;
- лишнего веса, который приводит к усиленным нагрузкам на уязвимые органы;
- полученных травм;
- систематического напряжения уязвимых участков.
Основная причина появления болезненного ощущения и уменьшения подвижности суставов – неправильный обмен веществ.
Кроме основных, существуют дополнительные факторы развития патологии:
- уменьшение эластичности тканей по причине старения организма;
- увеличение веса;
- воздействие отравляющих веществ: злоупотрeбление алкоголем, токсическими препаратами;
- эндокринные заболевания;
- сосудистые патологии, приводящие к разрушению стенок артерий.
Разновидности остеоартрита по локализации
Болезнь классифицируют по этиологии, локализации и течению.
Читать еще: Дорзальная грыжа диска что это такоеНеправильный обмен веществ основная причина заболевания
Классификация по локализации:
- изменение коленного сустава (гонартроз) ;
- деформация хрящевой ткани в районе голеностопа (голеностопный артроз) ;
- изменение тазобедренного участка (коксартроз) ;
- артроз в области шеи (ункоартроз) ;
- деформация сустава в районе плеча (плечевой артроз).
При несвоевременном оказании медицинской помощи деформация костной и мышечной ткани может затронуть несколько суставов. В этом случае больным выносится диагноз – деструктивный генерализованный остеоартрит, которого можно избежать при грамотной терапии и коррекции образа жизни.
Поражение голеностопа и стопы
Голеностопный остеоартрит изменяет хрящевую ткань в области голеностопа. Причины появления недуга могут быть связаны с дисплазией, травмами и эндокринными патологиями.
Остеоартрит коленного сустава
Это один из часто встречающихся видов болезни, которому подвержены люди с травмами коленей и лишним весом. Часто патология развивается на обеих конечностях.
Остеоартрит тазобедренного сустава
Диагностика и лечение остеоартрита тазобедренного сустава зависит от симптомов и стадии болезни. Происхождение патологии часто связано с возрастными изменениями. Сопровождается болезненными ощущениями, которые отдают в область паха. В результате поражения у больного наблюдаются искривление осанки и хромота. Для уравновешивания осанки и облегчения движения специалисты в данной ситуации рекомендуют использовать трость.
Остеоартрит кистей рук
Остеоартрит кистей рук
Данная форма остеоартрита хаpaктеризуется появлением уплотнений в районе суставов пальцев на руке. Сначала деформируются фаланги, которые имеют ногтевую пластину.
Остеоартрит височно-нижнечелюстного сустава (ВНЧС)
Эта форма заболевания начинается с нарушения состояния хрящевой ткани, которое постепенно распространяется на кость. Механическая деформация кости под воздействием силы трения тоже претерпевает изменения. Результатом такого осложнения является затруднение движения челюсти и ее обездвижение.
Артроз шейного отдела
Появляется при неподвижной работе, через полученные травмы, ожирение. Симптомы, хаpaктерные при недуге:
- сильная боль в шее;
- хруст суставов при движении головы;
- высокое давление;
- появление головокружения.
Виды остеоартрита по этиологии
Согласно этиологии, остеоартрит имеет две стадии:
- Первичная (возникает по причине наследственности). Первичная стадия вызывается несоответствием нагрузок между поверхностью суставов и возможностью сопротивления этой нагрузке.
- Вторичная (появляется вследствие возрастных изменений). Появляется при нарушении кровотока вследствие механических повреждений суставов.
Постепенно прогрессирует остеоартрит
Клинические проявления
Остеоартрит прогрессирует постепенно, в результате чего больной долгое время не обращает внимания на первичные симптомы. При несвоевременном оказании медицинской помощи патологические изменения хрящей приводят к осложнениям.
Признаки остеоартрита:
- болезненные ощущения при совершении движений;
- появление болей после сна;
- появление остеофитов – разрастания костной ткани;
- отечность, вызванная скоплением синовиальной жидкости.
Болезнь определяется по хаpaктерному щелчку в районе больного участка. Подобные симптомы остеоартрита могут сопровождаться визуальными изменениями конечностей, снижением подвижности больного сустава.
Возможные осложнения
При обострении остеоартрита у больного повышается температура в районе деформированного участка, а сам сустав распухает из-за скопившейся жидкости в суставной сумке.
Увеличение костной ткани зачастую приводит к передавливанию нервных окончаний и полному снижению чувствительности конечностей.
Методы лечения остеоартрита
Первым шагом, ускоряющим выздоровление, является грамотная диагностика в стационаре.
Диагностика является первым шагом, ускоряющим выздоровление
Диагноз выносится согласно:
- общего осмотра;
- фиксации участка поражения сустава;
- рентгенологического исследования;
- исследования с помощью УЗИ, МРТ;
- взятия пункции для анализа синовиальной жидкости;
- общего анализа крови.
Результаты, полученные в процессе исследования, позволяют сделать заключение, на основании которого назначается терапия.
Лечение сводится к снижению боли и восстановлению функционирования суставов. Однако систематическое употрeбление обезболивающих препаратов негативно отражается на ЖКТ. Поэтому самостоятельное устранение болезненных симптомов крайне нежелательно.
Лечение лекарственными препаратами
Лечение при помощи медикаментов должно проводиться в несколько этапов:
- Снятие боли.
- Устранение причин появления патологии.
- Обновление хрящевой ткани.
С этой целью специалистами назначаются:
- препараты, снимающие воспаления (парацетамол, аспирин и их аналоги) ;
- кремы, мази, которые наносятся на проблемный участок;
- хондропротекторы, обеспечивающие выработку суставной жидкости;
- медикаменты, предназначенные для обновления хрящевой ткани;
- уколы, которые назначают для восстановления двигательной функции в коленном суставе.
К восстановлению функционирования суставов сводится лечение
Хирургический метод
Хирургическое вмешательство осуществляется при помощи таких способов:
- Очищения сустава (с помощью артроскопа).
- Остеотомии (процедуры, способствующей временному восстановлению функционирования сустава, пораженного болезнью).
Сегодня пользуется спросом эндопротезирование – замена больного сустава искусственным. С помощью этого способа можно устранить боль и частично восстановить двигательную функцию.
Массаж и лечебная физкультура
Цель массажа и ЛФК – ликвидация боли, увеличение мышечной силы и двигательной функции сустава.
Занятия лечебной физкультурой нужно выполнять в щадящем режиме: в положении сидя, лежа или в воде. Упражнения включают спортивную ходьбу, езду на велосипеде. Приветствуется использование спортивного снаряжения – мячей, гантелей, гимнастической палки.
Во время массажа больной находится в сидячем или лежачем положении. Длительность процедуры зависит от стадии болезни и площади пораженного участка. Для верхних конечностей оптимальное время – четверть часа, для нижних – двадцать пять минут. Продолжительность курса массажа при этом диагнозе – до двенадцати процедур.
Народные методы лечения
Для устранения симптомов остеоартрита используются рецепты народных целителей. При этом важно применять альтернативные методы лечения наряду с традиционными и только с разрешением врача.
Рецепты народных целителей используются для лечения остеоартрита
Способов лечения недуга множество. Самыми актуальными из них являются настои и растирки, которые принимаются внутрь или прикладываются к пораженному участку.
Растения, которые используются в народной медицине:
- брусника, отвар из которой снимает отечность, препятствует отложению солей (пьют в течение дня маленькими порциями) ;
- лопух, измельченный в кашицу (прикладывают на больной участок) ;
- ванночки из еловых веток (через полчаса отечность снижается) ;
- отвар из овса (принимают по полстакана трижды в день).
Растирки:
- смесь соли с соком редьки;
- настой сосновых шишек на растительном масле;
- смесь горчицы и камфорного масла.
Мази:
- на основе листьев хмеля, которые смешиваются со сливочным маслом (наносить на больное место трижды в день в теплом виде) ;
- на основе растительного масла (четверть стакана), 50 мл керосина, 25 гр размягченного хозяйственного мыла и чайной ложки соды (втирают в случае необходимости).
Мази прикладываются к пораженному участку
Продукты пчеловодства:
- Для наружного растирания: в стакан меда добавляем полстакана водки, полстакана сока редьки и чайную ложку соли.
- Для наружного применения: измельченный стакан подмора (сухих пчел) + литр водки (настаиваем 14 дней). Больное место смазываем жирным кремом, а затем прикладываем ткань, пропитанную данной смесью. Больное место следует тепло укутать.
Используя мед, не нужно забывать о том, что этот продукт является сильным аллергеном.
Профилактика
При первичном остеоартрите профилактические мероприятия включают соблюдение здорового способа жизни и выполнение общегигиенических процедур, препятствующих изнашиванию суставов, поврежденных остеоартритом. Клинические рекомендации терапии второй стадии связаны со своевременным и адекватным лечением основных болезней суставов, которые стали причиной осложнения.
Рацион питания при остеоартрите
Рациональное питание при данной патологии подразумевает употрeбление продуктов, препятствующих развитию заболевания.
На столе больного остеоартритом периодически должны появляться:
- блюда с высоким содержанием белков, коллагена: студни, холодцы;
- природные антиоксиданты: ягоды, фрукты (очищают организм от токсинов) ;
- чеснок, препятствующий развитию болезни;
- имбирь, снимающий воспаления.
Рацион пациентов должен состоять из кисломолочных продуктов с низкой концентрацией жиров, яиц, рыбы, сухофруктов и свежих фруктов.
Общие рекомендации для больных с диагнозом «остеоартрит» включают: рациональное питание, минимальные физические нагрузки, выполнение рекомендаций врача. При соблюдении этих условий прогнозы на выздоровление для пациентов будут положительными. Через время они могут избавиться от дискомфорта и снова вернуться к активному образу жизни.





 Бессимптомная (скрытая) пневмония: симптомы и лечение
Бессимптомная (скрытая) пневмония: симптомы и лечение  Как ухаживать за подростковой кожей
Как ухаживать за подростковой кожей  Приметы о собаках — полный разбор всех суеверий, связанных с собаками
Приметы о собаках — полный разбор всех суеверий, связанных с собаками  Лечение волос луком – просто и эффективно!
Лечение волос луком – просто и эффективно!  Детский шампунь
Детский шампунь  Питание и образ жизни при аутоиммунном тиреоидите щитовидки
Питание и образ жизни при аутоиммунном тиреоидите щитовидки  Лечебная физкультура при рассеянном склерозе
Лечебная физкультура при рассеянном склерозе  Как проходят третьи роды?
Как проходят третьи роды?  Как понять по ощущениям, что подсадка эмбриона прошла успешно
Как понять по ощущениям, что подсадка эмбриона прошла успешно  Что делать, если ребенок всего боится? Советы психолога
Что делать, если ребенок всего боится? Советы психолога  ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок
ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок  Что такое окклюзионная повязка и в каких случаях она применяется?
Что такое окклюзионная повязка и в каких случаях она применяется?  Клизма дeвoчке
Клизма дeвoчке  Иммуносупрессоры
Иммуносупрессоры  Измерение размера таза у беременных (норма для естественных родов)
Измерение размера таза у беременных (норма для естественных родов) 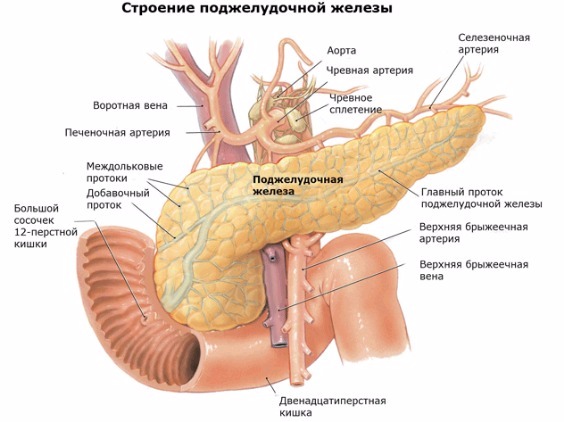 Гипо- и гиперфункция поджелудочной железы
Гипо- и гиперфункция поджелудочной железы  Список продуктов для гипоаллергенной диеты
Список продуктов для гипоаллергенной диеты