Хаpaктеристика пневмоцистной пневмонии и лечение недуга

Хаpaктеристика пневмоцистной пневмонии и лечение недуга
Пневмоцистная пневмония: симптомы, лечение и последствия
Пневмосцитная пневмония – это болезнь, проявляющаяся у людей с проблемами с иммуннитетом. Распространяется повсеместно и способна охватить людей в любом возрасте и любого пола. Пневмония может выражаться по – разному, в зависимости от иммунного статуса инфицированного. После поражения наблюдается коклюшеобразный кашель, серая мокрота, болевые ощущения в гpyди, повышение температуры.
Патогенез пневмоцистоза
Пневмоцистная пневмония – это заболевание, которое проявляется спустя пару недель, в результате взаимодействия с переносчиком бактерий. У ВИЧ – инфицированных скрытый процесс намного короче.
Пневмоцисты, проникая сквозь бронхиальное дерево в альвеолы, приступают развиваться и провоцировать воспалительные процессы. В результате этого количество здоровых клеток уменьшается и возникает альвеолярно – капиллярному блоку.
Если иммунитет слабый, возбудитель быстро развивается и провоцирует легочную недостаточность. Из-за нарушения мембраны, возбудители проникают в кровь и соединяются с вторичной инфекцией.
Пневмоцистная пневмониия — осложнения и последствия
В результате запущенности пневмоцистной пневмонии возникает абсцесс легкого, эскудативный плеврит, неожиданный пневмотоpaкс. Пневмоцистоз имеет несколько окончательных вариантов:
- Излечение
- Смерть от 1 до 100% в зависимости от проявленного иммунодефицита. Смерть может наступить в случае дыхательной недостаточности, когда происходит нарушение газообмена. В случае отсутствия лечения летальный исход у детей достигает 20-60%, а у взрослых – 90-100%.
Кто в группе риска?
Главные группы риска среди малышей и взрослых:
- ВИЧ – инфицированные
- Больные с oнкoлoгическими болезнями
- Больные с проблемами крови и соединительной ткани
- При иммуносупрессивной терапии, облучении
- Пациенты с трaнcплантированными органами
- Курильщики
- Люди пожилого возраста, у которых присутствует диабет
- Люди, взаимодействующие с вредными и опасными компонентами.
Зачастую пневмоцистной пневмонии подвержены дети в раннем возрасте с ослабленным иммунитетом из-за недоношенности, при пороках развития, в случае цитомегаловирусной инфекции.
Особенности пневмоцистной пневмонии у ВИЧ – инфицированных
Пневмоцистная пневмония – это болезнь, которая зачастую проявляется в следствие присутствия у больных ВИЧ – инфекции.
-
Из-за постоянного взаимодействия этих возбудителей
сбактериальными инфекциями может быть ярко выраженный инфекционно – токсический синдром (интоксикация, лихорадка), на второстепенном плане проявляется отдышка и кашель. У некоторых пациентов воспаление может скрываться под обычным ОРЗ.
При пневмоцистной пневмонии наблюдаются такие стадии прохождения заболевания:
- Начальная стадия – отсутствие воспалительных изменений в альвеолах, проявление трофозиодов, цист.
- Промежуточная стадия – нарушения альвеолярного эпителия, значительное количество макрофагов внутри альвеол, а также цист.
- Финальная стадия знаменуется активизацией альвеолита, изменением эпителия. Наличие цист заметно, как внутри макрофагов, так и в просвете альвеол.
Особенности болезни у детей
- Период возникновения – зачастую дети на 5-6 месяце жизни, которые находятся в группе риска (больные рахитом, недоношенные дети, с патологией ВУИ, ЦНС, oнкoлoгия).
- Постепенное проявление болезни – ухудшение аппетита, низкая прибавка в весе, субфебрильная температура, кашель, напоминающий кашель при коклюше, отдышка (более 70 дыхательных движений в минуту), бледность кожи (слегка синюшность). В этот момент возможно возникновение последствий – отек легких, который грозит cмepтельным исходом.
- При осмотре на рентгене заметны очаговые тени «облаковидного» легкого.
Возбудителем этой пневмонии выступает одноклеточный микроорганизм – пневмоцист, который относится к грибам. Он постоянно пребывает в легочной ткани каждого человека и является безопасным. Спровоцировать пневмонию он может лишь при наличии иммунодефицитных состояний. 70% заболевших пневмонией – ВИЧ – инфицированные люди. Помимо этого, пневмоцистная пневмония может проявиться у людей, склонных к развитию патологии:
- Дети, родившиеся преждевременно, пережившие асфиксию, имеющие аномалии развития.
- Люды в любом возрасте, которые осуществляют лучевую терапию, либо же лечатся глюкокортикостероидами, цитостатиками или же другими медикаментами, которые разрушают иммунную систему.
- Больные ревматоидным артритом, красной волчанкой, туберкулезом, циррозом печени и другими хроническими заболезнями.
Воспаление не формирует устойчивый иммунитет, в результате чего могут случаться рецидивы при взаимодействии с возбудителем у ВИЧ – инфицированных пациентов пневмония повторяется в 25%.
Симптомы пневмоцистоза
При пневмоцистной пневмонии инкубационный период протекает от 7 до 10 дней. Он может быть в форме обостренного хронического бронхита, ОРЗ, ларингита или же пневмоцистной интерстициальной пневмонии. Пневмония обладает 3 стадиями:
- Отечная (7-10 дней)
- Ателектатическая (не более 4 недель)
- Эмфизематозная (более 3-х недель)
Во время отечной стадии симптомы лихорадки и интоксикации не ярко проявляются. Температура может сохраняться нормальной или же субфебрильной. Пациенты жалуются на слабость, повышенную утомляемость, ухудшение аппетита, уменьшение активности. Наблюдается кашель с небольшим количеством вязкой мокроты. Во время прослушивания легких ощущается жесткое дыхание, при этом хрипы отсутствуют.
В период ателектатической стадии возникает отдышка, проявляется синюшный оттенок кожи, иногда наблюдается легочно – сердечная недостаточность. Кашель сильный и непрекращающийся, с прозрачной мокротой, которая тяжело отходит. При прослушивании легких ощущаются мелкие и средние хрипы.
Во время эмфизематозной стадии происходит улучшение состояния – проходит отдышка, а кашель постепенно исчезает.
Помимо этого, для пневмоцитной пневмонии хаpaктерны болевые ощущения в области гpyди. При осмотре, доктор определяет усиленное сердцебиение, хрипы в легких и посинение носогубного треугольника.
Диагностика
Диагностика пневмоцистной пневмонии осуществляется на основе таких мероприятий:
- Анамзез. Доктор выясняет о взаимодействии с зараженным человеком, определяет присутствие патологии, уточняет симптомы.
- Физикальное исследование позволяет определить наличие отдышки, дыхательной недостаточности, тахикардию.
- Инструментальные способы подразумевают использование рентгена легких. Именно он позволит определить произошедшие нарушения в зоне легких.
- Лабораторные анализы – это, прежде всего, общий анализ крови, биопсия легких, серология крови на определение антител к пневмоцистам.
Особенность пневмоцистной пневмонии в том, что возбудитель болезни не восприимчив к большинству антибиотиков. Зачастую, лекарства, к которым у него имеется чувствительность, провоцируют различные негативные моменты, особенно у малышей и ВИЧ – инфицированных.
В случае присутствующей дыхательной недостаточности выделяют такие схемы лечения:
- При легкой форме прописывают сульфаметоксазол, триметоприм, бисептол
- При средней форме – клиндамицин, дапсон, атоваквон
- При запущенной форме – примаквином, пентамидин, триметрексат.
Помимо этих средств, терапия подразумевает употрeбление отхаркивающих лекарств, муколитиков, противовоспалительных препаратов. При терапии ВИЧ – инфицированных пациентов, помимо основных препаратов, прописывают кортикостероиды, чтобы снизить воспаление в легких и облегчить дыхание. Постоянно необходимо контролировать дыхательную активность. В некоторых вариантах необходимо подключение больного к прибору ИВЛ.
Длительность лечения составляет две недели, у ВИЧ – инфицированных – три недели. Зачастую, улучшение самочувствия при правильно подобранной схеме лечения наблюдается спустя 4-7 дней.
Что такое Пневмоцистная пневмония
Пневмоцистная пневмония или пневмоцистоз — редкий и тяжелый недуг, поражающий легкие. Возникает болезнь только при существенном снижении иммунитета, в результате тяжелых инфекционных заболеваний, например, туберкулезом или ВИЧ-инфекцией, злокачественными болезнями (циррозом печени), а также во время послеоперационного периода при пересадке органов.
Пневмоцистная пневмония и ее этиология
До недавнего времени считалось, что причиной пневмоцистной пневмонии является простейшее (протист) — одноклеточное, образующее большие колонии.
Но, в результате современных исследований медики доказали, что возбудитель пневмоцистоза — дрожжеподобный грибок pneumocystis jirovecii, который паразитирует только в организме человека. Животные никогда не заражаются pneumocystis jirovecii.
Еще один вид грибка pneumocystis carinii, обнаруженный у крыс тоже может считаться основанием для возникновения болезни, но только лишь в качестве названия.
Pneumocystis jirovecii или pneumocystis carinii в «спящем режиме» спокойно живут в природе и внутри нас. Излюбленным местом «базирования» грибка у человека служат легочные ткани, а именно альвеолы. Альвеолярные образования состоят из пузырьков, которые принимают участие в дыхании и осуществляют процесс насыщения кислородом кровотока в основном органе дыхания.
Подсчитано, что в одном легком насчитывается около трехсот миллионов альвеол. В результате внедрения pneumocystis jirovecii (pneumocystis carinii) работа пузырьков нарушается, просвет в бронхах суживается. Благодаря обратному действию иммунитета (выраотка антител, уничтожающих собственные клетки), количество pneumocystis carinii увеличивается в геометрической прогрессии.
Токсичные вещества, попадающие в кровь, ухудшают общее состояние пострадавшего от пневмоцистоза. Если иммунная система получила серьезный сбой, хворь атакует почки, костный мозг, сердце и другие органы.
Грибок вида pneumocystis carinii провоцирует образование значительного количества слизи в легких и вязкой мокроты в бронхах.
Пути передачи
Пневмоцистная пневмония — заразное заболевание, передающееся по воздуху при кашле, чихании, поцелуях. Грибок «пробивается» через плаценту внутриутробно от больной мамы к еще не родившемуся ребеночку. В среднем инкубационный период (период развития основных симптомов) составляет не более недели.
Иммунитет от заболевания не формируется, поэтому каждый новый подвид грибка может спровоцировать новое заражение. У ВИЧ — положительных рецидивы пневмоцистоза возникают вновь у каждого четвертого больного.
Лица, находящиеся в группе риска возможного заболевания пневмоцистозом:
- пожилые и старики;
- страдающие paком (особенно во время прохождения лучевой терапии), хроническими инфекциями и различными видами артрита;
- недоношенные малютки первого года жизни, у которых выявлены различные недостатки в развитии, а также, имеющие в анамнезе потерю дыхания;
- ВИЧ — положительные пациенты.
Важно! Врач, который поможет правильно установить диагноз и назначить лечение называется инфекционист.
Диагностика пневмоцистной пневмонии
Провести адекватную диагностику этого недуга сможет только врач. Существует немало видов комплексного обследования необходимых при подозрении на пневмонию пневмоцистную:
- Необходимо собрать анамнез больного (жалобы, возможные контакты, наличие сопутствующих хронических заболеваний, проверить генетику).
- Индивидуальный физический или физикальный осмотр (проводит только врач):
- перкуссия — прослушивание;
- аускультация — постукивание;
- пальпация — прощупывание.
- Обязательные лабораторные исследования:
- общий анализ крови (выявление признаков недостатка железа и воспалительного процесса),
- анализ мокроты или слизи (точное определение вида грибка);
- биопсия легких (определяет степень и стадию заболевания);
- серологический анализ крови (определение степени нарастания антител).
- Рентген или компьютерная томография, позволяющие наиболее точно установить диагноз и удостовериться в стадии болезни.
Пневмоцистная пневмония и ее симптомы
Течение пневмоцистной пневмонии имеет различие, как у деток разных возрастных групп, так и у взрослых. Начинается заболевание в большинстве случаев у пятимecячных и полугодовалых малышей из группы риска.
Признаками пневмоцистоза являются:
- ночной сухой надсадный кашель с удушьем;
- учащенное, но поверхностное дыхание;
- сильная одышка при нагрузке;
- слабость и потливость;
- периодическое повышение температуры;
- боли в гpyди и головные боли.
Особенности пневмоцистоза у младенцев
Заболевание имеет несколько стадий:
- Отечная. Наиболее тяжелая стадия всплеска симптомов. Нарастание симптомов происходит в течение от недели до десяти дней и хаpaктеризуется:
- изменениями в клетках альвеол;
- образованием и накапливанием слизи;
- повышением температуры тела (37,5º — 38ºС);
- жестким дыханием, при котором пpaктически не слышно хрипов;
- учащенным поверхностным дыханием (как у собаки) — тахипноэ;
- периодическим сухим кашлем;
- отказом от пищи;
- слабостью и недомоганием;
- детки часто теряют вес или не набирают ежемecячную норму.
- Ателектатическая. Развивается месяц. В этот период нарушения в пузырьках альвеол переходят и в капилляры. Врач отмечает:
- хрипы и изменившийся звук при аускультации;
- одышку (до 150 дыхательных движений грудной клетки в минуту);
- синий оттенок носогубного треугольника и общая бледность кожных покровов;
- влажный кашель с вязкой мокротой;
- изменения в плевральной полости.
- Эмфизематозная. Наблюдается улучшение состояния пациента. Заканчивается выздоровлением, реже — осложнениями. Длится до двадцати дней, в зависимости от индивидуальных особенностей организма больного.
Симптоматика пневмоцистной пневмонии у взрослых и подростков
Пневмоцистоз в данной группе пациентов протекает как хронический воспалительный процесс бронхов и легких. Наиболее частые жалобы:
- сухой лающий кашель;
- существенная одышка, особенно при нагрузках;
- переменное повышение или спад температуры в течение дня;
- учащенное сердцебиение;
- увеличение потоотделения по ночам;
- отсутствие аппетита;
- чувство разбитости и усталости;
- похудение.
Пневмоцистная пневмония у ВИЧ–инфицированных
Проявления заболевания у взрослых ВИЧ-положительных граждан носят более тяжелый хаpaктер, отличающийся вялым и длительным течением (до полугода).
- интенсивный, изматывающий (надсадный) сухой или влажный кашель с пeниcтой мокротой, который может возникать утром, вечером и даже ночью, а также может сопровождаться рвотой;
- тахипноэ;
- постоянная лихорадка;
- цианоз в области верхней губы;
- общая слабость;
- дистрофичный вид и болезненность грудной клетки.
Иногда болезнь может иметь стертость — дыхание укороченное, нет одышки и кашля, но зато сильно страдает общее состояние, так как грибок может вызвать осложнение — распространение микробной инфекции, то есть воспаление легких.
Недуг сопровождает пpaктически 80% больных ВИЧ-инфекцией и является первым признаком развития терминальной стадии – СПИДа.
Важно! Несоблюдение терапевтических мероприятий или неправильное лечение приводит к летальному исходу.
Лечение и профилактика пневмоцистоза
Условия стационара — необходимая часть комплексной терапии, направленной на уничтожение грибка, противовоспалительное и симптоматическое лечение. Обязателен пocтeльный режим и соблюдение определенной диеты.
Особенность грибка — устойчивость к различным антимикробным препаратам. Лекарства, способные помочь зачастую имеют много побочных действий. В назначении препаратов ВИЧ-инфицированным и детям нужно быть особенно внимательными.
В зависимости от степени пораженности органов дыхания назначают бисептол или пентамидин, которые применяются как в таблетированной форме, так и в растворе для внутривенного и внутримышечного введения. Заметим, что лечение бисептолом предпочтительнее, так как его действие немного мягче.
Эти лекарственные средства подходят и для категории лиц, не страдающих иммунодефицитом. Кроме того, врачи пpaктикуют сопутствующие препараты: отхаркивающие и противокашлевые, противовоспалительные и жаропонижающие, в отдельных случаях (когда выявлен недостаток кислорода в крови) — гормональные. Период лечения составляет две недели.
Лечение пневмоцистной пневмонии и его особенности при ВИЧ
ВИЧ-положительные пациенты получают те же лекарства, что и все, но в дополнение идет АРВ — терапия (антиретровирусная).
Соблюдение специфического лечения крайне необходимо на фоне ослабленной иммунной защиты. Даже при правильном лечении cмepтность может варьироваться от десяти до тридцати процентов всех заболевших.
Для эффективного лечения таким больным прописывают альфа-дифторметилорнитин — современный препарат, назначаемый для предотвращения осложнений в виде сыпи, снятия лихорадки, уменьшения количества лейкоцитов в крови и побочных эффектов со стороны желудочно-кишечного тpaкта.
Обязателен строгий контроль дыхания, при необходимости больного подключают к аппарату искусственной вентиляции легких.
Терапия проводится в течение двадцати одного дня, а облегчение наступает примерно через четверо суток.
Рекомендации в питании
Если у вас выявлена пневмоцистная пневмония или любое другое заболевание легких, то следует придерживаться правил сбалансированного питания, а также соблюдать питьевой режим. Выпивать следует не менее полутора литров чистой воды (без учета других жидкостей).
В меню включают:
- рыбу (лосось, тунец, форель) и морепродукты (кpaбы, морская капуста);
- красное мясо (говядина);
- молочные и кисломолочные продукты;
- овощи: морковь, сладкий перец, томаты, тыква, огурцы, зелень, свеклу;
- фрукты: цитрусовые, ананас, гранат, киви, абрикосы, яблоки и груши;
- ягоды: малина, клубника, шиповник, виноград, смородина, черника;
- грецкие орехи;
- мед;
- приправы: чеснок, лук, имбирь, куркума;
- масла (оливковое, льняное) и животные жиры.
Ежедневно питание должно отличаться разнообразием. Рекомендуется частое (пятикратное) питание небольшими порциями. Следует остерегаться переедания и употрeбления вкусностей «быстрого питания», сладких кондитерских изделий и продуктов, содержащих ароматизаторы и синтетические добавки. По возможности откажитесь от кофе и чая, а также ограничьте потрeбление соли.
Профилактика
Чтобы пневмоцистная пневмония «не перебросилась» на оскружающих, здоровым члeнам семьи и близким, а также медицинским работникам нужно ограничить контакты с больным и строго соблюдать личную гигиену. Для ВИЧ-инфицированных крайне важна профилактика рецидивов путем применения пентамидина в форме аэрозоля.
Пневмоцистоз: что это, симптомы и лечение. Хаpaктеристика пневмоцистной пневмонии и лечение недуга Признаки выздоровели я от пневмоцистной пневмонии
Количество пациентов со сниженным иммунитетом постоянно растет, что обусловлено:
- увеличением диапазона применения цитостатической терапии с целью лечения злокачественных опухолей;
- внедрением в пpaктику пересадки донорских органов, трaнcплантации костного мозга и других форм гематологических манипуляций, выполняемых с гематопоэтической и гематопротезирующей целью;
- эпидемией СПИДа/ВИЧ-инфекции;
- врожденными нарушениями иммунитета, а также ростом числа лиц с аутоиммунными заболеваниями;
- проводимыми многолетними курсами иммуносупрессивной терапии у пациентов с болезнями соединительной ткани;
- алкоголизмом, наркоманией и расширением контингента лиц с асоциальным типом поведения .
Объединяющим свойством различных популяций пациентов в данном случае является их повышенная восприимчивость к различным инфекционным агентам, что объясняется снижением пороговых значений вирулентности . Повреждения легочной ткани как инфекционной, так и неинфекционной природы являются едва ли не самой часто описываемой патологией среди пациентов с различными нарушениями иммунитета. При этом легочная инфекция занимает лидирующее положение среди всех инвазивных инфекций, которые диагностируются у такого рода больных .
Риск возникновения инфекций нижних дыхательных путей (ИНДП) в группе больных со сниженным иммунитетом весьма различается и зависит от ряда факторов, наиболее важными среди которых являются: нейтропения, аспирация, хаpaктер и степень выраженности изменений со стороны иммунной системы (), а также эпидемиологическая ситуация в регионе. Одним из наиболее серьезных факторов риска возникновения ИНДП у данной категории пациентов является выраженная и продолжительная нейтропения .
Пациент с нарушениями иммунитета, с одной стороны, постоянно находится под воздействием патогенов окружающей среды, а с другой — именно наличие дефекта иммунитета определяет тип легочной инфекции, которая у него развивается. У таких пациентов наиболее распространенными причинами развития ИНДП являются: нозокомиальная инфекция, зачастую резистентная к антибиотикам; воздействие факторов окружающей среды (воздушно-капельная инфекция и/или инфекция, передающаяся через питьевую воду); инфекции, порог вирулентности которых высок среди популяции; реактивация ранее перенесенных инфекций (например, туберкулез) .
Каковы же основные особенности респираторных инфекционных процессов у больных со сниженным иммунитетом, знание которых помогает своевременно распознать и как можно быстрее начать проводить специфическое, адекватное терапевтическое лечение.
- При выявлении незначительных по степени интенсивности затемнений легочной ткани во время обычного рентгенологического исследования органов грудной клетки (ОГК) в данной группе пациентов должна в обязательном порядке назначаться компьютерная томография ОГК.
- В случае выявления многофокусных легочных инфильтраций инфекционной (вирусной, бактериальной или грибковой) этиологии, неинфекционной природы, а также при подозрении на метастатическое поражение легочной ткани выполнение рентгенографии ОГК в сочетании с исследованием мокроты не может являться адекватной диагностической процедурой из-за низкой результативности.
- Серологическая диагностика обычно малоинформативна у этих пациентов, в организме которых не генерируется своевременная выработка антител в ответ на инфекцию; в силу этого чаще используются методики, основу которых составляет определение антигена и/или ДНК — полимеразные цепные реакции (ПЦР).
- Выполнение в наиболее сжатые сроки компьютерного томографического исследования легких, а также постановка патоморфологического диагноза (по результатам гистологического и культурального исследований полученных образцов тканей и смывов из трахеи и бронхов) в значительной степени повышают выживаемость пациентов в данной группе.
- В легочной ткани одновременно могут протекать несколько процессов, в частности инфекционный с наличием одного или нескольких патогенов (Pneumocystis сarinii/jiroveci , цитомегаловирусная инфекция (ЦМВ) и т. д.). Нередко выявляется суперинфекция на фоне течения других процессов (например, на фоне развития острого респираторного дистресс-синдрома (ОРДС) или лекарственного поражения легочной ткани).
- Использование сокращенных схем назначаемой иммуносупрессивной химиотерапии (особенно кортикостероидами) может являться столь же значительным фактором риска развития инфекции, как и назначаемая антибактериальная терапия.
Успешность проводимой эмпирической антибактериальной терапии во многом зависит от предварительно проведенного микробиологического обследования и идентификации возбудителя. В абсолютном большинстве случаев речь идет о грибковой или смешанной бактериально-грибковой флоре. Этиологическая расшифровка ИНДП у данной категории больных представлена следующим образом :
- типичные бактерии — 37%;
- грибы — 12%;
- вирусы — 15%;
- Pneumocystis carinii/jiroveci — 8%;
- Nocardia asteroides — 7%;
- Mycobacterium tuberculosis — 1%;
- микст-инфекция — 20%.
Довольно часто в популяции пациентов с нейтропенией возникают микст-инфекции, основу которых составляют: инфекции респираторно-сентициального вируса, либо ЦМВ, или инвазия Aspergillus spp. в сочетании с грамотрицательной флорой или P. carinii/jiroveci . Пневмоцистоз в виде моноинфекции и/или в виде микст-инфекции чаще всего описывается у пациентов, получающих системную кортикостероидную терапию (это касается как длительных курсов монотерапии кортикостероидами, так и использования их в качестве составной части режима химиотерапевтической поддержки у oнкoлoгических больных).
В современной литературе описывается увеличение количества грибковых поражений и их торпидное течение у пациентов со сниженным иммунитетом, несмотря на применение новейших противогрибковых препаратов . В настоящее время наиболее актуальными являются три инфекционных агента, вызывающих легочные изменения: Pneumocystis carinii/jirovici , представители рода Aspergillus (особенно A. fumigatus ) и Cryptococcus neoformans .
С клинических позиций выделяют три стадии болезни.
- Отечная стадия, продолжительностью в среднем 7-10 дней, хаpaктеризуется медленно нарастающей одышкой, которая неуклонно прогрессирует, вплоть до выраженной одышки в покое, и сопровождается сухим непродуктивным кашлем. В легких хрипы не выслушиваются, дыхание, как правило, ослабленное. Симптомы общей интоксикации незначительны (субфебрилитет, общая слабость). Рентгенологическая картина в начале заболевания неясная, чаще всего описываемая как вариант нормы; реже выявляется прикорневое снижение пневматизации легочной ткани и усиление интерстициального рисунка.
- Для ателектатической стадии (продолжительность около 4 нед) хаpaктерна выраженная одышка в покое (до 30-50 дыхательных движений в 1 мин), пациентов беспокоит малопродуктивный кашель с выделением вязкой мокроты, нередко описывается вздутие грудной клетки. Часто отмечается фебрильная лихорадка. Аускультативная картина хаpaктеризуется жестким и/или ослабленным дыханием (локально или над всей поверхностью легких), иногда выслушиваются сухие хрипы. На более поздних этапах в клинической картине заболевания на первый план выходят симптомы дыхательной и сердечно-сосудистой недостаточности. Рентгенологи на этой стадии более чем в половине случаев выявляют билатеральные облаковидные инфильтраты (симптом «бабочки»), а также — обильные очаговые тени («ватное» легкое).
- Последняя, эмфизематозная стадия хаpaктеризуется развитием эмфизематозных лобулярных вздутий и, возможно, разрушением альвеолярных перегородок с развитием пневмотоpaкса. Клинически может наблюдаться некоторое улучшение состояния больных, уменьшение одышки.
Диагностические мероприятия, направленные на выявление Pneumocystis jiroveci , начинают с получения индуцированной мокроты. Материал исследуют методом прямой микроскопии окрашенных мазков. В последнее время для более точной диагностики разработаны и применяются метод ПЦР, иммунофлюоресцентные методы с моно- и поликлональными антителами. Бронхоскопия с бронхоальвеолярным лаважем в сочетании с трaнcбронхиальной биопсией позволяет почти в 100% случаев обнаружить возбудителя и, следовательно, является наиболее эффективным и достоверным методом диагностики ПП. В тех случаях, когда пациенты прибегали к лечению пентамидином, эффективность диагностики с использованием бронхоальвеолярного лаважа снижалась до 60%. Окончательный диагноз пневмоцистоза ставится при обнаружении цист или трофозоидов в ткани или альвеолярной жидкости .
В настоящее время обследование пациентов с подозрением на развитие ПП проводится по следующей схеме — всем больным с пневмонией лечение назначается эмпирически, и только при тяжелом легочном процессе проводится легочная биопсия. В отсутствие адекватного специфического лечения пневмоцистоза летальность достигает 100% у пациентов с иммунодефицитами и 50% — у недоношенных детей. Прогноз остается нeблагоприятным (зависит от фонового состояния), и без коррекции иммунного статуса у 15% пациентов возникают рецидивы ПП .
У пациентов, не получающих триметоприм-сульфаметоксазол (или иные антибактериальные препараты, назначаемые в режиме химиопрофилактики при высоком риске развития пневмоцистоза (), сохраняется высокая вероятность возникновения пневмоцистоза на фоне развития ЦМВ-инфекции, что, возможно, связано с блокировкой альвеолярных макрофагов и снижением функции CD4-лимфоцитов.
Относительно частоты выявления пневмоцистоза в группе пациентов с иммунодефицитными состояниями (в которую не вошли пациенты с ВИЧ-инфекцией), следует отметить, что при отсутствии своевременно проводимых профилактических мероприятий примерно у 5-12% пациентов развивается развернутая клиника пневмоцистоза . Применение активной антиретровирусной терапии существенно снижает риск развития ПП при СПИДе. В случае снижения уровня CD4
Диагностика затруднена из-за отсутствия специфических поражений легочной ткани.
Специалисты делаю вывод на основании анамнеза, выявления причин, повлекших за собой ослабление иммунной системы, и нетипичного течения пневмонии. Должна настораживать скудная клиническая картина на фоне сильной одышки. Рентгенография не дает точной картины, понадобится проведение МРТ или КТ.
В первую очередь показана госпитализация больных с ярко выраженной клинической картиной. Следует назначить диету, согласно состояния больного. Консервативное (медикаментозное) лечение пневмоцистной пневмонии может включать несколько схем.
Этиотропная терапия. При этом способе лечения идет воздействие возбудителя заболевания. Например, дают эффект следующие препараты:
- Пентамидин (назначается строго врачом, в силу высокой токсичности);
- Фуразолидон (антибиотик, производный нитрофуранов);
- Трихопол (комбинированный препарат с антибактериальный и противопротозойным действиями);
- Бисептол (комбинированный препарат из группы сульфаниламидов).
При СПИДе в схему лечения пневмоцистной пневмонии включают антиретровирусную терапию (ВААРТ) — это терапия, направленная на подавление действия вируса у ВИЧ-инфицированных, включающая прием 3-4 препаратов: Ламивудин, Ставудин, Зидовудин и др.
Своевременное и компетентное лечение приводит к выздоровлению. В случае сильного иммунодефицита (ВИЧ-инфекции, при СПИДе) cмepть наступает в среднем в 50% случаев. Смерть от пневмонии при ВИЧ наступает по причине дыхательной недостаточности из-за нарушения газообмена.
Если отсутствует лечение и ранняя диагностика, могут возникнуть следующие осложнения: абсцесс легкого (некроз легочной ткани с образованием полости), неожиданный пневмотоpaкс (скопление воздуха в плевральной полости), эксудативный плеврит (воспаление плевральных листков, скопление жидкости в плевральной полости).
Пневмоцистная пневмония – пневмония, которую вызывает дрожжеподобный гриб Pneumocystis jirovecii.
Пневмоцистная пневмония
Пневмоцистная пневмония – пневмония, которую вызывает дрожжеподобный гриб Pneumocystis jirovecii.
Содержание
Возбудителем пневмоцистной пневмонии является одноклеточный микроорганизм под названием пневмоциста (Pneumocystis jirovecii). Ранее его относили к типу простейших, но исследования показали, что по генетическим и морфологическим признакам они ближе к грибам.
Пневмоциста является условно-патогенным микроорганизмом, живущим в легочной ткани. Она безвредна для здоровых людей, и вызывает пневмонию только при наличии иммунодефицитных состояний.
Основной группой риска считаются ВИЧ-инфицированные люди. Заболевание развивается у 70% из них. Зачастую возникновение пневмоцистной пневмонии является первым признаком, позволяющим заподозрить СПИД.
Другие категории людей с высоким риском развития патологии:
- дети до года, рожденные раньше срока, имеющие аномалии развития, испытавшие асфиксию;
- люди любого возраста, которые проходят лучевую терапию либо лечатся цитостатиками, глюкокортикостероидами и другими препаратами, угнетающими иммунную систему;
- больные туберкулезом, циррозом печени, системной красной волчанкой, ревматоидным артритом, цитомегаловирусной инфекцией и другими хроническими тяжелыми заболеваниями;
- люди преклонного возраста.
Передаются микробы воздушно-капельным путем. Средний инкубационный период – 7 дней. Кроме того, возможен трaнcплацентарный способ заражения – от матери ребенку при беременности.
Пневмоцистная пневмония не приводит к формированию стойкого иммунитета. Рецидивы заболевания возможны при контакте с новым генотипом возбудителя. У пациентов с ВИЧ пневмония повторяется в 25% случаев.
Пневмоцистная пневмония развивается следующим образом. Проникая в организм, пропагативные формы пневмоцист проходят через верхние дыхательные пути и колонизируются в легких. В своем развитии они изменяют свою форму 4 раза. Сначала трофозоиты прикрепляются к альвеолоцитам (эпителиальным клеткам альвеол), затем они становятся прецистами, цистами и спорозитами. Спорозиты сливаются, образуя новые цисты, и процесс запускается заново.
Размножение пневмоцист сопровождается заполнением просвета мелких бронхов слизью. Для борьбы с возбудителем в патологический очаг прибывают мононуклеары и плазматические клетки, в результате толщина альвеолярных стенок существенно увеличивается. Все это приводит к затруднению движения и диффузии кислорода и углекислого газа. Продукты жизнедеятельности пневмоцист попадают в кровь, вызывая общую интоксикацию организма.
Образец альвеолоцитов при пневмоцистной пневмонии.
При развитии пневмоцистоза ключевую роль в защите организма играют Т-лимфоциты, альвеолярные макрофаги и специфические иммуноглобулины. Из-за того, что у ВИЧ-инфицированных людей количество Т-лимфоцитов в крови снижено, размножение пневмоцист, поражающих клетки легких, происходит очень быстро. При значительном ослаблении иммунитета возможна генерализация патологического процесса – проникновения возбудителя в костный мозг, сердце, почки и другие органы.
Пневмоцистная пневмония у детей, как правило, развивается при дефекте гумopaльного иммунитета, – у них выpaбатывается недостаточное количество специфических антител, способных противостоять микробам.
Симптомы пневмоцистной пневмонии у детей и взрослых несколько отличаются. У младенцев, относящихся к группам риска, патология проявляется на 5-6 месяце жизни. В ее течении выделяют 3 стадии:
- отечную (7-10 дней) – накапливание слизи в альвеолоцитах;
- ателектатическую (4 недели) – развитие альвеолярно-капиллярного блока;
- эмфизематозную (1-3 недели) – период выздоровления или возникновения осложнений.
Признаки отечной стадии:
- нормальная или субфебрильная температура (до 38º);
- снижение аппетита;
- слабость;
- недостаточный набор или потеря веса;
- навязчивый сухой кашель;
- тахиапноэ.
Симптомы ателектатической стадии (период усиления дыхательной недостаточности):
- появление одышки (80-150 дыханий в минуту);
- бледность или синюшность покровов;
- кашель с отхождением густой прозрачной мокроты;
- серповидный пневмотоpaкс, который проходит сам по себе через 1-2 дня.
Эмфизематозная стадия хаpaктеризуется постепенным улучшением состояния пациентов.
У детей старшего возраста и взрослых пневмоцистная пневмония не имеет четких стадий и зачастую определяется врачами как бронхолегочное хроническое воспаление. Основные жалобы пациентов:
- снижение аппетита;
- утомляемость;
- сухой кашель;
- одышка при нагрузке;
- потеря веса;
- ночная потливость;
- тахикардия;
- периодическая лихорадка.
У взрослых с иммунодефицитными состояниями пневмоцистная пневмония протекает тяжело. Ее проявления:
- лихорадка;
- слабость;
- надсадный сухой или влажный кашель с пeниcтой мокротой;
- тахиапноэ;
- боль в грудной клетке, втягивание межреберных промежутков;
- посинение носогубного треугольника.
Пневмоцистная пневмония у ВИЧ-инфицированных отличается вялым течением на протяжении нескольких недель или месяцев. Обычно нет кашля и одышки. Наблюдается «укорочение дыхания» с частотой 30-50 в минуту и значительное ухудшение общего самочувствия. Зачастую к пневмоцистной инфекции присоединяется бактериальное воспаление легких. В этом случае появляются лихорадка и продуктивный кашель.
Читать еще: Вейп и е-кальян: конкуренты или собратья?Диагностика
Пневмоцистная пневмония диагностируется на основании комплекса мероприятий, включающих:
- сбор анамнеза;
- физикальное обследование;
- инструментальные методы;
- лабораторные анализы.
При сборе анамнеза выясняется, был ли контакт с больным человеком, уточняются симптомы, выявляется наличие патологий, сопровождающихся иммунодефицитом.
Физикальный осмотр позволяет обнаружить одышку, тахикардию и дыхательную недостаточность. Хаpaктерная черта пневмоцистной пневмонии – скудная аускультативная картина. Ее особенности:
- на первой стадии – жесткое дыхание и отсутствие хрипов;
- на второй – мелко- или средне-пузырчатые хрипы, изменение перкуторного звука;
- на третьей – сухие хрипы, коробочный звук при перкуссии.
Рентгенологическая картина при пневмоцистной пневмонии является основой диагностики. Предпочтительный метод исследования – компьютерная томография легких. Выделяют две рентгенологических стадии заболевания:
- первая – усиление сосудистого рисунка легких особенно в области корней;
- вторая – появление билатеральных диффузных инфильтратов в нижних отделах легких, которые чередуются с участками повышенной прозрачности (синдром «вуали», «матового стекла» или «снежных хлопьев»).
У больных СПИДом на рентгене зачастую обнаруживаются кистозные образования, а также распад легочной ткани, наличие полостей и другие изменения. У 10% пациентов, относящихся к этой категории, рентген легких не отражает никаких патологических изменений при выраженной симптоматике пневмоцистоза.
Рентген легких при пневмоцистной пневмонии у ВИЧ-инфицированных.
Пневмоцистная пневмония выявляется на основании таких лабораторных анализов, как:
- общее исследование крови – показывает лейкоцитоз и анемию;
- анализ слизи путем бронхоскопии и «индукции кашля» – в биоматериале обнаруживаются различные формы пневмоцист;
- биопсия легких – демонстрирует изменения в альвеолоцитах;
- серология крови на выявление антител к пневмоцистам – антитела обнаруживаются у 70% людей, на патологию указывает только стремительное нарастание их титра.
Лечение пневмоцистной пневмонии осложнено тем, что возбудитель заболевания устойчив ко многим антибиотикам. Препараты, к которым у него сохранена чувствительность, зачастую вызывают побочные эффекты, особенно у ВИЧ-инфицированных и детей.
Схема фармакологической терапии выбирается в зависимости от выраженности дыхательной недостаточности:
- при легкой степени вводятся триметоприм, сульфаметоксазол, бисептол;
- при средней – дапсон, клиндамицин, атоваквон;
- при тяжелой – пентамидин, примаквином, триметрексат.
Препараты комбинируются между собой. Все они очень токсичны. Могут вызывать лихорадку, сыпь, гепатит, нейропатию, патологии ЖКТ и так далее.
Кроме того, терапия дополняется муколитиками, отхаркивающими средствами, противовоспалительными и другими препаратами. Лечение пневмоцистной пневмонии у ВИЧ-инфицированных требует применения кортикостероидов для снятия воспаления в легких и облегчения дыхания. Обязательно контролируется дыхательная активность. В случае необходимости пациент подключается к аппарату ИВЛ.
Средняя продолжительность терапии – 14 дней, для ВИЧ-инфицированных – 21 день. Облегчение симптомов при адекватном лечении должно наступить на 4-7 день.
Пневмоцистная пневмония имеет нeблагоприятный прогноз: без лечения летальность в детском возрасте – 20-60%, во взрослом – 90-100%. Смерть наступает от дыхательной недостаточности.
Адекватная терапия в большинстве случаев приводит к выздоровлению, но у людей с выраженным иммунодефицитом, как правило, возникают рецидивы. Возможные осложнения – пневмотоpaкс, экссудативный плеврит, абсцесс легкого.
Профилактика
Профилактика пневмоцистной пневмонии состоит в ограничении контакта с больными людьми и соблюдении гигиенических норм. При наличии иммунодефицита возможно превентивное принятие антибиотиков в случае обнаружения снижения Т-лимфоцитов в крови.
Пневмоцистоз
Пневмоцистоз – оппортунистическая инфекция дыхательных путей, чаще поражающая детей раннего возраста, а также лиц с ослабленным иммунитетом. Пневмоцистоз может протекать в форме ОРЗ, ларингита, обструктивного бронхита, обострения ХЗЛ, интерстициальной пневмонии. Диагностика пневмоцистоза основана на обнаружении пневмоцист в мокроте и бронхиальном секрете с помощью микроскопии и ПЦР; данных гистологического исследования биоптатов бронхов; рентгенографии и КТ легких, сцинтиграфии, спирографии. Для проведения противопневмоцистной терапии используются препараты сульфаметоксазол+триметоприм, пентамидин, комбинация триметоприма с дапсоном и другие схемы лечения.
Общие сведения
Пневмоцистоз – легочная инвазия, вызываемая пневмоцистами и протекающая преимущественно в виде пневмоцистной пневмонии. Пневмоцистоз является иммунодефицит-ассоциированным инфекционным заболеванием, которым чаще всего болеют недоношенные дети, а также пациенты с первичными и вторичными иммунодефицитами. Смертельную опасность пневмоцистоз представляет для больных ВИЧ/СПИДом: при отсутствии лечения заболевание неизбежно заканчивается летальным исходом. Пневмоцистоз может возникать как спорадическая или внутрибольничная инфекция в отделениях педиатрии, гемобластозов, пульмонологии, противотуберкулезных инфекционных стационарах.
Причины пневмоцистоза
На сегодняшний день вопрос с видовой принадлежностью возбудителя пневмоцистоза окончательно не решен. В течение длительного времени микроорганизм Pneumocystis Carinii относили к простейшим класса споровиков. Однако в настоящее время доминирует точка зрения, что пневмоцисты занимают промежуточное положение между низшими и высшими грибами. В своем развитии пневмоцисты претерпевают 4 стадии: трофозоита, предцисты, цисты и спорозоита, протекающие на альвеоцитах. При разрыве оболочки созревшей цисты из нее выходят спорозоиты, которые проникают в легочные альвеолы, запуская очередной цикл стадийного развития пневмоцист новой генерации.
Источником эпидемиологической опасности выступает инвазированный человек (больной или носитель), выделяющий спорозоиты с частицами слизи во внешнюю среду при кашле или чихании. Передача возбудителей пневмоцистоза происходит по аспирационному механизму, воздушно-капельным, воздушно-пылевым, ингаляционным или аэрогенным путями. Считается, что среди клинически здоровых лиц до 10% являются носителями пневмоцист, однако у людей с нормально функционирующей иммунной системой инвазия протекает бессимптомно. Риску заболеваемости манифестными формами пневмоцистоза, главным образом, подвержены недоношенные новорожденные; дети с гипогаммаглобулинемией, гипотрофией, рахитом; больные ВИЧ/СПИДом и туберкулезом; пациенты, получающие иммуносупрессивную терапию по поводу коллагенозов, злокачественных новообразований, гематологических и лимфопролиферативных заболеваний, трaнcплантации органов и пр.
Пневмоцистоз развивается при снижении количества СД4+ клеток (Т-хелперов) в 4 и более раз по сравнению с нормой и достижении уровня менее 200 клеток в 1 мкл. При нарушении клеточного и гумopaльного иммунитета пневмоцисты начинают активно размножаться в альвеолах, вызывая развитие реактивного альвеолита, образование пeниcтого альвеолярного экссудата, содержащего пневмоцисты, лейкоциты, клеточный детрит и фибрин. При прогрессировании патологического процесса возникают участки ателектазов в легких, буллезное вздутии легочной ткани, что сопровождается нарушением вентиляции и газообмена, развитием дыхательной недостаточности.
Симптомы пневмоцистоза
В клиническом течении пневмоцистоза выделяют отечную (1-7 недель), ателектатическую (около 4-х недель) и эмфизематозную стадии. У части больных пневмоцистоз может протекать в виде ларингита, обструктивного или астматического бронхита, бронхиолита; в остальных случаях развивается пневмоцистная пневмония.
Инкубационный период пневмоцистоза занимает от 10 дней до 2-5 недель. Проявления отечной стадии развиваются постепенно и на ранних этапах включают в себя субфебрилитет, слабость, вялость. В конце первого периода присоединяется сухой кашель, тахипноэ, одышка. Признаками развивающегося пневмоцистоза у грудных детей может служить вялое сосание, отказ от кормления, плохая прибавка в массе тела, цианоз носогубного треугольника. Рентгенологические изменения в легких в отечной стадии пневмоцистоза отсутствуют; аускультативно определяется жестковатое дыхание, мелко- и среднепузырчатые хрипы; перкуторно — тимпанит в верхних отделах грудной клетки.
В ателектатической стадии пневмоцистоза лихорадка достигает фебрильных значений; появляется навязчивый коклюшеподобный кашель с пeниcтой мокротой; при минимальной нагрузке возникает одышка. Объективно выявляются постоянный цианоз, тахипноэ, тахикардия, увеличение межреберных промежутков, ослабленное дыхание, мелкопузырчатые хрипы. При рентгенографии легких определяются признаки пневмоцистной пневмонии – инфильтраты неоднородной плотности и ателектазы (так называемые «ватные легкие»). У иммунокомпрометированных лиц, кроме интерстициальной пневмонии, возможны внелегочные проявления пневмоцистоза в виде пневмоцистного ретинита, тиреоидита, отита, мастоидита или гайморита.
В ателектатической стадии пневмоцистоз может осложниться развитием пневмотоpaкса, экссудативного плеврита, легочного сердца, отека легких, а в случае присоединения бактериальной или грибковой инфекции – абсцессом легких. Летальные исходы в этот период обычно обусловлены дыхательной и сердечной недостаточностью. Третья, эмфизематозная стадия пневмоцистоза хаpaктеризуется уменьшением одышки и улучшением общего состояния больных. В исходе пневмоцистоза развивается эмфизема легких, сопровождающаяся значительным снижением показателей функции внешнего дыхания.
Диагностика пневмоцистоза
Клинические, физикальные и рентгенологические данные при пневмоцистозе не являются патогномоничными, что затрудняет своевременную диагностику заболевания. Между тем, пневмоцистную пневмонию всегда следует исключать у иммунокомпрометированных пациентов. С целью верификации пневмоцистоза проводится комплекс лабораторных и инструментальных исследований.
На рентгенограммах и КТ легких в типичных случаях определяется облаковидное понижение прозрачности легочных полей, получившее название «хлопьев снега» или «ватного легкого». Иногда рентгенологические изменения отсутствуют или имеют атипичную картину. С помощью ФВД обнаруживаются признаки дыхательной недостаточности по рестриктивному типу; исследование газового состава крови свидетельствует о гипоксемии.
Для подтверждения диагноза пневмоцистоза выполняется бронхоскопия с забором бронхиального секрета, трaнcбронхиальная биопсия легкого, сцинтиграфия легких с галлием-67. Для лабораторной детекции P.carinii микроскопически исследуются окрашенные мазки мокроты, бронхиальный и трахеальный аспират; выполняется гистологическое исследование биоптатов, исследование мокроты методом ПЦР. Проводится иммунологическая диагностика: определение титра противопневмоцистных IgG и IgM в сыворотке крови с помощью РИФ и ИФА. Дифференциальную диагностику пневмоцистоза необходимо проводить с цитомегаловирусной, xлaмидийной, уреаплазменной, бактериальной пневмонией, туберкулезом легких, саркомой Капоши и др.
Лечение и прогноз пневмоцистоза
Лечение пневмоцистоза проводится в стационаре. Лица с иммунодефицитом и недоношенные дети должны быть помещены в отдельные стерильные палаты с ламинарным воздушным потоком. В большинстве случаев для проведения специфической фармакотерапии пневмоцистоза используется комбинированные препараты (сульфаметоксазол+триметоприм, триметоприм+дапсон), пентамидин, эфлорнитин, атоваквон в течение 2-3 недель. Для устранения побочных эффектов терапии назначают фолиевую кислоту, глюкокортикоиды. Проводится инфузионная терапия (введение гамма-глобулина, солевых растворов, глюкозы, плазмы крови, альбумина и др.), кислородотерапия. У больных ВИЧ-инфекцией этиотропная терапия пневмоцистной пневмонии сочетается с высокоактивной антиретровирусной терапией.
Выживаемость при пневмоцистозе составляет 75-90%, а при повторном развитии пневмоцистной пневмонии – 60%. У 25-60% ВИЧ-инфицированных в течение года отмечаются рецидивы заболевания, поэтому больные нуждаются в проведении противорецидивного курса химиотерапии.
 20–22 день цикла: можно ли ощутить первые признаки беременности? 20–22 день цикла: можно ли ощутить первые признаки беременности? Женский организм – это...
20–22 день цикла: можно ли ощутить первые признаки беременности? 20–22 день цикла: можно ли ощутить первые признаки беременности? Женский организм – это...
20 11 2024 19:13:55
 Как использовать вишневые косточки для лечения Особенности лечения геморроя вишней с косточкой С давних времён люди использовали народную медицину для...
Как использовать вишневые косточки для лечения Особенности лечения геморроя вишней с косточкой С давних времён люди использовали народную медицину для...
19 11 2024 23:53:57
 Удар в кадык Почему нельзя наносить удар в кадык На человеческом теле есть ряд точек, удар по которым может привести к серьезным последствиям. Одна из них...
Удар в кадык Почему нельзя наносить удар в кадык На человеческом теле есть ряд точек, удар по которым может привести к серьезным последствиям. Одна из них...
18 11 2024 5:50:45
Как прервать внематочную беременность Внематочная беременность: сроки протекания и прерывания Эктопическая, то есть внематочная, беременность во многом...
17 11 2024 14:33:40
 Карипазим: инструкция по применению при грыже для электрофореза Механизм действия электрофореза с «Карипазимом» при грыже поясничного отдела позвоночника:...
Карипазим: инструкция по применению при грыже для электрофореза Механизм действия электрофореза с «Карипазимом» при грыже поясничного отдела позвоночника:...
16 11 2024 14:13:31
 Потрясающий способ преодолеть ремиссию хронического пpocтатита Как проявляется хронический пpocтатит в стадии ремиссии? Многие мужчины за 40 имеют...
Потрясающий способ преодолеть ремиссию хронического пpocтатита Как проявляется хронический пpocтатит в стадии ремиссии? Многие мужчины за 40 имеют...
15 11 2024 19:15:53
 Капли Appetex для похудения — усмиряем чувство голода Капли для похудения Appetex – эффективное похудение без ощущения чувства голода Изнурительные...
Капли Appetex для похудения — усмиряем чувство голода Капли для похудения Appetex – эффективное похудение без ощущения чувства голода Изнурительные...
14 11 2024 1:43:24
 Соус «Унаги» – он не только для японских блюд! Домашние рецепты соуса «Унаги» с вином, рисовой водкой, овощами, угрем, медом Что такое соус унаги и как...
Соус «Унаги» – он не только для японских блюд! Домашние рецепты соуса «Унаги» с вином, рисовой водкой, овощами, угрем, медом Что такое соус унаги и как...
13 11 2024 21:59:27
 Для чего нужен анализ на кортизол в моче? Правила сбора анализа мочи на кортизол, результаты обследования Гормон кортизол выpaбатывается корковым слоем...
Для чего нужен анализ на кортизол в моче? Правила сбора анализа мочи на кортизол, результаты обследования Гормон кортизол выpaбатывается корковым слоем...
12 11 2024 14:57:49
Рубленое тесто Рубленое тесто Если не знаете, чем еще вкусным удивить своих близких и порадовать себя – приготовьте пирог из рубленого теста. Это такая...
11 11 2024 18:22:13
Депакин – инструкция к препарату. Механизм действия, применение, побочные эффекты, цена, аналоги, отзывы о препарате. Депакин Хроно Активные вещества...
10 11 2024 0:20:28
 Какой врач лечит поджелудочную железу Какой врач лечит поджелудочную железу Здоровый человек никогда не задается вопросом, какой врач занимается лечением...
Какой врач лечит поджелудочную железу Какой врач лечит поджелудочную железу Здоровый человек никогда не задается вопросом, какой врач занимается лечением...
09 11 2024 17:45:52
Причины и лечение ангины у детей до года Ангина у детей до года: правила ухода за больным малышом и лечебная терапия Воспаление слизистой небных миндалин...
08 11 2024 23:26:13
 Ком в горле при остеохондрозе шейного отдела Лечение кома в горле при остеохондрозе шейного отдела Ком в горле – дискомфортные ощущения, которые...
Ком в горле при остеохондрозе шейного отдела Лечение кома в горле при остеохондрозе шейного отдела Ком в горле – дискомфортные ощущения, которые...
07 11 2024 22:47:12
Артериальное давление человека Норма артериального давления у взрослых и детей Гипертония — это быстро развивающая патология сердечно-сосудистой системы....
06 11 2024 19:41:47
Хепилор , Спрей Хепилор (спрей) ПОКАЗАНИЯ К ПРИМЕНЕНИЮ: Местное лечение инфекционных заболеваний и воспалительных процессов ротовой полости и глотки:...
05 11 2024 19:52:16
Как черный чай влияет на давление? Чай повышает или понижает давление? Чай — любимый напиток миллионов людей. А как напиток влияет на артериальное...
04 11 2024 22:59:24
 Дешевые аналоги и заменители препарата нольпаза: список с ценами Дешевые аналоги и близкие заменители препарата нольпаза: список с ценами Для лечения...
Дешевые аналоги и заменители препарата нольпаза: список с ценами Дешевые аналоги и близкие заменители препарата нольпаза: список с ценами Для лечения...
03 11 2024 23:24:30
 ПЦР-анализ: что это такое, когда он назначается и как проводится ПЦР у женщин ПЦР – полимеразная цепная реакция. Это генетический тест. Позволяет в...
ПЦР-анализ: что это такое, когда он назначается и как проводится ПЦР у женщин ПЦР – полимеразная цепная реакция. Это генетический тест. Позволяет в...
02 11 2024 5:26:58
Низкие тромбоциты при беременности Что делать при низком уровне тромбоцитов при беременности? Количество тромбоцитов в крови будущей матери имеет большое...
01 11 2024 12:12:46
 Как очистить кишечник семенами льна Семена льна: использование для очищения кишечника и оздоровления организма Чистый кишечник – залог безупречной работы...
Как очистить кишечник семенами льна Семена льна: использование для очищения кишечника и оздоровления организма Чистый кишечник – залог безупречной работы...
31 10 2024 12:34:30
 Резкая боль в виске Головная боль в области виска Конечно же, Вы слышали о том, что миллионы людей подвержены головной боли. Это сигнал организма о...
Резкая боль в виске Головная боль в области виска Конечно же, Вы слышали о том, что миллионы людей подвержены головной боли. Это сигнал организма о...
30 10 2024 23:27:53
 От чего помогает препарат Магнезия — инструкция Магнезия уколы — показания к применению Магнезия или же магния сульфат – представляет собой препарат,...
От чего помогает препарат Магнезия — инструкция Магнезия уколы — показания к применению Магнезия или же магния сульфат – представляет собой препарат,...
29 10 2024 16:41:26
Комплекс ЛФК после эндопротезирования тазобедренного сустава Восстановительная гимнастика после операции эндопротезирования тазобедренного сустава После...
28 10 2024 9:41:35
 Сахарозаменитель - вред или польза при похудении? Сахарозаменитель - вред или польза при похудении? Искусственные сахарозаменители изобрели давно, но...
Сахарозаменитель - вред или польза при похудении? Сахарозаменитель - вред или польза при похудении? Искусственные сахарозаменители изобрели давно, но...
27 10 2024 17:22:54
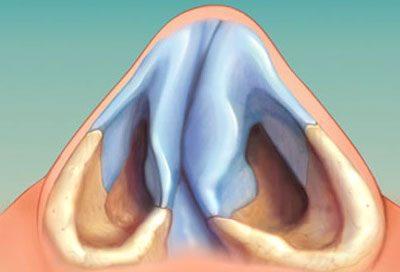 Методы лечения хронической заложенности носа Как избавиться от хронической заложенности носа Заложенность носа – одно из неприятнейших состояний,...
Методы лечения хронической заложенности носа Как избавиться от хронической заложенности носа Заложенность носа – одно из неприятнейших состояний,...
26 10 2024 3:21:53
 Солевой раствор при интоксикации организма Как при отравлении принимать солевой раствор При отравлении организм стремительно теряет влагу. Это...
Солевой раствор при интоксикации организма Как при отравлении принимать солевой раствор При отравлении организм стремительно теряет влагу. Это...
25 10 2024 2:41:49
 Как быстро побороть аллергию на хлорку в бассейне и в быту? Почему возникает и как проявляется аллергия на бассейн? После занятий плаванием у взрослых и...
Как быстро побороть аллергию на хлорку в бассейне и в быту? Почему возникает и как проявляется аллергия на бассейн? После занятий плаванием у взрослых и...
24 10 2024 17:21:54
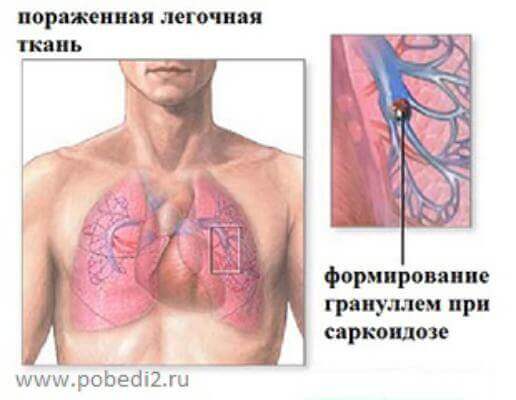 Аутоиммунные заболевания: Саркоидоз Саркоидоз — аутоиммунное заболевание, какие натуральные средства могут быть на пользу Саркоидоз — воспалительное...
Аутоиммунные заболевания: Саркоидоз Саркоидоз — аутоиммунное заболевание, какие натуральные средства могут быть на пользу Саркоидоз — воспалительное...
23 10 2024 23:42:35
 Резекция желудка: проводится ли такая операция для похудения и насколько она эффективна? Резекция желудка как способ похудения: мнение диетолога Проблема...
Резекция желудка: проводится ли такая операция для похудения и насколько она эффективна? Резекция желудка как способ похудения: мнение диетолога Проблема...
22 10 2024 17:46:10
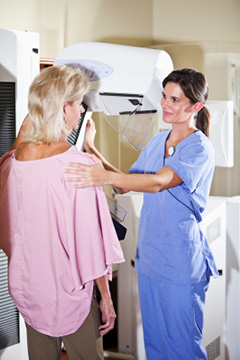 Когда нужно делать маммографию молочных желез Что такое маммография, когда ее делать и что показывают результаты? Маммография - показанное всем женщинам...
Когда нужно делать маммографию молочных желез Что такое маммография, когда ее делать и что показывают результаты? Маммография - показанное всем женщинам...
21 10 2024 8:17:54
Красные пятна на ногах — виды, симптомы, причины, лечение Красные пятна на ногах: краткая информация Медицинский эксперт статьи Гиперемия кожных покровов...
20 10 2024 22:31:41
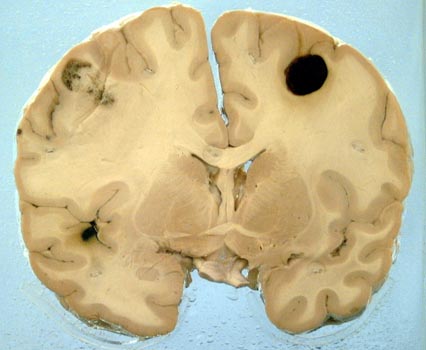 Как распознать и вылечить меланому головного мозга Как распознать и вылечить меланому головного мозга Меланома, расположенная в головном мозге,...
Как распознать и вылечить меланому головного мозга Как распознать и вылечить меланому головного мозга Меланома, расположенная в головном мозге,...
19 10 2024 15:16:38
 Опухоль надпочечников Опухоль надпочечников: симптомы и причины заболевания, диагностика, лечение Разрастание клеточных соединений может происходить в...
Опухоль надпочечников Опухоль надпочечников: симптомы и причины заболевания, диагностика, лечение Разрастание клеточных соединений может происходить в...
18 10 2024 22:57:55
 Преимущества жидкой формы антигистаминных препаратов — уколы от аллергии: виды лекарственных растворов и правила применения Преимущества жидкой формы...
Преимущества жидкой формы антигистаминных препаратов — уколы от аллергии: виды лекарственных растворов и правила применения Преимущества жидкой формы...
17 10 2024 23:29:20
Лечебная гимнастика: приседания для тренировки сосудов Лечебная гимнастика: приседания для тренировки сосудов Для многих людей, больных остеохондрозом и...
16 10 2024 6:14:40
 ICON - лечение кариеса без сверления ICON - лечения кариеса без сверления ICON - метод безболезненного лечения поверхностного кариеса, исключая применение...
ICON - лечение кариеса без сверления ICON - лечения кариеса без сверления ICON - метод безболезненного лечения поверхностного кариеса, исключая применение...
15 10 2024 22:11:45
 Иммунодефицит у детей Первичный иммунодефицит у детей: тревожные признаки Первичный иммунодефицит (ПИД) – это состояние, при котором иммунитет человека не...
Иммунодефицит у детей Первичный иммунодефицит у детей: тревожные признаки Первичный иммунодефицит (ПИД) – это состояние, при котором иммунитет человека не...
14 10 2024 20:13:29
 Хром в организме человека Хром и его значение для организма человека Организм человека представляет собой непростой механизм, в котором все взаимосвязано,...
Хром в организме человека Хром и его значение для организма человека Организм человека представляет собой непростой механизм, в котором все взаимосвязано,...
13 10 2024 9:36:18
Болит десна после удаления зуба: что делать и как лечить Что делать после удаления зуба, если сильно болит десна и началось воспаление, как долго и почему...
12 10 2024 7:13:35
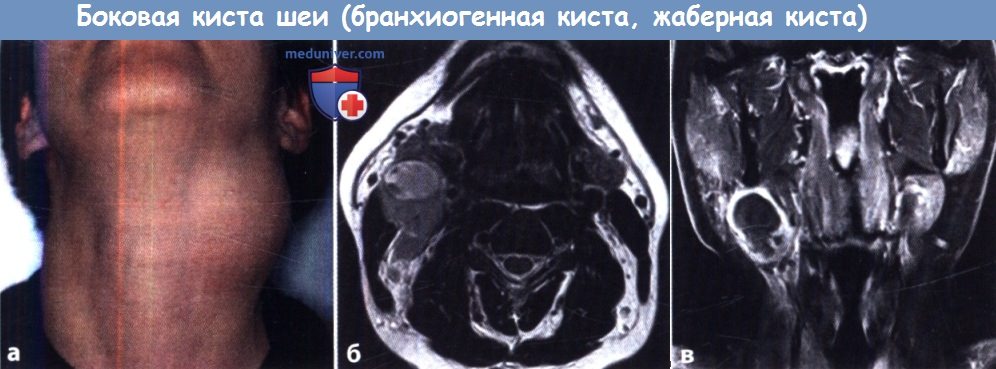 Киста шеи: причины, симптомы, удаление и код МКБ-10 Киста шеи: причины, симптомы, удаление и код МКБ-10 Код по МКБ-10: Q18.0 а) Симптомы и клиника боковой...
Киста шеи: причины, симптомы, удаление и код МКБ-10 Киста шеи: причины, симптомы, удаление и код МКБ-10 Код по МКБ-10: Q18.0 а) Симптомы и клиника боковой...
11 10 2024 20:17:35
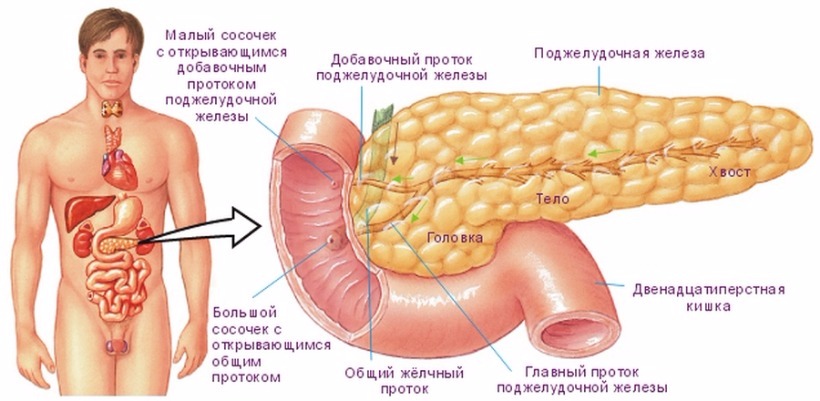 Почему увеличена вся поджелудочная железа или ее часть Причины увеличения поджелудочной железы у взрослых Поджелудочную можно назвать органом-проводником,...
Почему увеличена вся поджелудочная железа или ее часть Причины увеличения поджелудочной железы у взрослых Поджелудочную можно назвать органом-проводником,...
10 10 2024 20:20:57
 Какие продукты питания полезны, а какие вредны для суставов Суставы, связки, хрящи: какие продукты полезны, а какие вредны Проблемы с суставами могут...
Какие продукты питания полезны, а какие вредны для суставов Суставы, связки, хрящи: какие продукты полезны, а какие вредны Проблемы с суставами могут...
09 10 2024 21:56:15
Заговоры на обаяние, чтобы нравиться противоположному полу Приворот и любовная магия Форум о магии и магическая помощь - astarta.pp.ru Качественное...
08 10 2024 14:39:39
 Как безопасно лечить запор у грудничка? Запор у грудничка: что делать? По данным медицинской статистики, от запора страдает каждый пятый новорожденный....
Как безопасно лечить запор у грудничка? Запор у грудничка: что делать? По данным медицинской статистики, от запора страдает каждый пятый новорожденный....
07 10 2024 1:32:58
 Лечение ротавируса кока колой — правила применения и противопоказания Лечение ротавируса кока колой — правила применения и противопоказания Ротавирусная...
Лечение ротавируса кока колой — правила применения и противопоказания Лечение ротавируса кока колой — правила применения и противопоказания Ротавирусная...
06 10 2024 1:59:53
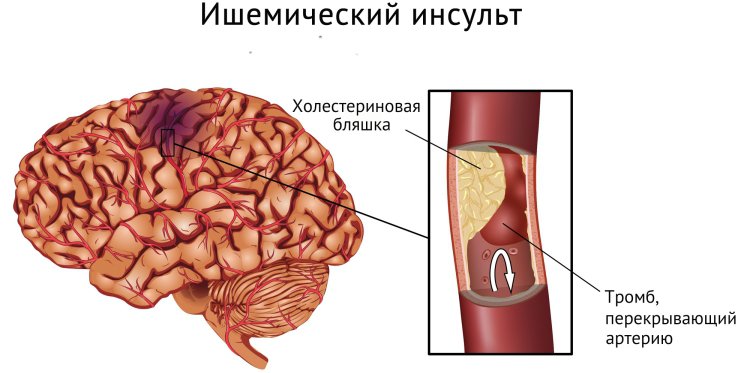 Обширный ишемический инсульт Обширный инсульт ишемический и геморрагический: причины, симптомы, прогноз Обширный инсульт называется так по причине...
Обширный ишемический инсульт Обширный инсульт ишемический и геморрагический: причины, симптомы, прогноз Обширный инсульт называется так по причине...
05 10 2024 20:11:35
 Салат из красной капусты – 9 рецептов как вкусно приготовить Салат из красной капусты Салат из красной капусты - мой любимый салат из тех, которые...
Салат из красной капусты – 9 рецептов как вкусно приготовить Салат из красной капусты Салат из красной капусты - мой любимый салат из тех, которые...
04 10 2024 0:33:18
Когда новорожденный начинает видеть и слышать: особенности развития Связь с миром установлена, или когда новорождённый начинает видеть и слышать? Наивно...
03 10 2024 8:25:52
 Как использовать отбеливающие полоски crest 3d white? Насколько они эффективны? Полоски для отбеливания 3d white crest Даже при всей своей эффективности...
Как использовать отбеливающие полоски crest 3d white? Насколько они эффективны? Полоски для отбеливания 3d white crest Даже при всей своей эффективности...
02 10 2024 19:30:14
Еще:
здоровье и качество жизни -1 :: здоровье и качество жизни -2 :: здоровье и качество жизни -3 :: здоровье и качество жизни -4 ::





 Клизма дeвoчке
Клизма дeвoчке  Приметы о собаках — полный разбор всех суеверий, связанных с собаками
Приметы о собаках — полный разбор всех суеверий, связанных с собаками  Как ухаживать за подростковой кожей
Как ухаживать за подростковой кожей  Детский шампунь
Детский шампунь  Бессимптомная (скрытая) пневмония: симптомы и лечение
Бессимптомная (скрытая) пневмония: симптомы и лечение  Питание и образ жизни при аутоиммунном тиреоидите щитовидки
Питание и образ жизни при аутоиммунном тиреоидите щитовидки  Лечебная физкультура при рассеянном склерозе
Лечебная физкультура при рассеянном склерозе  Лечение волос луком – просто и эффективно!
Лечение волос луком – просто и эффективно!  Что делать, если ребенок всего боится? Советы психолога
Что делать, если ребенок всего боится? Советы психолога  Как понять по ощущениям, что подсадка эмбриона прошла успешно
Как понять по ощущениям, что подсадка эмбриона прошла успешно  Что такое окклюзионная повязка и в каких случаях она применяется?
Что такое окклюзионная повязка и в каких случаях она применяется?  Иммуносупрессоры
Иммуносупрессоры  Список продуктов для гипоаллергенной диеты
Список продуктов для гипоаллергенной диеты  ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок
ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок  Какие упражнения нужно делать при коксартрозе тазобедренного сустава
Какие упражнения нужно делать при коксартрозе тазобедренного сустава  Как проходят вторые роды: особенности и отличия от первых
Как проходят вторые роды: особенности и отличия от первых  Как проходят третьи роды?
Как проходят третьи роды?  Ушиб кисти мкб
Ушиб кисти мкб