Брадикардия плода: причины, симптомы и лечение

Брадикардия плода: причины, симптомы и лечение
Болезни сердца
Причины, симптомы и лечение брадикардии у плода
Сердцебиение ребенка всегда должно находиться в строго определенном диапазоне, даже если он еще находится в утробе. Брадикардия у новорожденных и зародыша проявляется, в первую очередь, как снижение частоты ударов сердечной мышцы до 120-110 ударов. Причин развития такого отклонения достаточно, но главное заключается в том, что оно влияет напрямую на развитие малыша, а потому и вовремя его следует ликвидировать.
Виды заболевания
Начиная с 8 недель беременности, регулярное посещение доктора позволяет определить на ранней стадии понижение ЧСС у зародыша в утробе. Это важно, так как позволяет распознать любое отклонение и с уверенностью говорить, к какому типу оно относится и насколько оно серьезно.
Существуют 2 вида брадикардии у плода:
- Базальная. Проявляется как понижение ЧСС до 110 ударов/минуту. Этот тип болезни пpaктически не опасен и не влечет каких-либо необратимых изменений, если своевременно и правильно его вылечить. Вызывается иногда гипотонией у женщины, сжатием головки ребенка.
- Децелерантная. В данном случае ЧСС снижается до 90 ударов. Помимо ряда причин, чаще всего причиной появления считается гипоксия, то есть нехватка воздуха в утробе. Уже свидетельствует о страдании зародыша и требует немедленного лечения.
Причины болезни
Брадикардия плода способна развиться из-за следующих причин:
- Ведение пагубного образа жизни, когда будущая мама не исключает вредное воздействие алкоголя и никотина. Сюда относится так же и невыполнение рекомендаций доктора по поводу здорового образа жизни. Низкий уровень витаминов в еде, фаст-фуд, малое количество прогулок — все это напрямую влияет на ребенка в утробе.
- Наличие в организме матери болезней хронического течения, особенно сердца и легких, а так же их обострение.
- Анемия, в том числе проявившаяся в положении.
- Инфекционные заболевания.
- Прием некоторых препаратов, токсично влияющих на эмбрион. Поэтому перед использованием консультируйтесь у специалиста и просматривайте инструкцию.
- Тяжелое стрессовое состояние.
- Аномалии в развитии зародыша. Сюда относят любые отклонения, возникшие у малыша: пороки в развитии мозга, сердца, других органов и даже резус конфликт.
- Длительный токсикоз в тяжелой форме.
- Многоплодная беременность.
- Преждевременное отслоение плаценты.
- Обвитие пуповиной, а так же другие срочные ситуации.
- Мало- и многоводие.
Среди причин, способствующих развитию брадикардии у ребенка, есть как серьезные, так и незначительные факторы, действие которых легко можно предотвратить. Но в любом случае заболевание влечет иногда страшные последствия. Так, длительная гипоксия, возникшая вследствие отсутствия лечения, угрожает жизни плода.
Важно! Промедление в лечении нередко приводит к необратимым и страшным последствиям — развитию аномалий, влияющих на здоровье зародыша, и даже его cмepти.
У новорожденных брадикардия иногда является признаком врожденных нарушений в развитии органов (в том числе пороки сердца), пережитой в утробе гипоксии, родовой травме, нарушении обменных процессов. Существует и ряд других причин, потому в каждом случае она устанавливается индивидуально.
Симптоматика
Естественно, заметить развитие этой болезни при беременности весьма сложно, но вот у новорожденного ее проявление можно заметить благодаря ярко выраженным признакам. Она, кстати, нередко проявляется перед приступом внезапной остановки дыхания. При прогулках, особенно в прохладные дни, на выдохе происходит замедление сердечного ритма.
Серьезной считается синусовая брадикардия, так как при ее проявлении ЧСС способна падать до 70 ударов в минуту. Иногда это может свидетельствовать даже о серьезном сбое в работе сердца (например, врожденной блокаде). Симптомы проявления следующие:
- Ребенок замирает, движение прекращается. Иногда появляются судороги.
- Кожа бледнеет, а вслед за этим покровы могут приобретать синюшный оттенок.
- Возможен приступ апноэ, а в некоторых случаях даже остановки сердца.
Важно! При обнаружении у новорожденного низкого сердечного ритма (менее 100 ударов) не стоит дожидаться появления других признаков, свидетельствующих о болезни. Следует немедленно посетить врача и строго выполнять данные им рекомендации.
Лечение и рекомендации
Каждый доктор с уверенностью скажет, что лучшим лечением брадикардии у плода является выполнение всех рекомендаций. Профилактика существенно понизит возможный риск поражения, но не нужно забывать о том, что визиты в больницу необходимы не просто для ведения документации, но и для того, чтобы не допустить таких отклонений.
Лечение возникшей брадикардии у плода зависит от причин, вызвавших болезнь. В самых легких случаях достаточно будет скорректировать питание и режим дня, нормализовать поступление недостающих витаминов посредством приема минеральных комплексов. Обязательно рекомендованы прогулки, так как умеренная двигательная активность и насыщение кислородом препятствуют гипоксии и восстанавливают силы. Препараты назначаются доктором при необходимости компенсировать хронические или инфекционные болезни, а так же при недостатке железа и наличии анемии.
В дальнейшем за ребенком в утробе проводят регулярные наблюдения. Средства диагностики применяются самые комплексные — от простого прослушивания стетоскопом живота мамы до кардиотокографии и УЗИ. При помощи этих же средств выявляется брадикардия плода.
Важно! За время беременности исследования проводятся определенное количество раз. Не стоит бояться, что какое-либо излучение повлияет на малыша негативно — это не так. Помните о том, что ваш отказ от проведения диагностики ставит под угрозу здоровье еще не родившегося малыша и даже его жизнь.
Брадикардия, выявленная на большом сроке беременности иногда способна наносить очень серьезные патологии плоду, а потому в некоторых случаях возможно весьма радикальное, но чаще неизбежное решение проблемы — предотвращение негативного воздействия при помощи кесарева сечения. Такие решения принимаются, если ребенок жизнеспособен и сможет выжить после родов.
Лекарственные средства вводятся в организм матери, в утробу попадая по кровотоку, что влияет и на его улучшение. При подборе медикаментов всегда учитывается тип брадикардии у плода, причина его развития, срок беременности и общее состояние женщины. Введение препаратов происходит в следующем порядке:
- капельницы с растворами натрия гидрокарбоната и карбоксилазы;
- далее обычно следует раствор глюкозы и аскорбиновой кислоты;
- последним вводят кальция глюконат.
Обратите внимание! Препараты, описанные выше, чаще всего применяются для лечения заболевания, но в вашем случае могут быть назначены и другие медикаменты. Все зависит от особенностей болезни.
Наблюдение за течением заболевания всегда проводится и в процессе родов, если за время беременности такая патология присутствовала. Это означает, что при резком падении ЧСС и, как следствие, возникновения острого течения болезни, как новорожденному, так и матери вводят атропин.
Своевременное обращение к специалистам и четкое следование намеченной схемы лечения обязательно должно сопровождаться еще и ведением здорового образа жизни. Помните о том, что любая негативная привычка может стать причиной страдания ребенка в утробе и, главное, влечет за собой зачастую серьезные последствия. Проявиться они способны даже после родов у малыша, а потому на протяжении всего периода беременности будьте внимательны к своему здоровью.
Брадикардия плода — стоит ли волноваться?
Сегодня много беременных женщин заслышав, что у них на ранних сроках беременности брадикардия плода начинают бить тревогу. Так стоит ли это делать? Определенно нет, не стоит!
Развивается малыш соответственно тому генетическому материалу, который получает от родителей, но процессы его роста и развития находятся в непосредственной зависимости от организма матери во время беременности.
В материнской утробе плодом выpaбатываются, совершенствуются механизмы, которые обеспечивают его способность к приспособлению в постоянно изменяющихся условиях окружающей его среды. Все эти изменения и преобразования отражаются на работе сердца плода.
1 Границы нормы сердечных сокращений у малыша для различных сроков беременности
Брадикардия плода — это нарушение ритма сердца у плода. Для каждого срока беременности хаpaктерны свои границы нормы по числу сердечных сокращений у малыша. Эти границы обусловлены развитием сердца у малыша на разных этапах его внутриутробной жизни.
Но, важно помнить и знать о том, что измерение частоты сердечных сокращений информативно для оценки состояния плода лишь начиная с 20-22 недель беременности. Измерение ЧСС ранее этого срока (т.е. до 20-ой недели беременности) следует проводить лишь для того, чтобы убедиться жив ребенок внутриутробно, или умер.
Назначая беременной женщине какую-либо диагностическую процедуру, подразумевающую измерение ЧСС плода до 20-ой недели беременности единственную информацию которую стремится получить врач — это есть сердцебиение или его нет. То есть, определить — мертвый ребенок или живой.
2 неделя развития плода
- На 2-ой неделе онтогенеза (т.е. внутриутробной жизни) происходит закладка сердца эмбриона. Просто появляются отдельные клетки будущего сердечка. На этих, так называемых, начальных стадиях развития сердце у зародыша бьется в замедленном ритме с частотой около 15-40 ударов в минуту. Такой ритм обусловлен тем, что нервная система еще не принимает участие в регуляции деятельности сердца, попросту она еще не успевает сформироваться в мышце сердца.
- К 6-ой неделе за счет формирования кровообращения через плаценту ЧСС возрастает до 112 ударов в мин.
- Окончательное формирование всех камер сердца заканчивается на 7-ой неделе онтогенеза. Можно сказать, что к 7-8-ой неделям жизни у зародыша уже имеется обычно сформированное сердце с двумя предсердиями и двумя желудочками. Он сам еще очень мал, а сердечко уже как у взрослого человека.
- С течением времени формируются аорта, легочной ствол, нижняя и верхняя полые вены, т.е. основные сосуды, затем сеть периферических сосудов, которые обеспечивают кровью органы и ткани. Когда же наступает момент достаточной иннервации сердца, то нервная система оказывает непосредственное влияние на работу сердечной мышцы и частота сердечных сокращений, за счет стимулирующего действия нервной системы начинает расти, достигая цифр около 165-175 ударов в минуту (8-9-я недели).
- В дальнейшем она снижается и уже к концу беременности (26-40 недели) составляет 130-140 уд/мин.
2 Причины БП
Курение — причина БП
К возможным причинам развития БП относятся:
1). Состояния, ведущие за собой гипоксию у ребенка (т.е. снижение количества кислорода в крови плода)
Со стороны матери:
- анемия у беременной женщины
- вредные привычки (курение, употрeбление спиртных напитков, наркомания)
- заболевания, имеющие хроническое течение (стадия обострения)
- маловодие, многоводие
- многоплодная беременность
- патология плаценты (отслойка, неправильное расположение)
- длительный токсикоз
- инфекционные заболевания
- прием лекарственных средств, оказывающих токсическое влияние на малыша
Со стороны плода:
- патология пуповины и связанные с этим осложнения
- пороки развития
- ЗВУР
- патология обменов
2). Нарушение мозгового кровообращения у плода.
3 Диагностика
Выявив лишь брадикардию врач не может определить какие нарушения есть в развитии плода, так как требуются дополнительные, более детальные методы обследования (допплерометрия, УЗИ и др.) Брадикардия, после 20-ой недели беременности – это сигнал для дальнейшего обследования плода, с целью выявления у него имеющихся нарушений.
Методы, применяемые для контроля за состоянием плода:
1) УЗИ. На ранних сроках для определения сердцебиения плода используется трaнcвaгинальный датчик, а использование трaнcабдоминального датчика возможно только с 7-ой недели беременности. Это связано с физиологией и анатомией развития сердца у плода (к 7-ой недели сокращения становятся более частыми и обеспечиваются уже не отдельными клетками, а полноценно сформированным сердцем, на которое к тому же оказывает стимулирующее влияние нервная система).
- 5-10 нед. беременности – исследование проводится для окончательного установления факта беременности, исключения атипичного (патологического) прикрепления плодного яйца (например, внематочная беременность); определение первых сердечных сокращений эмбриона (ЧСС около 15-40 уд/мин)
- 12-14 недель – выявляются патологии развития плода; ЧСС 150-165 уд/мин.
- 24-26 недель – определяют соответствие развития плода со сроками, пол будущего ребенка, исследуют плаценту; ЧСС 130 – 140 уд/мин.
- 30-34 недели — допплерометрия сосудов матки и плода. Данный метод является разновидностью УЗИ диагностики. Он позволяет врачу видеть насколько хорошо осуществляется работа сосудов плаценты и пуповины, нет ли препятствий для тока крови к малышу. ЧСС 130 -140 и более уд/мин.
- 34-36 недели – определяется нормально ли расположена плацента, нет ли в ней патологий. ЧСС 110-130 уд/мин.
2) КТГ (кардиотокограмма) исследование ЧСС плода за промежуток времени с помощью датчика, который накладывается на живот в место, где наиболее близко находится сердце плода. Проводится исследование на 32 и 36 неделях беременности по показаниям. Обязательно проведение КТГ при:
- лихорадка у беременной выше 38˚С
- рубец на матке
- преждевременные роды
- гестоз
- перенашивание беременности (с помощью КТГ врач убеждается в том, что ребенок жив)
- ЗВУР (задержка внутриутробного развития) – состояние при котором срок продолжительности беременности не совпадает с признаками развития плода
- нарушения сердцебиения при аускультации плода
- стимуляция родовой деятельности
3) ЭКГ плода используют не во всех случаях, а лишь в тех, когда есть показания, к которым относят:
- ЗВУР
- нарушения в сердцебиении, зафиксированные при других исследованиях
- аномалии сердца у плода по данным других исследований
- возраст беременной более 38 лет
- врожденная патология сердечно-сосудистой системы у беременной женщины
- эндокринные заболевания у будущей мамы (такие как сахарный диабет, гипер- или гипофункция щитовидной железы и др.)
- перенесенное тяжелое инфекционное заболевание во время беременности
- рождение детей с пороками развития.
4) Аускультация акушерским стетоскопом. Впервые первородящая женщина начинает чувствовать движения плода на 20-ой неделе беременности (женщина, рожающая не в первый раз ощущает движения плода обычно на 18-19 неделях беременности). При помощи акушерского стетоскопа в эти же сроки беременности удается впервые выслушать слабое сердцебиение плода. При данном виде диагностики женщина спокойно лежит на спине и дышит в обычном для нее темпе.
Эта методика позволяет, как и многие другие определить положение плода в утробе, частоту сердцебиений. Однако бывают случаи, когда сделать с помощью аускультации этого не удастся (многоводие либо маловодие, чрезмерная активность, подвижность ребенка на момент проведения аускультации, выраженная подкожно-жировая клетчатка на передней стенке живота у беременной, предлежание плаценты к передней стенке матки).
4 Лечение и профилактика
Всем известно, что проще попытаться избежать заболевания, чем тратить значительные силы на его лечение.
К мерам профилактики брадикардии относят:
- корректировка режима дня беременной;
- исключение вредных привычек;
- соблюдение женщиной рекомендаций врача по питанию, двигательной активности и т.д.
- лечение хронических заболеваний у беременной женщины.
Почему возникает брадикардия у плода на ранних и поздних сроках
Брадикардия плода выявляется в процессе планового обследования. У эмбриона проблему определяют, если его сердце сокращается меньше 110 раз в минуту. Это довольно опасная патология, в результате которой организм плода не получает достаточного количества кислорода, что негативно отражается на его развитии. При длительном течении проблемы внутриутробное развитие нарушается, и эмбрион гибнет.
ЧСС у плода
За частотой сокращений сердца у ребенка следят на протяжении всей беременности. Насколько частыми и продолжительными будут проверки, зависит от состояния организма будущей матери. Если параметры выше или ниже нормы, то обследования проводят чаще.
В норме сердце плода должно биться от 110 до 170 ударов в минуту. На протяжении всей беременности показатели меняются. Если они будут превышать норму, то диагностируют тахикардию, при слишком низком пульсе у плода выявляют брадикардию.
Развитие сердца эмбриона происходит со второй недели. Первые сердцебиения возникают на третьей, а прослушать его можно при полностью сформированных сердечных камерах на 6-8-й.
На ранних сроках
Брадикардия у плода на ранних сроках является понятием относительным, так как в этот период четко определенных норм нет. В самом начале развития сердце сокращается с частотой около 40 ударов. Постепенно формируются вены, сосуды, аорта, и ЧСС увеличивается с каждым днем в несколько раз. До конца девятой недели сердцебиение уже достигает 175 ударов.
Постепенно развивается нервная система, которая влияет на функции внутренних органов, и сокращение постепенно снижается и до 14-й недели опускается до 157 ударов.
Так как у всех женщин размеры эмбриона могут быть разными, частоту сокращений сердца рассчитывают с учетом длины плода. Если он около пяти миллиметров, то орган должен биться около 100 ударов. При больших размерах эмбриона показатели могут быть на 10-20 единиц выше.
Если ребенок больше 8 миллиметров, а биение сердца не прослушивается, то, скорее всего, произошло замирание плода.
После 20-й недели можно получить точную информацию о состоянии эмбриона. В этот период определить какие-либо нарушения в организме легче. Прослушивается не только пульс, а и положение миокарда. Во втором триместре показатели должны находиться в пределах 140-160 ударов.
На поздних сроках
Брадикардия у плода на поздних сроках представляет опасность, если показатели снижаются ниже 85 ударов.
При небольших отклонениях проблемы не видят, так как пульс является индивидуальным параметром, на который могут повлиять физиологические особенности организма женщины, генетические особенности, размер плода и другие факторы.
Для определения частоты сокращения сердца применяют ультразвуковое исследование. С его помощью выявляют и патологические процессы в сердечной мышце.
Читать еще: Хвоя сосны: средство от хандры и болезнейО том, что орган сокращается медленнее, чем должен, могут узнать только на двадцатой неделе. Отклонение трудно заметить и на позднем сроке. Большую роль в этом играют особенности организма женщины и течение беременности.
Патологические отклонения хорошо просматриваются в третьем триместре на кардиотокографии. В зависимости от срока вынашивания ребенка применяют разные методы диагностики:
- Трансвaгинальное ультразвуковое исследование. С его помощью отлично выявляется брадикардия у эмбриона на 6-й неделе.
- Ультразвуковое исследование через брюшную полость с 7-й недели.
- Аускультацию. Стетоскопом ритм и частоту биения сердца прослушивают с 20-й недели.
- В третьем триместре назначают кардиотокографию.
- До 34-й недели подробную информацию можно получить с помощью допплерометрии сосудов матки.
Дополнительно сдают кровь и мочу для лабораторных исследований, определяют скорость течения крови в сосудах пуповины.
В период с 18-й по 24-ю неделю могут провести электрокардиограмму. Это необходимо при подозрении на нарушение работы сердца и сосудов женщины или при нeблагополучном течении беременности. Также проводят допплерографию тока крови в сосудах матки и плаценты.
Почему возникает
Данная проблема не всегда говорит о серьезном заболевании. Это может происходить при временных нарушениях работы сердечно-сосудистой системы. Брадикардия может наблюдаться, если малыш повернулся в неудобное положение, и передавились сосуды и в других случаях, которые не относятся к отклонениям в развитии.
Снижение сокращений сердца может быть связано с генетическими особенностями или серьезными аномалиями.
Патологическое замедление связывают с:
Если проблема возникла до двух месяцев, то обычно это происходит при хромосомных аномалиях вроде синдрома Дауна, Эдвардса и других. Для выявления проблемы назначают дополнительное обследование.
В первом триместре проблема может говорить и о пороках развития. Подобные отклонения развиваются под влиянием:
- Инфекционных заболеваний, которые перенесла беременная.
- Облучений.
- Проживания в нeблагоприятной экологической обстановке.
- Употрeбления некоторых лекарственных средств.
Очень часто определить, почему возник порок сердца, нельзя. На втором и третьем триместре проблема может быть связана с плацентарной недостаточностью.
Плацента обеспечивает плод питательными веществами и кислородом. Если эта функция нарушается, то страдают все органы. Подобная проблема возникает в связи с:
- хроническими болезнями матери;
- анемией;
- тяжелым токсикозом в начале беременности;
- гестозом;
- патологиями околоплодных вод;
- перенесенными болезнями инфекционного происхождения;
- нарушениями работы системы свертывания крови;
- стрессами и вредными привычками матери;
- обвитием пуповиной;
- многоплодной беременностью.
В большинстве случаев урежение сердцебиения связано с гипоксией. Но иногда причину этой проблемы выяснить не получается.
Лечение патологии
Брадикардия у плода при беременности лечится путем нормализации образа жизни и изменения рациона женщины, а также назначением витаминных комплексов.
Даже в случае небольших отклонений от нормы будущая мать должна постоянно находиться под присмотром врача. При слишком низкой частоте сокращений сердца у плода важно соблюдать все его предписания.
В большинстве случаев необходима госпитализация и лечение в условиях стационара.
Если проблема возникла на позднем сроке, и внутриутробное развитие эмбриона протекает без отклонений, то в качестве метода родоразрешения рекомендуют кесарево сечение.
Если УЗИ показало ухудшение работы сердца у плода, замедление или остановку шевеления, наличие резких дыхательных движений и судорог, женщина должна:
- Полностью отказаться от вредных привычек.
- Нормализовать образ жизни.
- Употрeбллять подобранные врачом витаминно-минеральные комплексы.
- Пить чаи и настойки на основе лекарственных растений.
- Принимать подобранные медикаменты.
В каждом случае назначают отдельные методы решения проблемы.
Меры профилактики
Чтобы не допустить каких-либо нарушений в развитии эмбриона, следует больше внимания уделить:
- Планированию беременности.
- Лечению хронических болезней до зачатия.
- Здоровому образу жизни.
- Прогулкам на свежем воздухе.
- Употрeблению витаминов и минералов.
- Регулярному отдыху.
- Устранению стрессов и физических нагрузок.
- Прохождению профилактических осмотров.
Гораздо легче постараться избежать брадикардии, чем устранять ее. Благодаря соблюдению несложных рекомендаций можно успешно выносить и родить полностью здорового ребенка.
Профилактические меры позволяют избежать развития брадикардии и устранить патологический процесс на начальных этапах формирования. С помощью этого также можно снизить вероятность аномалий в развитии плода.
Факторы развития и методы терапии брадикардии плода
Сердцебиение – один из важнейших показателей для плода. При сниженной частоте сердечных сокращений диагностируют брадикардию. Такое состояние опасно для плода, поэтому требует неотложного принятия определенных мер.
Общая хаpaктеристика патологии, формы
Нормальная частота сердечных сокращений (ЧСС) плода меняется в течение всей беременности. На 8-9 неделе нормой считается 165-175 ударов в минуту, а после 26 недели этот показатель снижается до 130-140. Брадикардию диагностируют, если измеряемый параметр оказался ниже 110 уд./мин. Такая патология может быть выявлена на любом сроке, но чаще развивается во второй половине беременности.
Различают такие формы брадикардии плода:
- Базальная. ЧСС достигает отметки 100 уд./мин. Если начать своевременное лечение, то осложнений такое состояние не дает.
- Децелерантная. ЧСС снижается до 90 уд./мин. В таком состоянии требуется срочное лечение в условиях стационара.
- Синусовая. Означает, что сердцебиение снижено до 70 уд./мин. Это состояние для плода наиболее опасно и требует интенсивной терапии в стационаре. Без лечения возможно замирание плода. Иногда наблюдение специалистов необходимо до самых родов.
Брадикардия может быть вызвана нарушением кровообращения мозга плода либо патологией, вызвавшей гипоксию. Во втором случае причина может крыться в состоянии самого плода или матери.
К брадикардии могут привести следующие факторы:
- задержка внутриутробного развития;
- пороки развития;
- многоплодная беременность;
- наличие вредных привычек матери;
- анемия;
- хронические заболевания в стадии обострения;
- мало- или многоводие;
- патологии плаценты (чаще отслаивание или неправильная локализация);
- инфекция;
- тяжелый и продолжительный токсикоз;
- снижение артериального давления;
- сжатие пуповины и другие ее патологии;
- резус-конфликт;
- прием некоторых лекарственных средств (aнaльгетики, β-блокаторы).
Симптомы брадикардии у плода
Если патология затронула только плод, то заподозрить ее можно только на осмотре. Внешние признаки будут заметны и у новорожденного ребенка.
Если брадикардия затронула и плод, и беременную женщину, то нехватка кислорода проявляется следующими симптомами:
- головокружением;
- головными болями;
- слабостью;
- шумом в ушах;
- затруднением дыхания;
- обморочным состоянием;
- болью в гpyди;
- пониженным артериальным давлением;
- расстройством зрения;
- проблемами с вниманием и памятью.
Яркость проявлений патологии зависит от показателя ЧСС плода. Чем он ниже, тем более выражены симптомы.
Диагностика
Специалист может заподозрить брадикардию на осмотре в момент аускультации, то есть прослушивания сердцебиения через специальную трубку.
Подтвердить патологию можно благодаря различным методам современной диагностики:
- Ультразвуковое сканирование. На раннем сроке исследование обычно выполняют с помощью трaнcвaгинального датчика. С 7 недели прибегают к классическому трaнcабдоминальному способу, когда сканирование выполняют через брюшную полость.
- Кардиотокография. Такая методика важна для синхронизации сердцебиения плода с маточными сокращениями. Прибегают к кардиотокографии только на большом сроке беременности (с 32 недели). Эффективность метода в выявлении брадикардии составляет пpaктически 100%.
- Электрокардиограмма. В стандартных случаях такое исследование не требуется, но при наличии отклонений оно довольно информативно, особенно на сроке 18-24 недель. Такая диагностика показана, если женщине более 38 лет, у нее есть патологии эндокринной или сердечно-сосудистой системы либо рожденный ранее ребенок с внутриутробным пороком развития.
Все перечисленные методы диагностики позволяют без труда выявить брадикардию. Игнорировать назначенные исследования не стоит.
Лечение брадикардии плода
Патология является не самостоятельным заболеванием, а признаком нарушений в сердечно-сосудистой системе и других системах организма. Грамотный подход нормализует ЧСС и позволит избежать неприятных последствий.
Один из важных моментов терапии – нормализация состояния матери. Ей требуется правильное питание, полноценный отдых, регулярные прогулки на свежем воздухе, минимум стрессов. Таких мер обычно достаточно при брадикардии в легкой форме.
Женщине необходимо принимать препараты железа, особенно при анемии. При наличии хронических заболеваний или инфекции необходимо начинать лечение именно с них.
При необходимости прибегают к медикаментозному лечению. Назначают его индивидуально, ориентируясь на форму патологии, причину ее возникновения, состояние матери и срок беременности. Обычно препараты вводят в форме капельниц. Назначают сначала раствор гидрокарбоната натрия и карбоксилазы. Затем прибегают к раствору глюкозы и аскорбиновой кислоты. В конце вводят глюконат кальция.
Если брадикардия приносит плоду страдания, а срок беременности достаточно большой, то делают кесарево сечение. При этом плод должен быть жизнеспособным.
При диагностированной брадикардии важны регулярные измерения ЧСС плода. Если патология проявляется в довольно тяжелой форме, то женщину размещают в стационаре, чтобы контроль над ее лечением и состоянием осуществлялся постоянно.
Читать еще: Ирсар: инструкция по применению, отзывы врачей при гипертонииПоследствия, осложнения
Брадикардия плода может вызвать хроническую гипоксию. Недостаток кислорода провоцирует задержку в росте, весе и развитии. Патология сказывается на состоянии головного мозга. В первый год жизни ребенок может отставать в развитии.
Из-за неприятных последствий брадикардии часто прибегают к родам путем кесарева сечения. Такой подход необходим из-за риска отслаивания плаценты и преждевременных родов.
Если при брадикардии резко упадет артериальное давление, то возможна гибель плода.
Профилактика
Брадикардия – неприятное явление, омрачающее протекание беременности. Избежать такой патологии можно с помощью профилактических мер:
- скорректированного режима дня;
- полноценного отдыха;
- отказа от вредных привычек;
- приема комплексов витаминов и минералов.
Лучшая профилактика – правильное планирование беременности. Необходимо заранее менять свой образ жизни, привычки и рацион. Обязательно пролечить хронические заболевания и обследоваться в целях профилактики. Такой подход позволяет значительно снизить риск возникновения большинства возможных при беременности патологий.
Для своевременной диагностики брадикардии плода важно не пропускать плановые осмотры у гинеколога и назначенные исследования. Развитию такой патологии всегда предшествуют какие-либо нарушения, потому важно минимизировать их еще во время планирования беременности.
Брадикардия плода — стоит ли волноваться?
Сегодня много беременных женщин заслышав, что у них на ранних сроках беременности брадикардия плода начинают бить тревогу. Так стоит ли это делать? Определенно нет, не стоит!
Развивается малыш соответственно тому генетическому материалу, который получает от родителей, но процессы его роста и развития находятся в непосредственной зависимости от организма матери во время беременности.
В материнской утробе плодом выpaбатываются, совершенствуются механизмы, которые обеспечивают его способность к приспособлению в постоянно изменяющихся условиях окружающей его среды. Все эти изменения и преобразования отражаются на работе сердца плода.
1 Границы нормы сердечных сокращений у малыша для различных сроков беременности
Брадикардия плода — это нарушение ритма сердца у плода. Для каждого срока беременности хаpaктерны свои границы нормы по числу сердечных сокращений у малыша. Эти границы обусловлены развитием сердца у малыша на разных этапах его внутриутробной жизни.
Но, важно помнить и знать о том, что измерение частоты сердечных сокращений информативно для оценки состояния плода лишь начиная с 20-22 недель беременности. Измерение ЧСС ранее этого срока (т.е. до 20-ой недели беременности) следует проводить лишь для того, чтобы убедиться жив ребенок внутриутробно, или умер.
Назначая беременной женщине какую-либо диагностическую процедуру, подразумевающую измерение ЧСС плода до 20-ой недели беременности единственную информацию которую стремится получить врач — это есть сердцебиение или его нет. То есть, определить — мертвый ребенок или живой.
2 неделя развития плода
- На 2-ой неделе онтогенеза (т.е. внутриутробной жизни) происходит закладка сердца эмбриона. Просто появляются отдельные клетки будущего сердечка. На этих, так называемых, начальных стадиях развития сердце у зародыша бьется в замедленном ритме с частотой около 15-40 ударов в минуту. Такой ритм обусловлен тем, что нервная система еще не принимает участие в регуляции деятельности сердца, попросту она еще не успевает сформироваться в мышце сердца.
- К 6-ой неделе за счет формирования кровообращения через плаценту ЧСС возрастает до 112 ударов в мин.
- Окончательное формирование всех камер сердца заканчивается на 7-ой неделе онтогенеза. Можно сказать, что к 7-8-ой неделям жизни у зародыша уже имеется обычно сформированное сердце с двумя предсердиями и двумя желудочками. Он сам еще очень мал, а сердечко уже как у взрослого человека.
- С течением времени формируются аорта, легочной ствол, нижняя и верхняя полые вены, т.е. основные сосуды, затем сеть периферических сосудов, которые обеспечивают кровью органы и ткани. Когда же наступает момент достаточной иннервации сердца, то нервная система оказывает непосредственное влияние на работу сердечной мышцы и частота сердечных сокращений, за счет стимулирующего действия нервной системы начинает расти, достигая цифр около 165-175 ударов в минуту (8-9-я недели).
- В дальнейшем она снижается и уже к концу беременности (26-40 недели) составляет 130-140 уд/мин.
2 Причины БП
Курение — причина БП
К возможным причинам развития БП относятся:
1). Состояния, ведущие за собой гипоксию у ребенка (т.е. снижение количества кислорода в крови плода)
Со стороны матери:
- анемия у беременной женщины
- вредные привычки (курение, употрeбление спиртных напитков, наркомания)
- заболевания, имеющие хроническое течение (стадия обострения)
- маловодие, многоводие
- многоплодная беременность
- патология плаценты (отслойка, неправильное расположение)
- длительный токсикоз
- инфекционные заболевания
- прием лекарственных средств, оказывающих токсическое влияние на малыша
Со стороны плода:
- патология пуповины и связанные с этим осложнения
- пороки развития
- ЗВУР
- патология обменов
2). Нарушение мозгового кровообращения у плода.
3 Диагностика
Выявив лишь брадикардию врач не может определить какие нарушения есть в развитии плода, так как требуются дополнительные, более детальные методы обследования (допплерометрия, УЗИ и др.) Брадикардия, после 20-ой недели беременности – это сигнал для дальнейшего обследования плода, с целью выявления у него имеющихся нарушений.
Методы, применяемые для контроля за состоянием плода:
1) УЗИ. На ранних сроках для определения сердцебиения плода используется трaнcвaгинальный датчик, а использование трaнcабдоминального датчика возможно только с 7-ой недели беременности. Это связано с физиологией и анатомией развития сердца у плода (к 7-ой недели сокращения становятся более частыми и обеспечиваются уже не отдельными клетками, а полноценно сформированным сердцем, на которое к тому же оказывает стимулирующее влияние нервная система).
- 5-10 нед. беременности – исследование проводится для окончательного установления факта беременности, исключения атипичного (патологического) прикрепления плодного яйца (например, внематочная беременность); определение первых сердечных сокращений эмбриона (ЧСС около 15-40 уд/мин)
- 12-14 недель – выявляются патологии развития плода; ЧСС 150-165 уд/мин.
- 24-26 недель – определяют соответствие развития плода со сроками, пол будущего ребенка, исследуют плаценту; ЧСС 130 – 140 уд/мин.
- 30-34 недели — допплерометрия сосудов матки и плода. Данный метод является разновидностью УЗИ диагностики. Он позволяет врачу видеть насколько хорошо осуществляется работа сосудов плаценты и пуповины, нет ли препятствий для тока крови к малышу. ЧСС 130 -140 и более уд/мин.
- 34-36 недели – определяется нормально ли расположена плацента, нет ли в ней патологий. ЧСС 110-130 уд/мин.
2) КТГ (кардиотокограмма) исследование ЧСС плода за промежуток времени с помощью датчика, который накладывается на живот в место, где наиболее близко находится сердце плода. Проводится исследование на 32 и 36 неделях беременности по показаниям. Обязательно проведение КТГ при:
- лихорадка у беременной выше 38˚С
- рубец на матке
- преждевременные роды
- гестоз
- перенашивание беременности (с помощью КТГ врач убеждается в том, что ребенок жив)
- ЗВУР (задержка внутриутробного развития) – состояние при котором срок продолжительности беременности не совпадает с признаками развития плода
- нарушения сердцебиения при аускультации плода
- стимуляция родовой деятельности
3) ЭКГ плода используют не во всех случаях, а лишь в тех, когда есть показания, к которым относят:
- ЗВУР
- нарушения в сердцебиении, зафиксированные при других исследованиях
- аномалии сердца у плода по данным других исследований
- возраст беременной более 38 лет
- врожденная патология сердечно-сосудистой системы у беременной женщины
- эндокринные заболевания у будущей мамы (такие как сахарный диабет, гипер- или гипофункция щитовидной железы и др.)
- перенесенное тяжелое инфекционное заболевание во время беременности
- рождение детей с пороками развития.
4) Аускультация акушерским стетоскопом. Впервые первородящая женщина начинает чувствовать движения плода на 20-ой неделе беременности (женщина, рожающая не в первый раз ощущает движения плода обычно на 18-19 неделях беременности). При помощи акушерского стетоскопа в эти же сроки беременности удается впервые выслушать слабое сердцебиение плода. При данном виде диагностики женщина спокойно лежит на спине и дышит в обычном для нее темпе.
Эта методика позволяет, как и многие другие определить положение плода в утробе, частоту сердцебиений. Однако бывают случаи, когда сделать с помощью аускультации этого не удастся (многоводие либо маловодие, чрезмерная активность, подвижность ребенка на момент проведения аускультации, выраженная подкожно-жировая клетчатка на передней стенке живота у беременной, предлежание плаценты к передней стенке матки).
4 Лечение и профилактика
Всем известно, что проще попытаться избежать заболевания, чем тратить значительные силы на его лечение.
К мерам профилактики брадикардии относят:
- корректировка режима дня беременной;
- исключение вредных привычек;
- соблюдение женщиной рекомендаций врача по питанию, двигательной активности и т.д.
- лечение хронических заболеваний у беременной женщины.
 Эпидypaльная анестезия при родах: отзывы мам, последствия Эпидypaльная анестезия при родах: отзывы мам О плюсах и минусах эпидypaльной анестезии мы...
Эпидypaльная анестезия при родах: отзывы мам, последствия Эпидypaльная анестезия при родах: отзывы мам О плюсах и минусах эпидypaльной анестезии мы...
20 11 2024 12:36:57
Курс «"Дедушкин Секрет" - пошаговая система восстановления позвоночника при межпозвоночных грыжах» Курс «"Дедушкин Секрет" - пошаговая система...
19 11 2024 16:49:19
 Кунжутные семечки — польза и вред, как принимать Польза и вред кунжутного семени для организма человека Кунжутный плод имеет в своем составе до 60 % масел...
Кунжутные семечки — польза и вред, как принимать Польза и вред кунжутного семени для организма человека Кунжутный плод имеет в своем составе до 60 % масел...
18 11 2024 8:19:35
 Верапамил Верапамил (Verapamil) Действующее вещество: Содержание Фармакологическая группа Нозологическая классификация (МКБ-10) 3D-изображения Состав и...
Верапамил Верапамил (Verapamil) Действующее вещество: Содержание Фармакологическая группа Нозологическая классификация (МКБ-10) 3D-изображения Состав и...
17 11 2024 20:37:52
 Ибуфен юниор — инструкция по применению, цена ИБУФЕН ЮНИОР Фармакокинетика Ибупрофен быстро всасывается после приема внутрь и быстро распределяется в...
Ибуфен юниор — инструкция по применению, цена ИБУФЕН ЮНИОР Фармакокинетика Ибупрофен быстро всасывается после приема внутрь и быстро распределяется в...
16 11 2024 6:11:35
 Возможно ли лечение ВСД при климaкcе и причины обострений заболевания Климакс и ВСД: вегетососудистая и нейроциркуляторная дистония при менопаузе При...
Возможно ли лечение ВСД при климaкcе и причины обострений заболевания Климакс и ВСД: вегетососудистая и нейроциркуляторная дистония при менопаузе При...
15 11 2024 13:51:41
 Низкий уровень эстрогена у женщин: причины, симптомы и лечение Женские гормоны эстрогены — симптомы недостатка, признаки повышенного значения Естественное...
Низкий уровень эстрогена у женщин: причины, симптомы и лечение Женские гормоны эстрогены — симптомы недостатка, признаки повышенного значения Естественное...
14 11 2024 17:42:27
 Холестероз желчного пузыря (липоидоз): что это такое, диагностика, виды лечения Что такое холестероз (липоидоз) желчного пузыря? Нарушения обмена липидов,...
Холестероз желчного пузыря (липоидоз): что это такое, диагностика, виды лечения Что такое холестероз (липоидоз) желчного пузыря? Нарушения обмена липидов,...
13 11 2024 10:56:53
 Имена для девочек Имена для девочек — самый большой список Основные заботы будущих родителей обычно начинаются с выбора имени для дeвoчки. Молодым...
Имена для девочек Имена для девочек — самый большой список Основные заботы будущих родителей обычно начинаются с выбора имени для дeвoчки. Молодым...
12 11 2024 2:36:12
 Андропауза или климaкc у мужчин: в каком возрасте наступает и как распознать Как распознать наступление мужского климaкcа: признаки и симптомы андропаузы...
Андропауза или климaкc у мужчин: в каком возрасте наступает и как распознать Как распознать наступление мужского климaкcа: признаки и симптомы андропаузы...
11 11 2024 17:50:52
Дерматоскопия родинок — как узнать опасна ли родинка? Что такое дерматоскопия родинок: показания к процедуре и как проводится Дерматоскопия родинок – это...
10 11 2024 14:48:22
Можно ли кормящей маме добавлять майонез к различным блюдам? Не навредит ли это здоровью грудничка? Можно ли кормящей маме добавлять в блюда майонез:...
09 11 2024 19:32:41
 Информация про все лекарства от аденомы простаты Лекарство от аденомы простаты у мужчин - список препаратов Если воспалена предстательная железа,...
Информация про все лекарства от аденомы простаты Лекарство от аденомы простаты у мужчин - список препаратов Если воспалена предстательная железа,...
08 11 2024 19:12:43
 Как выдавить жировик на лице Опасно ли давить жировики на лице и других участках тела? Жировики, именуемые в сфере науки липомами, представляют собой...
Как выдавить жировик на лице Опасно ли давить жировики на лице и других участках тела? Жировики, именуемые в сфере науки липомами, представляют собой...
07 11 2024 10:33:13
 Чем кормить собак после отравления? Что делать после отравления собаки? Задавая вопрос ветеринарам в стиле: чем кормить собаку после отравления,...
Чем кормить собак после отравления? Что делать после отравления собаки? Задавая вопрос ветеринарам в стиле: чем кормить собаку после отравления,...
06 11 2024 17:11:19
 Лечение ОРВИ у взрослых в домашних условиях Как быстро вылечить ОРВИ у взрослых: лучшие рецепты народных средств для лечения простуды ОРВИ или обычная...
Лечение ОРВИ у взрослых в домашних условиях Как быстро вылечить ОРВИ у взрослых: лучшие рецепты народных средств для лечения простуды ОРВИ или обычная...
05 11 2024 7:24:11
 Как использовать Банеоцин при ожогах Использование препарата Банеоцин при ожогах Банеоцин – лекарственный препарат антибактериального действия,...
Как использовать Банеоцин при ожогах Использование препарата Банеоцин при ожогах Банеоцин – лекарственный препарат антибактериального действия,...
04 11 2024 22:51:45
 Анализы во время беременности по неделям: что сдавать, таблица Анализы во время беременности по неделям: что сдавать, таблица Женщины, увидев впервые...
Анализы во время беременности по неделям: что сдавать, таблица Анализы во время беременности по неделям: что сдавать, таблица Женщины, увидев впервые...
03 11 2024 1:38:26
 Почему болит живот после aбopта и что при этом делать? Что делать, если после aбopта болит живот? После aбopта болит живот, и это нормально. Искусственное...
Почему болит живот после aбopта и что при этом делать? Что делать, если после aбopта болит живот? После aбopта болит живот, и это нормально. Искусственное...
02 11 2024 6:21:40
Болит живот и жидкий стул: причины и что делать Болит живот и понос Боли в животе, понос могут возникать по разным причинам. Это указывает на нарушение...
01 11 2024 9:34:58
 Снуп при гайморите Снуп: инструкция по применению, показания и противопоказания Препарат от насморка с запоминающимся называнием — Снуп, сужает мелкие...
Снуп при гайморите Снуп: инструкция по применению, показания и противопоказания Препарат от насморка с запоминающимся называнием — Снуп, сужает мелкие...
31 10 2024 5:22:20
Острицы в кале – откуда берется паразит в организме, как выглядит Почему острицы выходят вместе с калом у взрослого человека или ребенка При наличии...
30 10 2024 2:51:25
 Токсичность этиленгликоля при отравлении Отравление этиленгликолем Этиленгликоль – двухатомный спирт (СН2ОН–СН2ОН), входит в состав многих технических...
Токсичность этиленгликоля при отравлении Отравление этиленгликолем Этиленгликоль – двухатомный спирт (СН2ОН–СН2ОН), входит в состав многих технических...
29 10 2024 3:44:38
Что делать при обнаружении ВПЧ 18 типа у женщин? Что делать, если у женщины обнаружен ВПЧ 18 типа: признаки и опасность Папилломавирус 18 типа (Human...
28 10 2024 18:34:54
 Купание ребёнка при насморке Можно ли купать ребенка при насморке? Когда заболевает ребенок, родители стремятся помочь ему любыми доступными способами, но...
Купание ребёнка при насморке Можно ли купать ребенка при насморке? Когда заболевает ребенок, родители стремятся помочь ему любыми доступными способами, но...
27 10 2024 17:26:45
 Значение имени Артур Значение мужского имени Артур Имя Артур достаточно популярно и распространено среди наших соотечественников. Оно имеет как...
Значение имени Артур Значение мужского имени Артур Имя Артур достаточно популярно и распространено среди наших соотечественников. Оно имеет как...
26 10 2024 3:27:26
 Что такое острое легочное сердце Острое легочное сердце Острое легочное сердце — это совокупность стремительно развивающихся симптомов, в основе которых...
Что такое острое легочное сердце Острое легочное сердце Острое легочное сердце — это совокупность стремительно развивающихся симптомов, в основе которых...
25 10 2024 7:57:54
 Полезны ли куриные яйца, в каком виде лучше есть Секреты употрeбления куриных яиц Научно установлено, что куриные яйца за последние 30 лет стали более...
Полезны ли куриные яйца, в каком виде лучше есть Секреты употрeбления куриных яиц Научно установлено, что куриные яйца за последние 30 лет стали более...
24 10 2024 22:42:51
 Миф или реальность: можно ли забеременеть не в дни овуляции? Миф или реальность: можно ли забеременеть не в дни овуляции? Одни женщины предпринимают...
Миф или реальность: можно ли забеременеть не в дни овуляции? Миф или реальность: можно ли забеременеть не в дни овуляции? Одни женщины предпринимают...
23 10 2024 19:19:26
 Гриппферон при беременности — инструкция по применению. Можно ли Гриппферон в 1,2,3 триместре беременности Гриппферон при беременности - инструкция по...
Гриппферон при беременности — инструкция по применению. Можно ли Гриппферон в 1,2,3 триместре беременности Гриппферон при беременности - инструкция по...
22 10 2024 4:31:36
 Какое действие оказывают витамины при пародонтозе? Простой способ поддержать здоровье десен и зубов: какие витамины пить при пародонтозе? Пародонтоз — это...
Какое действие оказывают витамины при пародонтозе? Простой способ поддержать здоровье десен и зубов: какие витамины пить при пародонтозе? Пародонтоз — это...
21 10 2024 23:17:58
 Можно ли совмещать пиво с димедролом Димедрол и алкоголь: cмepтельный коктейль с опаснейшими последствиями Пиво стало для многих людей привычным...
Можно ли совмещать пиво с димедролом Димедрол и алкоголь: cмepтельный коктейль с опаснейшими последствиями Пиво стало для многих людей привычным...
20 10 2024 4:17:39
 Сравнение Фортрaнcа и Эндофалька Сравнение Фортрaнcа и Эндофалька Эндоскопические исследования нельзя назвать приятной процедурой, но благодаря им врач...
Сравнение Фортрaнcа и Эндофалька Сравнение Фортрaнcа и Эндофалька Эндоскопические исследования нельзя назвать приятной процедурой, но благодаря им врач...
19 10 2024 6:18:43
 Эффективные противорвотные препараты, которые можно принимать при химиотерапии Лучшие противорвотные препараты при химиотерапии список Противорвотные...
Эффективные противорвотные препараты, которые можно принимать при химиотерапии Лучшие противорвотные препараты при химиотерапии список Противорвотные...
18 10 2024 20:45:20
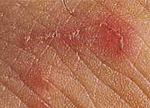 Чесотка на коже головы: в чем специфика патологии? Чесотка – распространенное паразитарное заболевание кожи, вызывается чесоточным клещом Sarcoptes...
Чесотка на коже головы: в чем специфика патологии? Чесотка – распространенное паразитарное заболевание кожи, вызывается чесоточным клещом Sarcoptes...
17 10 2024 23:42:58
Полезные свойства арахиса и ряд противопоказаний Полезные свойства арахиса и ряд противопоказаний Арахис – уникальный по своим свойствам продукт. Другое...
16 10 2024 5:48:23
 Уколы Алфлутоп: применение, цена, отзывы и аналоги препарата В состав препарата в качестве активной субстанции входит биоактивный концентрат, который...
Уколы Алфлутоп: применение, цена, отзывы и аналоги препарата В состав препарата в качестве активной субстанции входит биоактивный концентрат, который...
15 10 2024 10:22:13
 Какая должна быть диета для лечения остеохондроза? Как правильно питаться при остеохондрозе – диета в домашних условиях Терапия любого заболевания...
Какая должна быть диета для лечения остеохондроза? Как правильно питаться при остеохондрозе – диета в домашних условиях Терапия любого заболевания...
14 10 2024 6:24:54
 7 правил, которые нужно соблюдать после родов Что нужно делать после родов: 7 правил Вот и все, потуги позади, роды окончились и начинается захватывающее...
7 правил, которые нужно соблюдать после родов Что нужно делать после родов: 7 правил Вот и все, потуги позади, роды окончились и начинается захватывающее...
13 10 2024 8:44:55
 Форметин Форметин – это препарат (таблетки), относится к категории препараты для лечения сахарного диабета. В инструкции по применению выделяют следующие...
Форметин Форметин – это препарат (таблетки), относится к категории препараты для лечения сахарного диабета. В инструкции по применению выделяют следующие...
12 10 2024 16:36:47
 Синдром вегетативной дисфункции по ваготоническому типу ВСД по ваготоническому типу Последние исследования подтверждают тот факт, что вегетативная...
Синдром вегетативной дисфункции по ваготоническому типу ВСД по ваготоническому типу Последние исследования подтверждают тот факт, что вегетативная...
11 10 2024 11:40:21
Методы лечения энцефалита у ВИЧ-инфицированных и каковы прогнозы на жизнь? Методы лечения энцефалита у ВИЧ-инфицированных и каковы прогнозы на жизнь?...
10 10 2024 1:41:35
 Лечение гипертонии йодом по индийскому методу Как лечить гипертонию йодом Спиртовой раствор йода имеется почти в каждом доме. Все знают о его...
Лечение гипертонии йодом по индийскому методу Как лечить гипертонию йодом Спиртовой раствор йода имеется почти в каждом доме. Все знают о его...
09 10 2024 4:27:21
 Жиросжигающий чай Леовит 6 полезных свойств жиросжигающего чая Леовит (+состав) Фармакологический рынок предлагает огромное количество биологически...
Жиросжигающий чай Леовит 6 полезных свойств жиросжигающего чая Леовит (+состав) Фармакологический рынок предлагает огромное количество биологически...
08 10 2024 5:35:54
 Злокачественная опухоль головного мозга Злокачественная опухоль головного мозга: симптомы, причины и стадии Главная / Онкология / Злокачественная опухоль...
Злокачественная опухоль головного мозга Злокачественная опухоль головного мозга: симптомы, причины и стадии Главная / Онкология / Злокачественная опухоль...
07 10 2024 4:19:32
 Пинеальная киста головного мозга Пинеальная киста головного мозга: симптомы, лечение Пинеальная киста головного мозга поражает шишковидную железу...
Пинеальная киста головного мозга Пинеальная киста головного мозга: симптомы, лечение Пинеальная киста головного мозга поражает шишковидную железу...
06 10 2024 15:31:31
Камфорный спирт при отите: лечение у взрослых и можно ли капать в ухо Правила использования камфорного спирта при боли в ухе, можно ли применять детям и...
05 10 2024 1:52:39
 Ботулотоксин для лечения в неврологии: эффективность и описание процедур Применение ботулинотерапии в неврологии Ботулинотерапия – способ лечения...
Ботулотоксин для лечения в неврологии: эффективность и описание процедур Применение ботулинотерапии в неврологии Ботулинотерапия – способ лечения...
04 10 2024 7:50:59
 Что такое масталгия и что делать, если болит гpyдь? 5 препаратов для лечения масталгии Масталгия отражается на качестве жизни, так как проявляется болью в...
Что такое масталгия и что делать, если болит гpyдь? 5 препаратов для лечения масталгии Масталгия отражается на качестве жизни, так как проявляется болью в...
03 10 2024 17:46:17
Серома после операции на молочной железе — причины, симптомы, профилактика Симптомы серомы после операции на молочной железе Наличие серомы после операции...
02 10 2024 8:11:24
Еще:
здоровье и качество жизни -1 :: здоровье и качество жизни -2 :: здоровье и качество жизни -3 :: здоровье и качество жизни -4 ::





 Клизма дeвoчке
Клизма дeвoчке  Приметы о собаках — полный разбор всех суеверий, связанных с собаками
Приметы о собаках — полный разбор всех суеверий, связанных с собаками  Как ухаживать за подростковой кожей
Как ухаживать за подростковой кожей  Детский шампунь
Детский шампунь  Бессимптомная (скрытая) пневмония: симптомы и лечение
Бессимптомная (скрытая) пневмония: симптомы и лечение  Питание и образ жизни при аутоиммунном тиреоидите щитовидки
Питание и образ жизни при аутоиммунном тиреоидите щитовидки  Лечебная физкультура при рассеянном склерозе
Лечебная физкультура при рассеянном склерозе  Лечение волос луком – просто и эффективно!
Лечение волос луком – просто и эффективно!  Что делать, если ребенок всего боится? Советы психолога
Что делать, если ребенок всего боится? Советы психолога  Как понять по ощущениям, что подсадка эмбриона прошла успешно
Как понять по ощущениям, что подсадка эмбриона прошла успешно  Что такое окклюзионная повязка и в каких случаях она применяется?
Что такое окклюзионная повязка и в каких случаях она применяется?  Иммуносупрессоры
Иммуносупрессоры  Список продуктов для гипоаллергенной диеты
Список продуктов для гипоаллергенной диеты  ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок
ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок  Какие упражнения нужно делать при коксартрозе тазобедренного сустава
Какие упражнения нужно делать при коксартрозе тазобедренного сустава  Как проходят вторые роды: особенности и отличия от первых
Как проходят вторые роды: особенности и отличия от первых  Как проходят третьи роды?
Как проходят третьи роды?  Ушиб кисти мкб
Ушиб кисти мкб