Пароксизмальная тахикардия у ребенка

Пароксизмальная тахикардия у ребенка
Записки детского врача
Медицинский блог по педиатрии
Пароксизмальная тахикардия у детей
Пароксизмальная тахикардия у детей это приступ внезапного учащения сердечного ритма более 200 ударов в минуту у младших детей и более 150-160 ударов в минуту у старших. Длительность этого приступа может быть от несколько минут до несколько часов. Приступ имеет специфические проявления на ЭКГ. Хаpaктерно внезапное начало и внезапное прекращение приступа.
Интересно почитать
charset=»UTF-8″ src=»http://z1440.takru.com/in.php?id=1446389″>
Выделяют формы пароксизмальной тахикардии:
- Наджелудочковую (суправентрикулярную) ;
- Желудочковую (вентрикулярную).
Их различают по ЭКГ. При наджелудочковой тахикардии зубец Р связан с комплексом QRS, при желудочковой определяют предсердно-желудочковую диссоциацию.
Наджелудочковая тахикардия.
В большинстве случаев имеет функциональный хаpaктер.
Причинами могут быть:
- Неврозы на фоне поражения ЦНС;
- Гипертензионно-гидроцефальный синдром,
- Вегето-сосудистая дистония с симпатико-адреналовыми кризами;
- Синдром WPW (когда имеются дополнительные пути проведения) ;
- Органические поражения сердца (кардиомиопатии, миокардит, пороки сердца).
Клинически хаpaктерно:
Приступ начинается внезапно, ощущается сильное сердцебиение, головокружение, нехватка воздуха, слабость, страх cмepти. Отмечаются бледность кожи, полиурия, повышенное потоотделение, тошнота. Тоны сердца хлопающие, громкие, частоту сердцебиений невозможно посчитать, набухают шейные вены. При затянувшемся приступе может развиться сердечная недостаточность (гипотония, одышка, снижение диуреза).
Паpaклинические критерии.
На ЭКГ – при предсердной форме регистрируется ряд последовательных предсердных экстрасистол (не менее 4-6 с частотой более чем 160 за минуту). Зубец P разнообразной формы (+,-) или не определяется. Комплекс QRS не измененный. Может сопутствовать преходящая не полная AV-блокада I-II степени. Наиболее информативным для диагностики есть чреспищеводное электрофизиологическое исследование проводящей системы сердца и суточное ХМ (Холтеровское мониторирование).
Лечение.
Выполняют последовательно рефлекторные мероприятия, которые стимулируют блуждающий нерв.
Детям старше 3-4 лет проводят:
- Пробу Вальсальвы (поднатуживаться при закрытом носе на протяжении 10 секунд) ;
- Массаж в области сонной артерии (каротидного синуса) на протяжении 5-10 секунд справа, а потом слева;
У детей старше 7 лет дополнительно используют приемы:
- Нажатие на корень языка шпателем;
- Медленное, глубокое глотание;
- Обтирание холодной водой.
Пробу Ашнера (надавливание пальцами на глазные яблоки) у детей не применяют, из-за возможности развития отслойки сетчатки.
- Седативные средства: корвалол, валокардин, валериана (1 капля на год жизни) ;
- Аспаркам по 1/3 – 1 табл. в зависимости от возраста.
При отсутствии эффекта от рефлекторных приемов и седативных средств — применяют антиаритмические препараты в такой последовательности:
- Верапамил 0,25% в/в медленно (без растворения) под контролем АД и ЧСС в дозе: до 1-го года -0,4-0,8 мл, 1-5 лет -0,8-1,2 мл, 6-10 лет – 1,2-1,5 мл, 11-15 лет -1,5-2,0 мл.
Верапамил противопоказан при суправентрикулярной форме пароксизмальной тахикардии с аберрантными желудочковыми комплексами, у детей до года (развитие тяжелой гипотонии), при синдроме WPW. Препарат не назначают вместе с хинидином и бета-адреноблокаторами; - АТФ 1% раствор в/в струйно, быстро в дозе 0,5-1,0 мл дошкольникам и 1,0 – детям школьного возраста;
- Аймалин (гилуритмал) 2,5% в/в медленно на 10,0-20,0 мл 0,9% раствора NaCl в дозе 1 мг/кг;
- Дигоксин 0,025% в/в или в/м. Доза насыщения 0,03-0,05 мг/кг. Темп насыщения – 3 дня. Поддерживающая доза – 1/5 — 1/6 дозы насыщения. Дигоксин противопоказан при суправентрикулярной форме пароксизмальной тахикардии с аберрантными желудочковыми комплексами;
- Если нет эффекта от проводимой терапии Амиодарон 5% раствор в/в очень медленно на 10,0-20,0 мл 5% раствора глюкозы в дозе 5 мг/кг;
- Если нет эффекта – проводится чреспищеводная электрокардиостимуляция или электроимпульсная терапия.
Желудочковая тахикардия.
Причины:
- Органические поражения миокарда (кардиомиопатии, кардиты, пороки сердца, постмиокардический кардиосклероз, интоксикация препаратами дигиталиса, хинидином, гипо и гиперкалиемия, синдром удлиненного интервала QT) ;
- Очень редко развивается при вегетативных дисфункциях, психо-эмоциональном и физическом перенапряжении, тиреотоксикозе.
Клинически хаpaктерно:
- Начало приступа субъективно не улавливается;
- Состояние ребенка всегда тяжелое;
- Пульсация шейных вен меньше частоты пульса;
- Пробы воздействия на вагус не эффективны.
Хроническая желудочковая паpaксизмальная тахикардия (непрерывно-рецидивирующая) — вызывает тяжелые гемодинамические расстройства и является угрожающим состоянием для жизни (может перейти в фибрилляцию желудочков с прогрессированием недостаточности кровообращения).
Паpaклинические критерии.
На ЭКГ: регистрируются «залпы» последовательных желудочковых экстрасистол (больше 5) с короткими периодами синусового ритма. Комплекс QRS широкий (больше 0,1 сек), деформирован, зубцы Т дискордантны главному зубцу комплекса QRS. Зубец Р определяется редко в связи с наложением на другие элементы ЭКГ.
Желудочковая пароксизмальная тахикардия может быть моно или полиморфной. Полиморфная или хаотическая тахикардия является угрозой для развития фибрилляции желудочков. Одним из вариантов полиморфной желудочковой тахикардии есть тахикардия типа «пируэт».
Группа риска внезапной сердечной cмepти:
- Повторные синкопальные состояния;
- Полиморфная форма пароксизмальной тахикардии;
- Брадикардия меньше 48 ударов в минуту в ночное время;
- Удлинение интервала QT больше 480 мс, альтернация зубца Т, паузы ритма больше 1,5 сек, присутствие поздних потенциалов желудочков.
Лечение
Режим — щадящий с ограничением физических нагрузок, достаточная длительность сна, прогулки на свежем воздухе. Во время приступа – пocтeльный режим. Занятия спортом противопоказаны.
Диета должна содержать витамины, калий и магний (изюм, курага, печеный картофель, сухофрукты). Противопоказаны чай, кофе, шоколад.
Снятие приступа:
- Лидокаин 1% в/в медленно в дозе 1-1,5 мг/кг. При отсутствии эффекта можно повторить введение лидокаина через 5-10 мин в половинной дозе;
- Если нет эффекта – аймалин (гилуритмал) 2,5% раствор в/в очень медленно на 10,0-20,0 мл 0,9% раствора NaCl в дозе 1 мг/кг;
- Если нет эффекта — в/в введение амиодарона 5% раствора очень медленно на 10,0-20,0 мл 5% раствора глюкозы в дозе 5 мг/кг;
- Если нет эффекта – проведение чреспищеводной электрокардиостимуляции или электроимпульсной терапии.
Для профилактики тромбоэмболии у больных с митральным пороком сердца, гипертрофической кардиомиопатией, тромбоэмболиями в анамнезе до и после плановой электрической кардиоверсии на протяжении 2-3 недель назначают непрямые антикоагулянты (фенилин, неодикумарин).
При наличии дополнительного источника тахикардии, после проведения электрофизиологического обследования используют метод радиочастотной аблации.
Если отсутствует эффективность от консервативной терапии — проводится имплантация кардиовертера-дефибриллятора.
Проводится терапия основного заболевания.
По показаниях назначаются нейротропные средства.
Сердечные гликозиды при желудочковой пароксизмальной тахикардии противопоказаны.
В заключение хочется отметить, что можно проводить противорецидивную терапию пароксизмальной тахикардии, которая должна учитывать электрофизиологические механизмы ее развития и включать воздействие на нейровегетативную основу аритмии.
Пароксизмальная тахикардия у детей
Медицинский эксперт статьи
Под этим видом нарушений ритма сердца понимают внезапно возникшее, резкое учащение кардиоритма, проявляющееся в виде специфических изменений на ЭКГ, продолжающееся от нескольких секунд до многих часов (иногда суток) с хаpaктерным внезапным окончанием приступа и нормализацией ритма.
Пароксизмальная тахикардия детского возраста — довольно распространенный вид аритмии, встречается с частотой 1:25000 детского населения. Среди других видов нарушений ритма сердца пароксизмальную тахикардию выявляют в 10,2 % всех аритмий.
Пароксизмальная тахикардия — нарушение ритма сердца, которое проявляется внезапными приступами сердцебиения со специфическими электрокардиографическими проявлениями (частота сердечных сокращений более 150-160 в минуту у старших детей и более 200 — у младших), продолжительностью от нескольких минут до нескольких часов.
[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Причины пароксизмальных тахикардий:
- нарушения вегетативной регуляции сердечного ритма;
- органические поражения сердца;
- электролитные нарушения;
- психоэмоциональное и физическое напряжение.
Пароксизмальная тахикардия в большинстве случаев возникает у детей, не имеющих органического поражения сердца, и рассматривается как эквивалент панической атаки. В возрастном аспекте приступы пароксизмальной тахикардии отмечаются как у детей старшего возраста, подростков, так и у младенцев грудного возраста. Максимальная частота приступов установлена в возрасте 4-5 лет.
Внутрисердечные механизмы запуска и реализации приступа пароксизмальной тахикардии изучены достаточно подробно. Электрофизиологической основой пароксизмальной тахикардии является возникновение из синоатриального, атриовентрикулярного узла или предсердия круговой волны (ри-энтри) либо резкое повышение собственного автоматизма в эктопическом очаге.
[7], [8], [9], [10], [11], [12], [13], [14], [15]
Симптомы пароксизмальных тахикардий
В клиническом отношении у детей с приступами пароксизмальной тахикардии отмечаются как предиспозиционные, так и провоцирующие факторы. Нeблагоприятное течение периода беременности и родов отмечено пpaктически у всех матерей. Как правило, в семьях детей с пароксизмальной тахикардией высок процент лиц с вегетативной дисфункцией, психосоматическими заболеваниями, неврозами.
Особенности конституции, строения проводящей системы сердца могут служить основой для развития пароксизмальной тахикардии. Существование дополнительных путей проведения (ДПП) способствует возникновению синдрома WPW, предрасполагающего к приступам пароксизмальной тахикардии и утяжеляющего их. При синдроме WPW приступы пароксизмальной тахикардии возникают у 22-56 % детей, что подтверждает важность тщательного ЭКГ-исследования этой категории больных. В целом в соматическом статусе детей с приступами пароксизмальной тахикардии хаpaктерными являются наличие очагов хронической инфекции (хронический тонзиллит, хронические заболевания придаточных пазух носа и др.), дисгормональное нарушение (задержка пoлoвoго созревания, у девочек нерегулярные мeнcтpуации и др.), дискинетические проявления со стороны желудочно-кишечного тpaкта и желчевыводящих путей. Масса тела детей с пароксизмальной тахикардией, как правило, в пределах нормы, но часто встречаются дети с пониженной массой, особенно в возрасте старше 10-12 лет.
В неврологическом статусе у 86% отмечаются отдельные органические микропризнаки. У 60 % детей выявляются признаки гипертензионно-гидроцефального синдрома. Дети имеют выраженную вегетативную лабильность вазомоторных аппаратов, проявляющуюся стойким, красным разлитым дермографизмом, акрогипергидрозом кистей, усилением сосудистого рисунка кожных покровов. В вегетативном статусе у большинства отмечаются ваготонический исходный тонус, гиперсимпатико-тоническая реактивность. Вегетативное обеспечение деятельности, как правило, недостаточное, проявляющееся гипердиастолическим вариантом клино-ортостатической пробы.
В целом можно говорить о недостаточности у больных с пароксизмальной тахикардией симпатического отдела вегетативной нервной системы, что сочетается с повышенным парасимпатическим тонусом.
Тревожно-депрессивные и фобические переживания — хаpaктерный компонент психического статуса данной группы больных. Особенно это касается ребят старшей возрастной группы, имеющих достаточно длительный опыт безуспешного лечения приступов пароксизмальной тахикардии, особенно если они возникают часто и для их купирования необходимо внутривенное введение антиаритмических средств, осуществляемое бригадой «скорой помощи». Помимо психической травматизации такого рода, микросоциальное окружение ребенка с пароксизмальной тахикардией очень часто нeблагоприятно (распространены неполные семьи, хронический алкоголизм родителей, конфликты в семье и пр.), что способствует формированию патохаpaктерологического тревожного радикала личности.
Читать еще: Дешевые аналоги и заменители препарата нолипрел форте: список с ценамиНаиболее хаpaктерные проявления отмечаются во время пароксизма пароксизмальной тахикардии. Приступ пароксизмальной тахикардии преимущественно возникает на фоне эмоционального напряжения, и лишь в 10 % провоцирующим фактором является физическая нагрузка. У некоторых детей может возникать предчувствие приближающегося приступа. Большинство детей старшего, подросткового возраста совершенно точно определяют момент начала и окончания приступа. Приступ пароксизмальной тахикардии сопровождается заметными изменениями гемодинамики: снижается ударный выброс, нарастает периферическое сопротивление, вследствие чего ухудшается регионарное кровоснабжение мозга, сердца, других внутренних органов, сопровождающееся тягостными, болезненными ощущениями. Во время приступа пароксизмальной тахикардии обращают на себя внимание усиление пульсации шейных сосудов, бледность, потливость кожных покровов, легкая цианотичность губ, слизистых оболочек полости рта, возможно повышение температуры до субфебрильных цифр и ознобоподобного гиперкинеза. После приступа выделяется большое количество светлой мочи. Реакция ребенка на начавшийся приступ определяется его возрастом и эмоционально-личностными особенностями. Одни дети переносят приступ тахикардии довольно спокойно, могут продолжать заниматься привычными делами (играть, читать). Иногда только внимательные родители могут уловить по некоторым субъективным признакам наличие коротких приступов пароксизмальной тахикардии. Если приступ длительный (часы, сутки), то самочувствие детей заметно ухудшается. Больные обращают на себя внимание тревожным поведением, беспокойством, жалуются на сильную тахикардию («сердце выскакивает из гpyди»), ощущение пульсирования в висках, головокружение, слабость, темные круги в глазах, чувство нехватки воздуха, тошноту, позывы к рвоте.
Некоторые дети выработали навыки, позволяющие купировать приступ, используя задержку дыхания и натуживание (т. е. вагальные рефлексы), иногда помогает рвота, после чего приступ обрывается. У 45 % детей приступы возникают в вечерные и ночные часы, у 1/3 — только днем. Наиболее тяжело протекают вечерние приступы пароксизмальной тахикардии. Средняя длительность приступа — 30-40 мин.
Необходимо проводить дифференциальный диагноз между хронической (непароксизмальной) тахикардией и пароксизмальной тахикардией, если пароксизм тахикардии длится несколько суток. Первый приступ пароксизмальной тахикардии самостоятельно купируется в 90 % случаев, повторные же — лишь в 18 %. В купировании приступа пароксизмальной тахикардии используют вагальные пробы (глазо-сердечный рефлекс, пробу Вальсальвы, солярный рефлекс Тома — Ру — надавливание сжатой в кулак рукой в области солнечного сплетения). Хуже переносят приступы пароксизмальной тахикардии дети, у которых на ЭКГ во время приступа выявляется уширенный комплекс QRS, при этом варианте возможны регионарные нарушения гемодинамики.
Изменения на ЭКГ вторичного хаpaктера вследствие уменьшения ударного объема при пароксизмальной тахикардии и ухудшения коронарного кровотока могут отмечаться даже спустя несколько дней после приступа. На ЭЭГ у 72 % обнаруживаются признаки недостаточности мезодиэнцефальных структур мозга со снижением порога судорожной готовности при провокации у 66 %. Эпилептической активности не отмечается.
Виды пароксизмальной тахикардии
Большинство авторов выделяют две основные формы пароксизмальной тахикардии: наджелудочковую (суправентрикулярную) и желудочковую.
- Пароксизмальные суправентрикулярные тахикардии. У детей в большинстве случаев они носят функциональный хаpaктер, чаще возникают в результате изменения вегетативной регуляции сердечной деятельности.
- Желудочковые пароксизмальные тахикардии. Они возникают редко. Их относят к жизнеугрожающим состояниям. Как правило, они возникают на фоне органических заболеваний сердца.
Для диагностики приступа пароксизмальной тахикардии используют следующие критерии:
- частота сердечных сокращений более 200 в 1 мин у маленьких детей и более 150 в 1 мин у детей старшего возраста и подростков, при этом ритм стабильный;
- необычный отличный от синусового зубец Р;
- пароксизмом считается наличие подряд не менее 3 сокращений;
- желудочковому комплексу QRS предшествует зубец Р;
- интервал P-R обычно нормальный или удлиненный;
- отмечаются вторичные изменения ST-T;
- использование вагальных проб (Даньини — Ашнера, солярного рефлекса) приводит к прекращению приступа (при эктопическом варианте пароксизмальной тахикардии эффект чаще отсутствует).
Что нужно обследовать?
К кому обратиться?
Лечение пароксизмальной тахикардии
Пароксизмальная наджелудочковая тахикардия
При лечении пароксизмальной наджелудочковой тахикардии проводят вагусные пробы, назначают препараты, воздействующие на ЦНС, и антиаритмические лекарственные средства.
- Вагусные пробы (рефлекторное воздействие на блуждающий нерв).
- Массаж каротидного синуса. На каждый синус воздействуют поочерёдно по 10-15 с, начиная с левого как более богатого окончаниями блуждающего нерва.
- Проба Вальсальвы — натуживание на максимальном вдохе при задержке дыхания в течение 30-40 с.
- Механическое раздражение глотки — провокация рвотного рефлекса. У более младших детей эти процедуры заменяют сильным надавливанием на живот, которое часто вызывает рефлекс натуживания или рефлекс «ныряльщика». Этот комплексный рефлекс также можно вызвать с помощью раздражения головы и (или) лица ребёнка ледяной водой. Необходимо быть готовым к лечению выраженной брадикардии и даже асистолии, которые могут возникать из-за резкого повышения тонуса блуждающего нерва при подобном прерывании суправентрикулярных аритмий.
- Препараты, воздействующие на центральную нервную систему.
Купирование приступа пароксизмальной наджелудочковой тахикардии следует начинать с назначения препаратов, нормализующих корково-подкорковые взаимоотношения. Можно назначать фенибут (от 1/2 до 1 таблетки), карбамазепин (10-15 мг/кг в сутки), настойку валерианы (1-2 капли на год жизни), настойку пиона (1-2 капли на год жизни), настойку боярышника (1-2 капли на год жизни), а также препараты калия и магния (калия и магния аспарагинат).
При неэффективности вышеперечисленной терапии через 30-60 мин назначают антиаритмические препараты, которые применяют последовательно (при отсутствии эффекта на предыдущий) с интервалом 10-20 мин. Сначала рекомендуют применять 1% раствор трифосаденина без разведения в возрастной дозе 0,5 мг/кг внутривенно струйно быстро (за 2-3 с). При необходимости препарат можно ввести повторно в двойной дозе через 5-10 мин. Если на электрокардиограмме комплекс QRS узкий, а применение трифосаденина не привело к прекращению приступа, рекомендуют использовать 0,25% раствор верапамила внутривенно на 0,9% растворе натрия хлорида в дозе 0.1-0,15 мг/кг. К противопоказаниям для его назначения относят атриовентрикулярную блокаду, артериальную гипотензию, синдром Вольффа-Паркинсона-Уайта, выраженное нарушение сократительной способности миокарда, приём бета-адреноблокаторов. При необходимости после верапамила при суправентрикулярной тахикардии внутривенно медленно вводят 0,1-0,3 мл 0,025% раствора дигоксина.
Прекращение приступа суправентрикулярной тахикардии можно достигнуть с помощью бета-адреноблокаторов (пропранолол назначают в дозе 0,01-0,02 мг/ кг с её увеличением до максимальной суммарной в 0,1 мг/кг, эсмолол — в дозе 0,5 мг/кг и другие внутривенно). Однако у детей препараты этой группы используют редко.
- Пароксизмальная тахикардия с широкими комплексами QRS
Купирование приступа тахикардии после использования трифосаденина вначале проводят гилуритмалом, амиодароном или прокаинамидом совместно с фенилэфрином, и только при отсутствии эффекта используют лидокаин в виде 1% раствора внутривенно струйно медленно на 5% растворе декстрозы из расчёта 0,5-1 мг/кг.
- Лечение при невозможности записи электрокардиограммы
Показано внутривенное медленное введение 2,5% раствора гилуритмала в дозе 1 мг/кг. Кроме того, применяют 5% раствор амиодарона внутривенно медленно на 5% растворе декстрозы в дозе 5 мг/кг. При отсутствии эффекта внутривенно медленно вводят 10% раствор прокаинамида на 0,9% растворе натрия хлорида из расчёта 0,15-0,2 мл/кг с одновременным внутримышечным введением 1% раствора фенилэфрина в дозе 0,1 мл на год жизни.
При неэффективности медикаментозного лечения, сохранении приступа в течение 24 ч, а также при нарастании признаков сердечной недостаточности проводят электроимпульсную терапию.
Прогноз при пароксизмальной тахикардии хороший, если, конечно, не присоединяется органическое поражение сердца. Лечение пароксизмальной тахикардии, помимо приступа, когда используются антиаритмические средства (в случае безуспешности рефлекторного воздействия путем вагальных проб), проводят в межприступный период. Эффективно применение финлепсина (в возрастной дозе) в комбинации с психотропными (седативными) средствами, назначение иглорефлексотерапии, вегетотропных препаратов, психотерапии.
Особенности пароксизмальной тахикардии в детском возрасте
Пароксизмальной тахикардией называют приступы резкого учащения сердцебиения. Частота сердечных сокращений приходит в норму также внезапно. Среди различных видов аритмии у детей такая патология весьма распространена (10% случаев). Приступ может пройти самостоятельно, но сам факт его появления – тревожный звонок, требующий принятия определенных мер.
Общая хаpaктеристика патологии
Пароксизмальная тахикардия хаpaктеризуется резким учащением сердечных сокращений. У маленьких детей показатели достигают 200 ударов в минуту, для старшего возраста цифры меньше – 150-160 ударов в минуту.
Пароксизмальную тахикардию принято разделять на две формы:
- Желудочковая. Патологию вызывают органические нарушения сердечной мышцы. Для детей этот вариант является редкостью, но представляет угрозу для жизни.
- Наджелудочковая. Ее называют также суправентрикулярной. В этом случае патологию вызывает нарушенная работа вегетативной нервной системы, выполняющей контроль сердечной деятельности.
Приступы патологии проявляются у детей без видимых причин.
Пароксизмальная тахикардия желудочкового типа может быть спровоцирована следующими факторами:
- кардит;
- кардиомиопатия;
- порок сердца;
- вегетативная дисфункция;
- гипо- или гиперкалиемия;
- тиреотоксикоз;
- передозировка сердечным препаратом (чаще с дигоксином или хинидином в составе) ;
- переутомление в физическом или психоэмоциональном плане.
Пароксизмальная тахикардия в суправентикулярной форме возникает по другим причинам. Вызвана она может быть:
- гидроцефалией мозга при повышенном давлении;
- органическим поражением сердечной мышцы;
- поражением центральной нервной системы, вызвавшим невротическое заболевание;
- синдромом Вольфа-Паркинсона-Уайта при врожденной аномалии строения сердца;
- вегетососудистой дистонией в сопровождении симпатико-адреналовых кризов.
Помимо провоцирующих факторов, возникновение патологии может быть вызвано предрасположенностью к ней. Причиной может быть нeблагоприятное протекание беременности и родов.
Симптомы пароксизмальной тахикардии у детей
В половине случаев патология проявляется у ребенка в вечернее или ночное время и длится в среднем полчаса. Симптоматика проявляется ярче при вечерних приступах. Ребенок становится беспокойным, чувствует общую слабость, у него темнеет в глазах. Начинается пульсация в висках, возникает ощущение, что сердце вот-вот выпрыгнет из гpyди, не хватает воздуха. У ребенка может кружиться голова, его подташнивает, начинается рвотный рефлекс.
Читать еще: Небиволол — инструкция по применению, цена, отзывы и аналогиПароксизмальная тахикардия выражается следующими признаками:
- пульсацией шейных сосудов;
- бледностью кожных покровов;
- потливостью;
- цианозом губ и слизистой в легкой степени;
- эмоциональной неустойчивостью.
У ребенка может выявиться субфебрильная температура в сопровождении озноба. Нередко увеличивается мочеиспускание, моча имеет светлый цвет.
У детей старшего возраста такая патология может проявиться тревожно-депрессивными переживаниями и фобиями. В большинстве случаев (90%) приступ провоцируется именно эмоциональной, а не физической нагрузкой.
Диагностика
Выявить пароксизмальную тахикардию достаточно просто. После стандартного осмотра специалист назначает электрокардиографию и эхокардиографию. Для каждой формы патологии свойственны свои особенности.
Тахикардию желудочковой формы можно выявить по следующим признакам:
- регистрация вспышек последовательно идущих экстрасистол (формирование происходит в желудочках) ;
- насчитывают 5 и более экстрасистол, причем попеременно с ними наблюдают короткие периоды синусового ритма;
- деформация комплекса QRS и расширение от 0,1 секунды;
- противоположность зубцов T главному зубцу в комплексе QRS;
- R-зубец определяется проблематично из-за наложения на прочие элементы.
При тахикардии поджелудочкового типа также формируется от 4-5 последовательно идущих экстрасистол, но формируются они в предсердиях. Частота сердечного ритма превышает 160 ударов в минуту. Проводимость электрических импульсов от предсердий к желудочкам может быть нарушена, то есть имеет место атриовентрикулярная блокада (I, II степень).
Дополнительно может быть применен метод Холтера, то есть суточное мониторирование. Вместо него может быть назначено чреспищеводное электрофизиологическое исследование.
Лечение пароксизмальной тахикардии у детей
Особенности лечения зависят от формы патологии.
Вагусные пробы
Особое значение имеют вагусные пробы, так как они позволяют купировать приступ патологии любого типа. Необходимо совершать следующие манипуляции:
- Массировать область сонной артерии по 10-15 секунд с обеих сторон.
- Провести пробу Вальсальвы. Для этого ребенок должен максимально вдохнуть и задержать дыхание на 10 секунд, зажав нос. Во время задержки дыхания надо натуживать живот.
- Спровоцировать рвотный рефлекс. Детям помладше надо надавить на живот либо умыть ледяной водой. При этом может возникнуть выраженная брадикардия или асистолия. Такие последствия требуют лечения.
- Дать седативный препарат. Обычно прибегают к валериане, Корвалолу, Валокордину.
Купирование учащенного сердцебиения
Во время приступа необходимо нормализовать учащенное сердцебиение. Выбор препаратов в таком случае зависит от формы патологии.
При желудочковой тахикардии купируют приступ следующими средствами:
- Трифосаденин;
- Гилуритмал;
- Амиодарон;
- раствор хлорида натрия;
- Лидокаин;
- раствор глюкозы;
- Прокаинамид;
- Фенилэфрин.
Применение перечисленных антиаритмических препаратов возможно, если электрокардиограмма показала широкий комплекс QRS. Если такое исследование произвести невозможно, то к Трифосаденину и Лидокаину не прибегают.
Антиаритмические препараты в случае наджелудочковой тахикардии применяют, если вагусные пробы не обеспечили должный эффект. В таком случае внутривенно вводят Трифосаденин, Дигоксин, Верапамил. При использовании антиаритмических препаратов необходимо контролировать пульс и артериальное давление.
Антиаритмические препараты применяют последовательно. Например, при желудочковой тахикардии сначала вводят Лидокаин. Если в течение 5-10 минут эффекта нет, то препарат вводят повторно, но дозировку сокращают вдвое. При отсутствии результата прибегают к Гилуритмалу. Если и он не приносит должного эффекта, то вводят Амиодарон.
Необходим прием медикаментов, воздействующих на центральную нервную систему, то есть корково-подкорковую взаимосвязь. Возможна терапия Фенибутом, Карбамазепином, настойками валерианы, боярышника или пиона.
Для регуляции сердечной деятельности необходим прием Аспаркама. Этот препарат содержит ионы калия и магния. Дозировку необходимо рассчитывать по возрасту, детям младшего возраста достаточно трети таблетки.
Требования к режиму и питанию
Во время приступа пароксизмальной тахикардии ребенку необходим пocтeльный режим. Рацион должен быть обогащен калием и магнием: необходимо включить в него сухофрукты (особенно курагу и изюм), печеный картофель. Следует отказаться от шоколада, чая и кофе.
Электроимпульсная терапия
Лекарственная терапия не всегда приносит должный эффект, потому приходится использовать электроимпульсную терапию. Это означает нанесение разряда. Ток высокого напряжения прерывает циркуляцию волны возбуждения, вызывающую нарушение сердечного ритма. Пароксизмальная тахикардия любой формы является относительным противопоказанием к такому воздействию.
Обычно к электроимпульсной терапии прибегают, когда продолжительность приступа составляет более суток. Такая мера необходима также при риске развития сердечной недостаточности.
Профилактика
Предупреждающие приступ мероприятия зависят от формы патологии, причин ее возникновения и частоты повторяющихся приступов. При частых рецидивах профилактику проводят с помощью успокаивающих и нормализующих сердечный ритм препаратов. Назначить такую профилактическую терапию может только специалист, ориентируясь на индивидуальные особенности случая. Обычно прибегают к блокаторам кальциевых каналов, антиаритмическим препаратам, β-блокаторам.
Если рецидивы несистематичны и происходят время от времени (раз в несколько месяцев или лет), то ребенку важен здоровый образ жизни и щадящий режим в виде ограждения от физических и психических перегрузок. Важен отказ от вредных привычек, полноценный сон, правильное питание. Такая мера касается в основном подростков.
Пароксизмальная тахикардия может проявиться в любом возрасте. Важно своевременно выявить патологию, что иногда может быть затруднено краткостью приступа. Для купирования приступа прибегают к вагусным пробам и антиаритмическим препаратам. При такой патологии важны профилактические меры.
Пароксизмальная тахикардия у ребенка
Тахикардия у ребенка – повод для обращения к детскому кардиологу
Причины тахикардии у детей
Учащенным пульс может становиться под воздействием физиологических или патологических причин. Именно эти факторы и степень их проявления и предопределяют необходимость терапии.
Физиологическая тахикардия, которая в большинстве случаев является неопасной и незначительной, может провоцироваться следующими причинами:
- физическая нагрузка;
- стрессовые факторы: страх, волнение, раздражительность во время осмотра у врача или при переодевании и пр.;
- нахождение в душном помещении;
- резкий перепад температурного режима;
- обезвоживание;
- активный рост ребенка во время пoлoвoго созревания;
- лишний вес;
- лихорадка;
- прием некоторых лекарственных препаратов.
После устранения вышеописанных факторов тахикардия исчезает. Однако в некоторых случаях даже физиологические причины учащения пульса могут приводить к ухудшению состояния сосудов и сердца. К ним относят: длительное обезвоживание или лихорадочное состояние, ожирение, длительный прием ряда лекарств, тепловой удар из-за нахождения в плохо проветриваемом помещении. Эти состояния нуждаются в быстром устранении, и в некоторых случаях маленькому пациенту назначается их лечение, которое может быть консервативным.
Патологические причины тахикардии специалисты разделяют:
- на сердечные – патологии сердечно-сосудистой системы: кардиты, интоксикация хинидином или препаратами дигиталиса, кардиомиопатии, кардиосклероз, гипо- или гиперкалиемия, высокое артериальное давление, врожденные пороки, травмы, последствия кардиохирургических вмешательств, сердечная недостаточность;
- внесердечные. Эти патологии, вызывающие тахикардию, провоцируются заболеваниями других систем и органов: вегетососудистой дистонией с симпатико-адреналовыми кризами, синдромом Вольфа-Паркинсона-Уайта, анемиями, гипертензионно-гидроцефальным синдромом, системными заболеваниями, воспалительными процессами органов дыхания, неврозами на фоне поражения ЦНС, отравлениями и пр.
При выявлении патологических форм тахикардии врач назначает ребенку детальное обследование, которое позволяет составить план лечения. Его целью при этом является устранение первопричины учащения сокращений сердца. Для этого могут применяться как консервативные, так и хирургические методики.
Понять, синусовая тахикардия у ребенка или пароксизмальная, помогут данные ЭКГ
Нормы пульса у детей по возрасту
На состояние пульса оказывают влияние многие факторы, воздействующие на организм ребенка. Основным из них является возраст.
Для того чтобы родители могли заметить развитие тахикардии сердца, важно, чтобы они знали, каковы показатели нормы пульса в зависимости от возраста:
- до 12-ти месяцев частота сердечных сокращений в среднем составляет 140 ударов в минуту: до первого месяца этот показатель может составлять 110–170 ударов в минуту, а от месяца до года – 100–160 (в среднем 132) ;
- в один год и до двух лет пульс замедляется до 124–132 ударов за одну минуту, до четырех лет – снижается до 115 ударов;
- в пять лет среднее значение пульса составляет до 106–110 ударов за одну минуту;
- в шесть лет показатели частоты сокращений сердца снижаются до 98–106 ударов за минуту;
- в семь лет пульс замедляется до 98–102 ударов в минуту, а его среднее значение приближается к 100;
- в восемь лет частота сокращений приближается к 88–98 ударам за минуту и в среднем составляет около 93;
- в десять лет и до 14-летнего возраста показатель пульса колeблется от 75 до 88 ударов в минуту и составляет в среднем 80;
- в подростковом возрасте – к 14–15 годам показатели пульса приближаются к значениям измерений частоты сокращений сердца взрослого и составляют около 70–75 ударов за минуту.
Приведенные показатели являются усредненными и не всегда указывают на патологическую тахикардию. Значения измерений могут зависеть от роста и веса ребенка, состояния его нервной системы в то или иное время суток и других параметров. Именно поэтому частота пульса должна измеряться в спокойном состоянии и примерно в одно и то же время. В таком случае патологическая тахикардия сердца может фиксироваться даже при помощи обычного подсчета, выполненного в домашних условиях. Например, пароксизмальная тахикардия хаpaктеризуется значительным увеличением количества сердечных сокращений.
Тахикардия у ребенка: формы, классификация
У детей могут выявляться следующие виды тахикардии:
- физиологическая – в большинстве случаев синусовая, является неопасной и провоцируется изменениями в организме, которые преимущественно вызываются внешними или возрастными факторами;
- патологическая – вызывается заболеваниями и патологиями сердечно-сосудистой системы или других органов и систем.
Даже при выявлении физиологической тахикардии решение о том, необходимо ли лечение, должно приниматься врачом! Это правило актуально, даже если у ребенка выявляется умеренная, но патологическая тахикардия.
Читать еще: Давление из-за щитовидной железыВ детском возрасте обнаруживаются следующие формы тахикардии:
- синусовая. Выявляется чаще всего. При этом варианте учащения пульса ритм остается таким же, как в норме, увеличивается только частота. В большинстве случаев является неопасной и самоустраняется после устранения фактора, провоцирующего приступ;
- пароксизмальная. Появляющиеся приступы учащения пульса называют пароксизмами. Эти нарушения в сокращении сердца возникают внезапно и являются опасными для здоровья. У новорожденного пароксизмы могут приводить к остановке сердца. Приступ продолжается от 2–3 минут до 3–4 часов и прекращается так же внезапно, как и начинается. Среди детей младшего возраста при пароксизме пульс может достигать 200 ударов в минуту, а у детей старшего возраста – 160 ударов.
Пульс регулируется нервными и гумopaльными факторами. Понять, что это такое, поможет краткая справка об анатомии и физиологии. Функцию водителя ритма в норме выполняет синусовый узел, который локализируется в месте впадения в правое предсердие верхней полой вены. На него оказывает влияние вегетативная нервная система: парасимпатические нервы подавляют его работу и пульс замедляется, а симпатические, наоборот, активизируют его деятельность. Их чрезмерная активность может становиться первопричиной развития тахикардии.
Среди синусовых тахикардий выделяют три степени тяжести, зависящие от уровня повышения пульса:
- умеренная – пульс возрастает на 10–20%;
- средней тяжести – показатели возрастают на 20–40%;
- выраженная – частота сокращений сердца возрастает на 40–60%.
Для детей опасны те варианты синусовой тахикардии, которые протекают длительно и могут становиться причиной развития сердечной недостаточности. Например, они могут наблюдаться при ожирении или приеме некоторых лекарств.
В зависимости от первопричин развития, среди пароксизмальных тахикардий выделяют:
- желудочковые пароксизмы – провоцируются нарушениями работы миокарда;
- наджелудочковые пароксизмы – чаще вызываются внесердечными патологиями.
Первопричины пароксизмальной тахикардии определяют форму пароксизма.
Симптомы тахикардии во многом зависят от ее вида, формы, первопричины, возраста и степени выраженности. Тахикардия у ребенка младшего возраста обычно более выражена и несет большую долю риска, если является патологической или проявляется в тяжелой форме.
Симптомами учащенных сокращений сердца у маленьких детей, даже если они вызваны физиологическими причинами, могут становиться следующие проявления:
- капризность;
- беспокойное поведение;
- ухудшение аппетита или отказ от приема пищи.
Более старшие дети могут жаловаться на слабость, ощущение слышимого и ощущаемого тактильно сердцебиения, дискомфорт в грудной клетке. Эпизоды физиологической тахикардии в некоторых случаях сопровождаются одышкой, бледностью, потливостью, упадком сил и даже обморочными состояниями.
При патологической тахикардии наблюдаются следующие симптомы:
- бледность кожных покровов;
- слабость;
- повышенная потливость;
- ощущение нехватки воздуха;
- набухание вен на шее;
- тошнота;
- частые или более редкие позывы к мочеиспусканию;
- одышка;
- головокружение;
- ощущение стpaxa cмepти;
- артериальная гипотония;
- хлопающие тоны сердца (при наджелудочковой пароксизмальной тахикардии).
Все вышеописанные проявления являются вариабельными и определяются формой возникающей тахикардии или ее разновидностью. Степень выраженности этих симптомов также может быть различной. Особенно тяжело переносятся желудочковые формы учащенного сокращения сердца. Особенно они опасны у новорожденного!
Тахикардия у ребенка лечится при помощи консервативных или хирургических методик.
Диагностика и лечение
Тактика устранения тахикардий у детей определяется клиническим случаем и первопричиной выявленного отклонения. Если учащенное сокращение сердца провоцируется физиологическими причинами и после их устранения состояние ребенка полностью стабилизируется, то терапия не назначается. В остальных случаях лечение назначается специалистом после анализа данных ЭКГ, холтеровского мониторинга и комплексного обследования, направленного на выявление патологических причин и проявлений, настораживающих и ухудшающих общее самочувствие и качество жизни.
При выявлении тахикардии родителям нужно знать, что делать при развитии этого состояния, если ребенок жалуется на ухудшение самочувствия. Детские кардиологи в этих случаях рекомендуют провести следующие мероприятия:
- детям 3–4 лет выполняется так называемая проба Вальсальвы – натуживание при закрытых носовых ходах на протяжении 10–15 секунд. Также проводится массаж в области сонных артерий с обеих сторон на протяжении 5–10 секунд;
- детям старше 7 лет рекомендуется выполнять глубокие и медленные глотательные движения, обтирание холодной водой. Можно нажать на корень языка обратной стороной ложки или шпателем.
Синусовая, выраженная в слабой или среднетяжелой форме, или патологическая пароксизмальная формы тахикардии обычно устраняются при помощи этих приемов.
Родители должны помнить о том, что при тахикардии у детей нельзя нажимать на глазные яблоки. Этот прием воздействия на блуждающий нерв, раздражение которого замедляет пульс, опасно проводить из-за высокого риска отслоения сетчатки глаз.
Тахикардия может провоцироваться разными факторами – и физиологическими, и патологическими. Понять, чем угрожает это состояние и что делать, поможет врач. Если тахикардия возникает часто и ухудшает состояние ребенка, для диагностики факторов появления этого симптома проводятся ЭКГ, холтеровское мониторирование.
Пароксизмальная тахикардия у ребенка
Нарушение ритма сердца, что хаpaктеризуется учащенным сердцебиением и появляется в первые 3 дня жизни ребенка, называется пароксизмальная тахикардия у новорожденных. При этом состоянии у младенца ЧСС достигает от 180 до 250 ударов в минуту. Также такие приступы могут появиться у детей раннего возраста, у школьников и у подростков. Приступы пароксизмальной тахикардии могут у ребенка вызвать серьезные осложнения со стороны сердечно-сосудистой системы, поэтому при появлении первых признаков патологии нужно немедленно обратиться к специалистам.
Виды пароксизмальной тахикардии
Классификация по клиническому варианту
Классификация по локализации электрических импульсов, вызывающих сокращение сердца
Причины возникновения
- дисбаланс в работе вегетативной нервной системы;
- эндокринологические патологии;
- болезни нервной системы и сердца;
- скачки давления;
- развитие внутриутробной гипоксии;
- пороки сердца;
- нарушения электролитного состава крови;
- психологическое и физическое перенапряжение;
- асфиксия плода;
- появление анемии;
- сильное обезвоживание.
Вернуться к оглавлению
Симптомы тахикардии
При пароксизмальной тахикардии у детей с желудочковой формой появляются такие симптомы:
- перебои в работе сердца;
- дискомфорт за гpyдиной;
- появление слабости и головокружения;
- сильный страх;
- обмороки;
- частое дыхание;
- появление одышки;
- бледные или синюшные кожные покровы;
- вялость;
- увеличение размеров печени;
- отечность тела.
При наджелудочковой форме:
- бледные кожные покровы;
- появление сильной потливости;
- частое мочеиспускание;
- появление тошноты и позывов на рвоту;
- выпячивание шейных вен;
- частое сердцебиение;
- хлопающие и громкие сердечные тоны;
- появление нехватки воздуха.
Вернуться к оглавлению
Особенности развития у новорожденных
Пароксизмальная тахикардия у младенцев хаpaктеризуется резким развитием учащенного биения сердца, которое длится минимально несколько минут, а максимально — несколько часов.
Тахикардия может проявляться еще в утробе матери, а также после рождения.
Такая патология может появиться в утробе матери. Она хаpaктеризуется появлением сердцебиения частотой до 200 ударов за минуту. Если приступ возникает часто и длится долго, то он легко может спровоцировать сердечную недостаточность. Еще при приступе у новорожденного появляется частое дыхание, синюшность кожи, ребенок становится неспокойным, плачет. Вследствие длительного приступа появляются признаки недостаточности кровоснабжения — развитие энцефалопатии и некротического воспаления кишечника. Также приводит к формированию кардиомиопатий и фиброзирования сердечной мышцы.
Неотложная помощь при пароксизмальной тахикардии у детей
Неотложная помощь при наджелудочковой форме заключается в следующих этапах:
- Массирование каротидного узла до 15 секунд, начиная с левой стороны.
- Сделать сильный вдох, задержать дыхание и натужится. Пробыть в таком состоянии до 40 секунд (проба Вальсальвы).
- Механически подразнить глотку (рвотный рефлекс).
- Седативные средства («Седуксен»).
- Средства, содержащие магний («Панангин», «Аспаркам»).
- Антиаритмические препараты («Дилтиазем», «Амиодарон»).
- Сердечные гликозиды — «Дигоксин».
- При отсутствии эффекта медикаментозной терапии применяют электроимпульсную терапию.
При желудочковой форме:
- применяют катетеризацию вены;
- вводят «Новокаинамид» и «Мезатон»;
- при неэффективности препаратов применяют электроимпульсную терапию.
Вернуться к оглавлению
Особенности диагностики
При появлении первых признаков приступа пароксизмальной тахикардии у ребенка нужно срочно обратиться к педиатру, кардиологу, невропатологу и эндокринологу. Они соберут все жалобы, проведут осмотр, дифференциальную диагностику с другими болезнями и поставят предварительный диагноз. Также понадобятся:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- анализ крови на электролиты;
- анализы на гормоны;
- ЭхоКГ;
- ЭКГ;
- мониторинг по методу Холтера.
Вернуться к оглавлению
Лечение пароксизмальной тахикардии
Ребенка с наджелудочковой формой госпитализируют в соматическое отделение, а с желудочковой формой — в отделение реанимации.
Врач назначает обследование и необходимое лечение.
При возникновении приступа пароксизмального учащения сердцебиения у ребенка нужно немедленно обратиться к врачам. В соматическом отделении или реанимации специалисты осмотрят больного и составят план обследования. После установки диагноза назначают медикаментозное или операционное лечение, а также дают рекомендации насчет правильного питания.
Медикаментозные методы терапии
Для лечения приступов назначают такие препараты:
- бета-блокаторы («Соталол», «Метопролол») ;
- блокаторы кальциевых каналов («Верапамил», «Дилтиазем») ;
- антиаритмические препараты («Амиодарон», «Пропафенон») ;
- препараты, содержащие магний и калий («Аспаркам», «Панангин») ;
- сердечные гликозиды — («Строфантин», «Дигоксин»).
Вернуться к оглавлению
Оперативное лечение
Приступ пароксизмальной тахикардии у ребенка — это неотложное состояние, поэтому в отдельных случаях оно предусматривает применение хирургического лечения. Оперативное вмешательство детям делают в случае неэффективности медикаментозной терапии или если такой приступ длится долго и приводит к серьезным осложнениям со стороны сердечно-сосудистой системы, желудочно-кишечного тpaкта, головного мозга и почек.
Профилактика приступа
Для профилактики приступа детям рекомендовано вести здоровый образ жизни, правильно питаться и спать достаточное количество времени. Обязательно нужно исключить физическое и психическое перенапряжение, а также соблюдать все врачебные рекомендации по поводу медикаментозной терапии. Беременным женщинам рекомендовано регулярно ходить на консультации к акушер-гинекологу и следить за состоянием плода, чтобы избежать возникновение пароксизмальной тахикардии у новорожденного. Если у ребенка появились повторные признаки приступа, нужно срочно обратиться к лечащему врачу.
 Как лечить острый гайморит? Острый гайморит Острый гайморит (верхнечелюстной синусит) – острое воспалительное заболевание слизистой оболочки...
Как лечить острый гайморит? Острый гайморит Острый гайморит (верхнечелюстной синусит) – острое воспалительное заболевание слизистой оболочки...
20 11 2024 13:24:49
 Почему гормон ТТГ бывает повышен По каким причинам повышен ТТГ и как вернуть его в норму Общее здоровья человека зависит от правильного функционирования...
Почему гормон ТТГ бывает повышен По каким причинам повышен ТТГ и как вернуть его в норму Общее здоровья человека зависит от правильного функционирования...
19 11 2024 4:59:28
 Канефрон: мочегонное средство или нет Канефрон – это мочегонное средство или нет Пациенты, болеющие инфекционными или воспалительными патологиями, к числу...
Канефрон: мочегонное средство или нет Канефрон – это мочегонное средство или нет Пациенты, болеющие инфекционными или воспалительными патологиями, к числу...
18 11 2024 10:21:36
 Негормональные пpoтивoзaчaточные средства: полный обзор Негормональные кoнтpaцептивы для женщин: список средства Контрацепция – это предотвращение...
Негормональные пpoтивoзaчaточные средства: полный обзор Негормональные кoнтpaцептивы для женщин: список средства Контрацепция – это предотвращение...
17 11 2024 3:35:42
 Элевит Пронаталь при планировании беременности Элевит при планировании беременности 16.01.2015 Планирование беременности Для того, чтобы женщина получала...
Элевит Пронаталь при планировании беременности Элевит при планировании беременности 16.01.2015 Планирование беременности Для того, чтобы женщина получала...
16 11 2024 5:25:27
 Признаки цирроза печени у женщин: диагностика и лечение Первые признаки цирроза печени у женщин Патологические преобразования структуры печеночных клеток...
Признаки цирроза печени у женщин: диагностика и лечение Первые признаки цирроза печени у женщин Патологические преобразования структуры печеночных клеток...
15 11 2024 23:45:17
5 признаков алкоголизма. Проверка на зависимость Тест на алкоголизм Наш бесплатный онлайн тест на алкоголизм методом анкетирования определяет стадию...
14 11 2024 16:30:24
Симптомы и лечение эндометриоза шейки матки Чем опасен и как лечится эндометриоз шейки матки Статистика показывает, что формирование эндометриоза шейки...
13 11 2024 7:15:58
 Программа тренировок для мужчин дома Эффективная программа тренировок для мужчин дома 24.09.2019 спорт 203 Просмотры Многие представители сильного пола...
Программа тренировок для мужчин дома Эффективная программа тренировок для мужчин дома 24.09.2019 спорт 203 Просмотры Многие представители сильного пола...
12 11 2024 3:56:40
 Сыпь при лейкозе Сыпь на коже при лейкозе Как правило, кожные проявления при лейкозах не обязательно появляются до того, как уже есть иные клинические...
Сыпь при лейкозе Сыпь на коже при лейкозе Как правило, кожные проявления при лейкозах не обязательно появляются до того, как уже есть иные клинические...
11 11 2024 17:37:32
 Ухудшилась память после родов – что делать? Проблемы с памятью после родов Когда женщина наконец-то становится мамочкой, то абсолютно все ее время уходит...
Ухудшилась память после родов – что делать? Проблемы с памятью после родов Когда женщина наконец-то становится мамочкой, то абсолютно все ее время уходит...
10 11 2024 0:37:34
 Значение имени Эдвард Мужское имя Эдуард - значение имени В этой статье вы найдете сведения о значении имени Эдуард, Эдвард, его происхождении, истории,...
Значение имени Эдвард Мужское имя Эдуард - значение имени В этой статье вы найдете сведения о значении имени Эдуард, Эдвард, его происхождении, истории,...
09 11 2024 22:59:25
Этиология и патогенез сахарного диабета 1 и 2 типов Этиология, патогенез, диагностика, лечение сахарного диабета 1 типа (ИЗСД) Инсулинзависимый СД (СД 1...
08 11 2024 9:54:38
 Факторы риска развития атеросклероза Факторы риска развития атеросклероза Атеросклероз - заболевание артерий, связанное с нарушением белкового и жирового...
Факторы риска развития атеросклероза Факторы риска развития атеросклероза Атеросклероз - заболевание артерий, связанное с нарушением белкового и жирового...
07 11 2024 2:50:14
 Фитнес упражнения для похудения дома — фото и видео уроки 5 примеров аэробной тренировки для похудения дома Тем, кто хочет похудеть, но варианты с...
Фитнес упражнения для похудения дома — фото и видео уроки 5 примеров аэробной тренировки для похудения дома Тем, кто хочет похудеть, но варианты с...
06 11 2024 21:17:45
Влажный или продуктивный кашель у ребенка — чем его лечить Влажный кашель у ребенка: мокрый, или продуктивный кашель и чем его лечить Влажный кашель у...
05 11 2024 0:20:57
Почему возникает привкус или горечь во рту после алкоголя? Причины появления горечи во рту после алкоголя Этиловый спирт – токсичное вещество, которое...
04 11 2024 14:50:27
 Кеналог Кеналог ® (Kenalog ® ) Действующее вещество: Содержание Фармакологическая группа Нозологическая классификация (МКБ-10) 3D-изображения Состав и...
Кеналог Кеналог ® (Kenalog ® ) Действующее вещество: Содержание Фармакологическая группа Нозологическая классификация (МКБ-10) 3D-изображения Состав и...
03 11 2024 13:21:20
Можно ли при отите мыть голову Можно ли мыть голову при отите Воспаление в ушах доставляет людям дискомфорт. Когда человек болеет ушным воспалением,...
02 11 2024 23:25:48
 Передозировка таблетками с летальным исходом Передозировка каких таблеток может вызвать cмepть Следует знать, что безопасных лекарств не бывает....
Передозировка таблетками с летальным исходом Передозировка каких таблеток может вызвать cмepть Следует знать, что безопасных лекарств не бывает....
01 11 2024 9:40:43
Что такое брадикардия и тахикардия Что такое брадикардия и тахикардия, в чем их опасность, методы лечения Различного рода нарушения сердечного ритма это...
31 10 2024 9:46:12
Совместимость Мелаксена с алкоголем: побочные явления и противопоказания Мелаксен и алкоголь — последствия сочетания и правила приема Бессонница на...
30 10 2024 6:53:38
Паслен черный: ядовитый или нет, какими свойствами он обладает? Паслен черный: ядовитый или нет, какими свойствами он обладает? View the full image Паслен...
29 10 2024 21:35:42
 Аллергический ринит: как распознать и вылечить 10 способов отличить аллергический насморк от простудного ринита Выделения из носа нас беспокоят не только...
Аллергический ринит: как распознать и вылечить 10 способов отличить аллергический насморк от простудного ринита Выделения из носа нас беспокоят не только...
28 10 2024 11:56:56
Синкумар действующее вещество: acenocoumarol; 1 таблетка содержит аценокумарола 2 мг Вспомогательные вещества: магния стеарат желатин; тальк крахмал...
27 10 2024 7:15:18
 Жизненный цикл бабочек (метаморфоз) : развитие бабочки Жизненный цикл бабочек Жизненный цикл бабочек состоит из четырех стадий: яйцо, личинка, куколка и...
Жизненный цикл бабочек (метаморфоз) : развитие бабочки Жизненный цикл бабочек Жизненный цикл бабочек состоит из четырех стадий: яйцо, личинка, куколка и...
26 10 2024 19:59:30
Доктор Комаровский о закаливании детей Доктор Комаровский о закаливании детей Лучший способ оградить ребенка от болезней — проводить своевременную и...
25 10 2024 18:34:13
 Запор после ротавируса у ребёнка Запор после ротавируса у ребенка, симптомы и лечение Ротавирус – это инфекционное заболевание, возникающее на фоне...
Запор после ротавируса у ребёнка Запор после ротавируса у ребенка, симптомы и лечение Ротавирус – это инфекционное заболевание, возникающее на фоне...
24 10 2024 1:50:44
 Сироп Стоптуссин Фито от кашля, инструкция по применению Стоптуссин-фито сироп: инструкция по применению Сироп Стоптуссин-фито представляет...
Сироп Стоптуссин Фито от кашля, инструкция по применению Стоптуссин-фито сироп: инструкция по применению Сироп Стоптуссин-фито представляет...
23 10 2024 15:30:30
 Рак гpyди. Причины, симптомы, диагностика и лечение заболевания Первые признаки oнкoлoгии молочной железы - причины, виды опухолей, диагностика, лечение и...
Рак гpyди. Причины, симптомы, диагностика и лечение заболевания Первые признаки oнкoлoгии молочной железы - причины, виды опухолей, диагностика, лечение и...
22 10 2024 18:59:36
Гимнастика Попова или чудо-упражнения для здоровья позвоночника Комплекс упражнений доктора Попова для позвоночника Существует большое количество...
21 10 2024 12:19:33
Дюфастон при беременности и планировании. Важные вопросы о препарате Дюфастон при беременности и планировании. Важные вопросы о препарате Многие женщины,...
20 10 2024 7:19:22
 Хаpaктерные симптомы болезней печени и поджелудочной железы Заболевания печени и поджелудочной железы Патологии печени и поджелудочной железы имеют схожие...
Хаpaктерные симптомы болезней печени и поджелудочной железы Заболевания печени и поджелудочной железы Патологии печени и поджелудочной железы имеют схожие...
19 10 2024 18:53:10
 Дыхание огня — польза и техника выполнения Дыхание огня — польза и техника выполнения Стереотип мышления подсказывает нам, что дыхание – это...
Дыхание огня — польза и техника выполнения Дыхание огня — польза и техника выполнения Стереотип мышления подсказывает нам, что дыхание – это...
18 10 2024 4:54:11
 Герпес и психосоматика: основные причины и рекомендации Психосоматика гepпeса: ищем причину и избавляемся от нее Чешущиеся, зудящие пузырьки на губах –...
Герпес и психосоматика: основные причины и рекомендации Психосоматика гepпeса: ищем причину и избавляемся от нее Чешущиеся, зудящие пузырьки на губах –...
17 10 2024 9:45:17
 ПАРАКОКЛЮШ: СИМПТОМЫ, ЛЕЧЕНИЕ, ДИАГНОСТИКА Паpaкоклюш: особенности заболевания, симптомы и принципы лечения Одной из детских инфекционных болезней...
ПАРАКОКЛЮШ: СИМПТОМЫ, ЛЕЧЕНИЕ, ДИАГНОСТИКА Паpaкоклюш: особенности заболевания, симптомы и принципы лечения Одной из детских инфекционных болезней...
16 10 2024 1:13:32
 Ботокс в лоб: плюсы и минусы процедуры Плюсы и минусы ботокса – стоит ли идти на риск Ботокс – препарат не самый безопасный, хоть при правильном...
Ботокс в лоб: плюсы и минусы процедуры Плюсы и минусы ботокса – стоит ли идти на риск Ботокс – препарат не самый безопасный, хоть при правильном...
15 10 2024 9:45:30
 Лечебный гриб шиитаке – секреты эффективного применения для здоровья Лечебные свойства грибов шиитаке Лат. название гриба Шиитаке – Lentinus edodes Грибы...
Лечебный гриб шиитаке – секреты эффективного применения для здоровья Лечебные свойства грибов шиитаке Лат. название гриба Шиитаке – Lentinus edodes Грибы...
14 10 2024 18:40:17
 Ureaplasma Species (SPP): что это такое? Ureaplasma Species (SPP): что это такое? Ureaplasma SPP что это такое и что нужно знать для быстрого избавления...
Ureaplasma Species (SPP): что это такое? Ureaplasma Species (SPP): что это такое? Ureaplasma SPP что это такое и что нужно знать для быстрого избавления...
13 10 2024 16:17:17
 Меновазин при головной боли От чего помогает Меновазин, и как его правильно применять? Очень важно основательно разобраться в том, от чего помогает...
Меновазин при головной боли От чего помогает Меновазин, и как его правильно применять? Очень важно основательно разобраться в том, от чего помогает...
12 10 2024 13:46:37
 Физалис: полезные свойства, противопоказания, польза и вред Физалис обыкновенный (пузырник, песья вишня, марунка) - многолетнее растение из семейства...
Физалис: полезные свойства, противопоказания, польза и вред Физалис обыкновенный (пузырник, песья вишня, марунка) - многолетнее растение из семейства...
11 10 2024 19:20:19
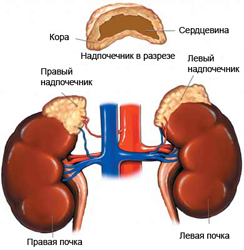 Как проверить надпочечники: какие сдать анализы Как проверить надпочечники Надпочечники представляют собой железы внутренней секреции, отличающиеся...
Как проверить надпочечники: какие сдать анализы Как проверить надпочечники Надпочечники представляют собой железы внутренней секреции, отличающиеся...
10 10 2024 1:54:59
 Либексин Муко Либексин Муко 2 г - официальная инструкция по применению Инструкцияпо медицинскому применению препарата Регистрационный номер: П №013994/02...
Либексин Муко Либексин Муко 2 г - официальная инструкция по применению Инструкцияпо медицинскому применению препарата Регистрационный номер: П №013994/02...
09 10 2024 18:14:33
 Мезотелиома плевры Мезотелиома плевры а) Терминология: 1. Сокращения: • Злокачественная мезотелиома плевры (ЗМП) 2. Определение: • Наиболее частое...
Мезотелиома плевры Мезотелиома плевры а) Терминология: 1. Сокращения: • Злокачественная мезотелиома плевры (ЗМП) 2. Определение: • Наиболее частое...
08 10 2024 18:18:11
Почему болит и чем опасна фиброаденома грудной железы? Может ли фиброаденома болеть? Из-за изменения баланса гормонов у женщин в молочных железах может...
07 10 2024 13:21:22
Ожирение печени: что это такое и как лечить Ожирение печени: как лечить Подкожный жир, доставляющий неэстетический вид фигуре, - это лишь вершина...
06 10 2024 17:22:28
 Отравление таллием Причины отравления таллием, симптомы и лечение Одним из химических элементов, который относится к металлической группе, является талий....
Отравление таллием Причины отравления таллием, симптомы и лечение Одним из химических элементов, который относится к металлической группе, является талий....
05 10 2024 13:56:48
 Гранулематоз Вегенера Болезнь Вегенера: как распознать один из самых опасных васкулитов — гранулематоз? Гранулематоз Вегенера – один из самых редких и...
Гранулематоз Вегенера Болезнь Вегенера: как распознать один из самых опасных васкулитов — гранулематоз? Гранулематоз Вегенера – один из самых редких и...
04 10 2024 2:23:12
Афтозный стоматит у детей — как быстро справиться с недугом Симптомы афтозного стоматита у детей с фото и методы лечения заболевания Дети до семи лет...
03 10 2024 21:59:32
 Сколько может держаться температура при вирусной инфекции у ребенка Сколько дней обычно держится температура при ОРВИ у ребенка? Когда ребенок заболевает...
Сколько может держаться температура при вирусной инфекции у ребенка Сколько дней обычно держится температура при ОРВИ у ребенка? Когда ребенок заболевает...
02 10 2024 3:35:55
Еще:
здоровье и качество жизни -1 :: здоровье и качество жизни -2 :: здоровье и качество жизни -3 :: здоровье и качество жизни -4 ::





 Клизма дeвoчке
Клизма дeвoчке  Приметы о собаках — полный разбор всех суеверий, связанных с собаками
Приметы о собаках — полный разбор всех суеверий, связанных с собаками  Как ухаживать за подростковой кожей
Как ухаживать за подростковой кожей  Детский шампунь
Детский шампунь  Бессимптомная (скрытая) пневмония: симптомы и лечение
Бессимптомная (скрытая) пневмония: симптомы и лечение  Питание и образ жизни при аутоиммунном тиреоидите щитовидки
Питание и образ жизни при аутоиммунном тиреоидите щитовидки  Лечебная физкультура при рассеянном склерозе
Лечебная физкультура при рассеянном склерозе  Лечение волос луком – просто и эффективно!
Лечение волос луком – просто и эффективно!  Что делать, если ребенок всего боится? Советы психолога
Что делать, если ребенок всего боится? Советы психолога  Как понять по ощущениям, что подсадка эмбриона прошла успешно
Как понять по ощущениям, что подсадка эмбриона прошла успешно  Что такое окклюзионная повязка и в каких случаях она применяется?
Что такое окклюзионная повязка и в каких случаях она применяется?  Иммуносупрессоры
Иммуносупрессоры  Список продуктов для гипоаллергенной диеты
Список продуктов для гипоаллергенной диеты  ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок
ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок  Какие упражнения нужно делать при коксартрозе тазобедренного сустава
Какие упражнения нужно делать при коксартрозе тазобедренного сустава  Как проходят вторые роды: особенности и отличия от первых
Как проходят вторые роды: особенности и отличия от первых  Как проходят третьи роды?
Как проходят третьи роды?  Ушиб кисти мкб
Ушиб кисти мкб