Парез возвратного гортанного нерва
Парез возвратного гортанного нерва
Нейропатический парез гортани
Нейропатический парез гортани — это заболевание, проявляющееся в слабости внутренних мышц гортани, что связанно с нарушением иннервации. Как известно, односторонний вид нейропатического пареза гортани обычно сопровождается хриплым голосом, а также нарушением вокальной функции пациента. Если говорить о двустороннем нейропатическом парезе гортани, то данный вид заболевания обычно выражается нарушением процесса дыхания, развитием гипоксии, что может стать даже причиной для появления асфиксии. Все мероприятия, направленные диагностировать данную болезнь, будут включать, в первую очередь, рентгенологическое исследование гортани, органов грудной клетки и пищевода. Также исследование включает КТ гортани, КТ и МРТ головного мозга, обязательное УЗИ щитовидной железы и сердца. Лечение нейропатического пареза гортани — это, в первую очередь, ликвидация фактора, вызвающего поражение нервов, которые иннервировали гортань. Также лечение предполагает применение нейропротекторов, дальнейшее восстановление голосовой функции с помощью фонопедических, а также вокальных занятий.
- Причины нейропатического пареза гортани
- Симптомы нейропатического пареза гортани
- Диагностика нейропатического пареза гортани
- Лечение нейропатического пареза гортани
Обычно иннервация внутренних мышц гортани происходит посредством ветвей блуждающего нерва. Как известно, верхний гортанный нерв иннервирует перстне-щитовидную мышцу, тогда как остальные мышцы гортани иннервируют возвратные нервы. Именно из-за разных повреждений, а также особого патологического состояния блуждающего нерва, происходит развитие периферического нейропатического пареза гортани. В случае поражения ядра блуждающего нерва в корковых центрах или в стволе головного мозга образуется нейропатический центральный парез гортани.
Следует сказать, что нейропатический парез гортани — это часто встречаемый вид парезов гортани. Такой вид связан как с самой патологией гортани, так и с другими заболеваниями нервной системы и происходящими патологическими процессами в грудной полости. Таким образом, обследование и лечение пациентов с данным заболеванием поручают не только отоларингологу, но и неврологу, и специалистам тоpaкальной хирургии.
Причины нейропатического пареза гортани
Периферический вид нейропатического пареза гортани очень часто вызывается патологией левого или правого возвратных нервов. Именно по причине большой длины возвратного нерва, а также из-за входа в гортань со стороны грудной полости и возможного контактирования с различными анатомическими структурами возможны повреждения нерва на самых разных участках. Как правило, левый возвратный нерв, огибая дугу аорты, может сдавливать ее при хаpaктерном аневризме. Обычно правый возвратный нерв может проходить недалеко от верхней части правого легкого. Он же может быть передавлен плевральными спайками в этой области. Главной причиной повреждения возвратного нерва с дальнейшим развитием нейропатического пареза гортани может стать травма гортани. Еще к основным причинам можно отнести: плеврит, опухоль плевры, перикардит, лимфаденит, кисту средостения, увеличение в размерах щитовидной железы (обычно это происходит в случае появившегося диффузного токсического зоба, а также при аутоиммунном тиреоидите и всех возможных йододефицитных болезнях и опухолях). Причиной возникновения и развития нейропатического пареза гортани может также стать paк щитовидной железы, дивертикулы, различные опухоли доброкачественной природы, paк пищевода, увеличение лимфатических узлов и опухоли в них.
Интересно, что периферический нейропатический парез гортани может быть также токсического происхождения. Болезнь может возникать как результат токсического неврита возвратных нервов в случае отравления алкоголем, никотином, свинцом и даже мышьяком. Не исключено и развитие болезни из-за сахарного диабета, дифтерии, тифа (брюшного и сыпного), туберкулеза и интоксикации. Нейропатический парез гортани наблюдается во время повреждения возвратного нерва при разного рода операциях на щитовидной железе. К последним относится: гемитиреоидэктомия, тиреоидэктомия и субтотальная резекция.
Обычно центральный вид нейропатического пареза гортани возникает при повреждении, например, ствола головного мозга, что вызывает бульбарный паралич, а также при опухолях, полиомиелите, сирингомиелии, нейросифилисе, ботулизме. Болезнь может возникнуть и из-за выраженного атеросклероза сосудов головного мозга, при кровоизлиянии в сам ствол головного мозга, что происходит во время геморрагического инсульта.
Интересно, что нейропатический парез гортани, если его природа центрального происхождения, наблюдается по причине патологических процессов, которые могут затронуть важные пути, идущие в кору головного мозга. Обычно корковый нейропатический парез гортани может сопровождать и опухоли головного мозга, может встречаться при ишемическом и геморрагическом инсультах, при тяжелых видах черепно-мозговых травм. Также необходимо отметить, что корковый вид нейропатического пареза гортани в любом случае имеет двусторонний хаpaктер. Это объясняется неполным перекрестом проводящих путей до того места, где начинается вход в ствол головного мозга.
Симптомы нейропатического пареза гортани
Первым симптомом появления и развития нейропатического пареза гортани является хаpaктерное снижение подвижности голосовых связок, которое проявляется в нарушении фонации (или голосообразования) и в нарушении дыхательной функции. Вовлечение внутренних мышц гортани в патологический процесс при нейропатическом парезе гортани происходит последовательно. На первом этапе возникает нарушение функции задней перстне-черпаловидной мышцы, которая, между тем, отвечает за возможность расширять голосовую щель и отводить голосовые складки. После начинает развиваться слабость и происходит паралич аддукторов гортани, которые могут сузить гортань и свести голосовые связки. Последнее имеет свое название — закон Розенбаха и Семона. Данный закон объясняет, почему при нейропатическом парезе гортани голосовая связка, как правило, занимает свое срединное положение. Происходит это по причине сохранившейся работоспособности аддукторов, которые наблюдаются еще в начале заболевания. По прошествии определенного времени происходит нарастание слабости аддукторов, из-за чего голосовая связка может перейти в промежуточное положение.
Следует сказать, что нейропатический парез гортани обычно в начале своего проявления хаpaктеризуется сохранением нормальной фонации, благодаря примыканию здоровой голосовой связки к связке пораженной стороны, которая занимает серединное положение. На первых этапах дыхание остается в норме. Затрудненное дыхание может проявляться только при сильных физических нагрузках. В дальнейшем развитие данного заболевания сопровождается вовлечением всякого рода аддукторов гортани, а также голосовой связки, которая занимает промежуточное положение. По причине последнего наблюдается окончательное смыкание голосовой щели во время фонации. Это приводит к охриплости голоса, что является уже хаpaктерным симптомом при нейропатическом парезе гортани. Спустя пару месяцев у больного начинает развиваться гипераддукция голосовых связок, но уже на здоровой стороне, из-за чего она более плотно прилегает к паретичной связке. Как результат, мы наблюдаем восстановление обычного голоса, но при этом нарушение вокальных функций у больного пациента всё равно сохраняется.
Если говорить о двустороннем парезе гортани, то на начальном периоде он сопровождается хаpaктерными нарушениями дыхательной системы, которые могут привести вплоть до асфиксии. Последнее связано с месторасположением голосовых связок, которые имеют срединное положение и могут быть полностью сомкнуты, тем самым препятствуя прохождению воздуха по дыхательным путям. Что касается клинических проявлений двустороннего нейропатического пареза гортани, то, в первую очередь, следует сказать о наличии шумного дыхания с возможным втяжением надключичных ямок, а также надчревья и даже межреберных промежутков как на вдохе, так и на выдохе. Пациент, страдающий двусторонним нейропатическим парезом гортани, вынужден находиться в положении сидя, опираясь при этом на диван или стул. Выражение лица при нейропатическом парезе гортани отражает, как правило, испуг, а его кожные покровы имеют вид цианотичной окраски. При каких-либо физических нагрузках, даже незначительных, наблюдается ухудшение состояния человека. Спустя два-три дня с момента клинических проявлений данного заболевания голосовые связки становятся в промежуточное положение, из-за чего между ними образуется щель. Со временем дыхательная функция улучшается, но при выполнении любой физической нагрузки, происходит проявление симптомов, хаpaктерных для гипоксии.
Диагностика нейропатического пареза гортани
Главной целью диагностики нейропатического пареза гортани является, в первую очередь, выявление причины данного пареза. Пациента с подозрением на нейропатический парез гортани направляют на прием к нейрохирургу, отоларингологу, тоpaкальному хирургу, неврологу и эндокринологу. Обследование пациента включает большой список необходимых исследований: рентген гортани, КТ гортани, исследования голосовых функций (например, стробоскопия, фонетография, электроглоттография и другие), а также элеткромиографию гортанных мышц. Обязательно проводят исследования на определение состояния щитовидной железы. Для этого щитовидную железу исследуют при помощи УЗИ. В случае подозрения на поражение возвратного нерва при различных патологических процессах назначают также рентген органов грудной клетки, УЗИ сердца, рентген пищевода и прочее.
Лечение нейропатического пареза гортани
В первую очередь, лечение нейропатического пареза гортани состоит в устранении причины заболевания, то есть в лечении инфекционных болезней, перикардита, тиреоидита, плеврита, в лечении последствий инсульта. Также лечение заключается в удалении возможных опухолей и дивертикулов в пищеводе, а также опухолей средостения. При необходимости врачи проводят еще и резекцию щитовидной железы.
С целью быстрого восстановления функции поврежденного нерва врачи назначают пациенту применение нейропротекторов, применение витаминов группы B и в отдельных случаях — рефлексотерапию.
Тактика обследования и лечения больных с парезом или параличом гортани различной этиологии
Для цитирования: Кирасирова Е.А., Лафуткина Н.В., Мамедов Р.Ф., Гогорева Н.Р., Екатеринчев В.А., Резаков Р.А. Тактика обследования и лечения больных с парезом или параличом гортани различной этиологии // РМЖ. 2013. №11. С. 564
В настоящее время паралич гортани (ПГ) занимает 2–е место по частоте в структуре хронических заболеваний голосового аппарата (29,9%) [1]. ПГ – состояние, являющееся одной из причин стеноза верхних дыхательных путей, хаpaктеризуется односторонним или двусторонним расстройством двигательной функции гортани в виде нарушения или полного отсутствия произвольных движений голосовых складок вследствие нарушения иннервации соответствующих мышц, анкилоза перстнечерпаловидных суставов, воспалительного процесса [1, 2, 4]. В зависимости от уровня повреждения ПГ делятся на центральные и периферические, односторонние и двусторонние.
Читать еще: Что такое риноскопия? Этиология и патогенез. Причинами ПГ могут быть инсульт, черепно-мозговая травма, травмы шеи и позвоночника, хирургическое вмешательство на шее, органах грудной клетки, черепе, дивертикул трахеи и пищевода, увеличение размеров сердца и дуги аорты (тетрада Фалло, митральный порок, аневризма аорты, гипертрофия желудочков, дилатация легочной артерии) [3–5]. Нарушение иннервации гортани может развиться за счет сдавления возвратного нерва или вовлечения его в патологический процесс гематомой, воспалительным инфильтратом, опухолевым или метастатическим процессом. Неврит возвратного нерва воспалительного, токсического и метаболического генеза (вирусная этиология, отравление барбитуратами, органофосфатами и алкалоидами, гипокальциемия, гипокалиемия, диабет и тиреотоксикоз) также могут быть причинами ПГ.
Наиболее часто повреждения возвратного нерва развиваются при операциях по поводу заболеваний щитовидной железы. Отмечено, что при первичном вмешательстве частота осложнений составляет 3%, при повторном – 9% [1]. Рядом авторов осложнения в виде пареза или паралича возвратного нерва после оперативного вмешательства на щитовидной железе и сосудистом пучке шеи обозначаются общим термином «краш-повреждения» без уточнения хаpaктера травмы. Отмечено, что нарушение иннервации гортани развивается вследствие воздействия на возвратный нерв инструментарием во время операции, при гемостазе (давление салфеткой), травме шовным материалом, гематомой, раневым экссудатом, токсическим воздействием анестетиков, дезинфицирующих растворов [6, 7].
Диагностика. Диагностика ПГ основывается на данных ларингоскопической картины, анамнеза. Для ПГ хаpaктерным является озвученный вдох – инспираторный стридор. При ларингоскопии голосовые складки находятся в срединном или парамедианном положении. Для паралича центрального генеза, кроме этого, хаpaктерны нарушение подвижности языка, мягкого неба и изменение артикуляции речи.
Обследование пациента с подозрением на парез или ПГ предполагает следующий алгоритм: микроларингоскопия, компьютерная томография (КТ) или рентгенотомография гортани и трахеи в прямой и боковой проекциях, рентгенография органов грудной клетки. Обязательно выполнение клинического и биохимического анализов крови. При декомпенсации дыхания сначала проводятся неотложные мероприятия по нормализации дыхания в необходимом объеме, а затем обследование.
Дифференциальная диагностика ПГ проводится с другими заболеваниями, являющимися причиной дыхательной недостаточности: ларингоспазмом, инфарктом миокарда, тромбоэмболией легочной артерии, стволовым инсультом. В тех случаях, когда состояние пациента не требует срочной операции, пациентам с ПГ проводятся общеклиническое обследование, КТ органов шеи и грудной клетки, эндоскопическое исследование гортани, трахеи, пищевода, легких, УЗИ шеи и щитовидной железы, томографическое исследование головного мозга. Для установления этиологии ПГ при его неясном генезе показаны консультации эндокринолога, невролога, пульмонолога, тоpaкального хирурга.
Клиника. Для адекватной оценки тяжести состояния, правильного выбора метода лечения и точного прогнозирования течения заболевания большое значение имеет оценка жалоб больного и анамнеза заболевания. Степень стенозирования просвета гортани и, соответственно, тяжести состояния больного определяется при общем осмотре и проведении общеклинического обследования.
При ПГ страдают все 3 функции гортани: дыхательная, защитная и голосовая. Голос при двустороннем ПГ может быть звучным, иногда отмечается придыхательная охриплость. Звучный голос в сочетании с инспираторным стридором, отсутствие клиники острого воспаления (нормальная температура, отсутствие болевого синдрома), а также анамнестические данные (выполненная операция на шее, щитовидной железе, грудной клетке, полости черепа и др.) должны наводить врача на мысль о возможном стенозе дыхательных путей, который вызван ПГ.
Нарушение функции дыхания развивается при одностороннем и двухстороннем ПГ в тех случаях, когда размер голосовой щели не соответствует антропометрическим особенностям человека, при повышенной массе тела, небольших размерах гортани, значительных физических нагрузках, сопутствующей патологии (при остром и хроническом ларингите), острых респираторных заболеваниях, заболевании легких, других факторах, вызывающих дыхательную недостаточность смешанного генеза.
Выраженность клиники стеноза дыхательных путей зависит от размера голосовой щели. На состояние пациента оказывает влияние и сопутствующая соматическая патология: сердечно-сосудистая и легочная, обменные нарушения (гипотиреоз, гипопаратиреоз и т.д.), деформация шейного и грудного отделов позвоночника. При стенозе гортани и компенсации дыхания отмечаются укорочение паузы между вдохом и выдохом, удлинение вдоха (инспираторная одышка), уменьшение числа дыхательных движений в 1 мин. и искажение нормального соотношения числа дыхательных движений и пульсовых ударов, когда вместо нормального соотношения 1:4 появляется соотношение 1:6, 1:7 и 1:8. При этом дыхание становится шумным, возникает изменение частоты, напряжения и ритма пульса.
При декомпенсации дыхания общее состояние пациента тяжелое, хаpaктеризуется слабостью, апатией или крайним беспокойством. Отмечаются цианоз пальцев рук и лица, одышка в покое и при небольшой физической нагрузке, шумное дыхание, озвученный вдох (инспираторная одышка), учащение дыхания, вовлечение в дыхание вспомогательных мышц, тахикардия, повышение АД.
При остром стенозе гортани клиническая картина заболевания более выраженная, чем при хроническом, даже при относительно широкой голосовой щели. Клиническая картина хронического стеноза может быть «смазана» вследствие адаптации организма к гипоксии за счет компенсаторно-приспособительных реакций.
Лечение. Двусторонний парез гортани, развившийся в раннем послеоперационном периоде в результате повреждения возвратного нерва, при отсутствии симптомов острой дыхательной недостаточности в течение 10–14 дней лечится консервативно.
Терапия включает назначение антибактериальных препаратов широкого спектра действия, гормонотерапию. При наличии гематомы назначают средства, влияющие на свертываемость крови, витаминотерапию, сеансы гипербарической оксигенации, стимулирующую терапию, препараты, улучшающие реологические свойства крови, сосудистую терапию. При положительной динамике проводится курс фонопедических упражнений. До компенсации симптомов дыхательной недостаточности больной должен находиться под наблюдением оториноларинголога.
Схема лечения больных с двусторонним ПГ после струмэктомии в острой фазе (1–4 нед.):
– антибиотики широкого спектра действия внутримышечно или внутривенно – 7–9 дней;
– гормоны внутривенно (дексаметазон, преднизолон) ;
– этамзилат 2,0 внутримышечно – 1–3 сут. после операции;
– ГБО – 8–10 сеансов с 1-х сут.;
– кокарбоксилаза 100 мг внутривенно 2 р./сут.;
– ангиопротекторы (пентоксифиллин) внутривенно;
– пентоксифиллин 5,0 внутривенно капельно с 6–8 сут. после операции;
– поливитамины 2,0 через 2 сут. № 5 внутривенно;
– препараты с комбинированным метаболическим действием – актовегин, винпоцетин внутривенно № 10;
– физиолечение (фонофорез лекарственных веществ, магнитолазер) ;
– нейропротекторы – неостигмина метилсульфат подкожно.
По истечении 1 мес. после операции и при наличии двустороннего пареза гортани можно говорить о ПГ. Тактика лечения определяется индивидуально в зависимости от следующих факторов: выраженности симптомов дыхательной недостаточности, размеров голосовой щели, основного заболевания, сопутствующей патологии. При благоприятном стечении обстоятельств возможно одномоментное проведение трахеостомии и ларингопластики в необходимом объеме. Для восстановления дыхания срочную трахеостомию проводят под местной анестезией или под наркозом. Операция под наркозом возможна при фиброоптической интубации трахеи без применения миорелаксантов. Большинство больных с двусторонним ПГ нуждаются в хирургическом лечении. Показаниями к реконструктивной операции служат нарушение подвижности голосовых складок и невозможность адекватного дыхания через естественные пути, неэффективность консервативного лечения. Противопоказаниями для пластической операции являются пожилой возраст, тяжелая сопутствующая патология, злокачественные заболевания щитовидной железы.
Вопрос о хаpaктере паллиативного лечения решается индивидуально на основании объективных данных и данных ларингоскопической картины (рис. 1).
Функциональная хирургия двустороннего ПГ имеет ряд особенностей:
1. Необходимо тщательное дооперационное обследование для уточнения степени повреждения и факторов, осложняющих операцию.
2. Хирургический подход должен быть тщательно спланирован. Необходим выбор единственного способа вмешательства из всех альтернативных. Первичная операция должна быть успешна на 99,9%, т.к. исчерпывается запас здоровой ткани.
3. Пластика голосового отдела на стороне операции ауто- или аллотканями значительно улучшает функциональный результат операции (рис. 2).
Реабилитация пациентов с двухсторонним парезом или ПГ позволяет добиться полного восстановления дыхательной функции и частичного – голосовой. Срок реабилитации пациентов при одномоментной трахеостомии и ларингопластике составляет 3–4 мес.
Парез возвратного гортанного нерва
Код по МКБ-10: G52.2
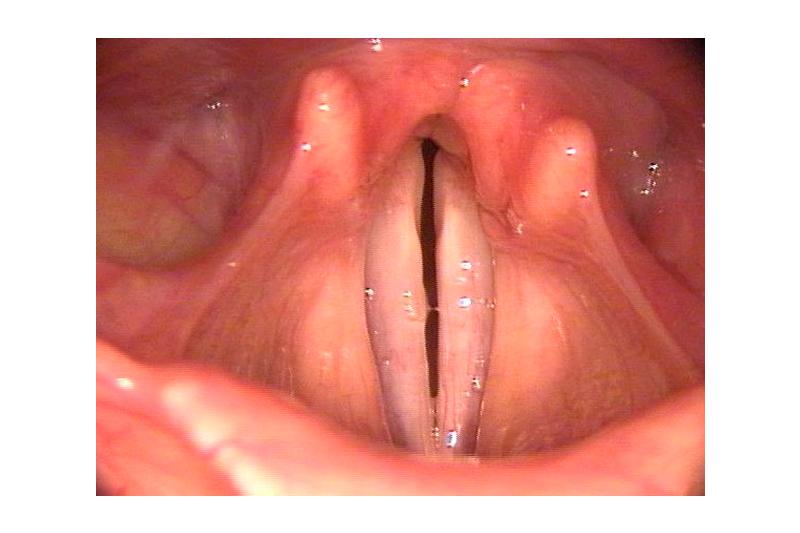
На стороне поражения нерва все внутренние (собственные) мышцы гортани оказываются парализованными. Если наружная перстнещитовидная мышца, иннервируемая наружной ветвью верхнего гортанного нерва, сохраняет активность, она растягивает парализованные голосовые складки и отводит в парамедианное положение.
При неполном параличе приводящих мышц парез единственной отводящей мышцы голосовых складок (задней перстнечерпаловидной мышцы) превалирует в картине поражения. Эта одно- или двусторонняя форма пареза известна как парез задней мышцы (posticus paresis). При наблюдении больных с параличом голосовых складок желательно использовать также метод стробоскопии. Если в процессе наблюдения появляются колебания слизистой оболочки, то это говорит о начавшемся восстановлении функции пораженного нерва, которое является благоприятным прогностическим признаком.
Односторонний парез возвратного нерва
а) Симптомы и клиника. Поражение возвратного нерва часто диагностируется случайно и проявляется в острой фазе умеренной или тяжелой дисфонией. Позднее голос частично восстанавливается. Серьезные признаки обструкции дыхательных путей обычно отсутствуют, появляясь лишь при тяжелой физической нагрузке. Пациенты не могут брать высоких нот или повысить голос.
б) Диагностика. При ларингоскопии выявляют неподвижную голосовую складку, находящуюся в парамедианном или латеральном положении на одной стороне. Для установления причины поражения необходимо полное ларингоскопическое, фониатрическое, неврологическое и рентгенологическое исследование.
Читать еще: Полная инструкция капель в нос Деринатв) Лечение. Если лечение заболевания, которое явилось причиной паралича голосовой складки, не приводит к восстановлению ее функции, проводят голосовую терапию, с тем чтобы восстановить полноценное смыкание голосовых складок за счет активации сохранившихся нервно-мышечных единиц на стороне поражения и стимуляции подвижной голосовой складки на противоположной стороне.
Иннервация гортани:
1 — блуждающий нерв; 2 — верхний гортанный нерв;
3 — внутренняя ветвь верхнего гортанного нерва; 3а — верхняя ветвь внутренней ветви верхнего гортанного нерва; 3б — средняя ветвь внутренней ветви верхнего гортанного нерва; 3в — нижняя ветвь внутренней ветви верхнего гортанного нерва;
4 — наружная ветвь верхнего гортанного нерва; 5-желудочковая ветвь наружной ветви верхнего гортанного нерва; 6 — задняя ветвь возвратного гортанного нерва;
7 — передняя ветвь возвратного гортанного нерва; 8 — ветви к задней перстнечерпаловидной мышце;
9 -анастомотическая петля Галена к нижней ветви внутренней ветви верхнего гортанного нерва и к ветвям, иннервирующим межчерпаловидную мышцу; 10 — возвратный гортанный нерв.
Двусторонний пареза возвратного нерва
а) Симптомы и клиника:
• Диспноэ и угроза асфиксии из-за сужения голосовой щели. При физической активности, во время сна или разговора появляется инспираторный стридор.
• Вначале появляется дисфония, которая имеет различную продолжительность — от 4 до 8 нед. в зависимости от причины поражения возвратных нервов. В дальнейшем голос становится слабым и хриплым. Речь прерывается длительными инспираторными фазами.
• Хаpaктерным симптомом является также слабое покашливание.
б) Причины и механизмы развития представлены в таблице ниже.
в) Диагностика. Диагноз основывается на результатах ларингоскопии. При двустороннем поражении возвратного гортанного нерва голосовые складки располагаются в парамедианном положении.
г) Лечение двустороннего паралича возвратных нервов:
• Восстановление нормальной проходимости дыхательных путей имеет первостепенное значение. К трахеотомии и введению канюли с разговорным клапаном прибегают лишь при тяжелом диспноэ, т.е. когда максимальный выдыхаемый поток воздуха достигает уровня ниже 40% от нормального для данного пациента. Многим больным удается избежать трахеотомии благодаря воздержанию от физической нагрузки, в покое они обычно справляются с диспноэ.
• Если спонтанная ремиссия не наступает, показано хирургическое расширение надгортанника. Его можно выполнить через 10-12 мес. после появления картины пареза. К операции прибегают у тех больных, у которых имеется постоянное диспноэ и ограничена физическая активность или если после наложенной трахеостомы пациент хочет избавиться от разговорного клапана. Хирургическую коррекцию рекомендуют выполнять путем частичной аритеноидэктомии и задней хордэктомии.
Принципы резекции черпаловидного хряща (частичная аритеноидэктомия) и задней хордэктомии с наложением швов со стороны просвета гортани:
а, б Часть голосового отростка, выступающая в просвет гортани, резецирована с помощью лазера, а разрез эластического конуса продолжен в латеральном направлении до перстневидного хряща.
в Заднюю часть голосовой складки рассекают треугольным разрезом и резецируют подлежащую голосовую мышцу.
г, д Лоскут, выкроенный на задней части голосовой складки основанием вниз, подшит латерально к складке преддверия (желудочковая складка), и тем самым созданы оптимальные условия для заживления (д),
т.е. без отложения фибрина и образования грануляций. Передняя часть голосовой складки еще может смыкаться с контралатеральной голосовой складкой и участвовать в фонации.
Принципы операции. Операцию выполняют эндоскопически с помощью СO2-лазера. Часть голосового отростка менее подвижного черпаловидного хряща, вызывающую обструкцию просвета расположенного ниже перстневидного кольца, резецируют (частичная аритеноидэктомия) и рассекают эластический конус на всем протяжении до перстневидного хряща. Рассекают заднюю часть голосовой складки и резецируют часть голосовой мышцы (задняя хордэктомия).
Нижнюю часть подскладочной слизистой оболочки подшивают латерально ко дну желудочка гортани (морганиев желудочек) и складке преддверия. Формирование зияющего промежутка в заднем отделе голосовой щели и сохранение передней части голосовой складки позволяет сохранить контакт голосовых складок и возможность фонации.
P.S. Чем шире зияние промежутка в заднем отделе голосовой щели после операции, тем хуже восстанавливается фонация.
Наряду с хирургическим вмешательством проводится коррекция дефекта речи путем восстановления голоса на уровне голосовой щели или складок преддверия.
Парез возвратного гортанного нерва
Основной функцией возвратного нерва является иннервация мышц гортани и голосовых связок, обеспечение их двигательной активности и чувствительности слизистых оболочек. Повреждение нервных окончаний вызывает нарушение работы речевого аппарата, органов дыхательной системы.
Причины и клинические проявления дисфункции ВГН
Чаще всего повреждение возвратного нерва (нейропатический парез гортани) диагностируется с левой стороны после перенесенных хирургических манипуляций на щитовидной железе, органах дыхательной системы, магистральных сосудах, при вирусных, инфекционных заболеваниях, аневризме сосудов и oнкoлoгических опухолях горла, легких. Причинами также могут быть механические травмы, лимфаденит, диффузный зоб, токсический неврит, дифтерия, туберкулез и сахарный диабет. Левосторонне поражение объясняется анатомическими особенностями расположения нервных окончаний, которые травмируются в ходе хирургического вмешательства. Встречается врожденный паралич голосовых связок у детей.
При неврите возвратного нерва происходит воспаление нервных окончаний на фоне перенесенных вирусных или инфекционных заболеваний. Причиной может быть химическое отравление, сахарный диабет, дефицит калия и кальция в организме, тиреотоксикоз.
Центральный парез возвратного гортанного нерва возникает при поражении стволовых клеток головного мозга, вызванном paковыми опухолями, атеросклеротическим поражением сосудов, ботулизмом, нейросифилисом, полиомиелитом, кровоизлиянием, инсультом, тяжелой травмой черепа. При корковом нейропатическом парезе наблюдается двустороннее поражение возвратного нерва.
Во время проведения хирургической операции в области гортани возвратный гортанный нерв может быть поврежден каким-либо инструментом, чрезмерным давлением салфеткой, сдавливанием шовного материала, образовавшейся гематомой, экссудатом. Может возникать реакция на дезинфицирующие растворы или анестетики.
К основным симптомам повреждения возвратного нерва относится:
- трудности во время произношения звуков: осиплость голоса, понижение тембра;
- дисфагия – затруднения при проглатывании пищи;
- свистящее, шумное вдыхание воздуха;
- потеря голоса;
- удушье при двустороннем поражении нервов;
- одышка;
- нарушение подвижности языка, чувствительности мягкого неба;
- онемение надгортанника, пища попадает в гортань;
- тахикардия, повышение артериального давления;
- при двустороннем парезе шумное дыхание;
- кашель с забрасыванием желудочного сока в гортань;
- дыхательные расстройства.
Если возвратный нерв не был рассечен во время проведения операции, то речь восстанавливается через 2 недели. При частичном пересечении восстановительный период может занимать до 6 месяцев. Симптом онемения надгортанника проходит в течение 3 дней.
Оперативное вмешательство на обеих долях щитовидной железы может привести к двустороннему парезу возвратного нерва. При этом происходит паралич голосовых связок, человек не может самостоятельно дышать. В таких случаях требуется наложение трахеостомы – это искусственное отверстие на шее.
При двустороннем парезе возвратного нерва больном постоянно находится в сидячем положении, кожные покровы бледные, синюшные, пальцы рук и ног холодные, человек испытывает чувство стpaxa. Любая физическая активность приводит к ухудшению состояния. Спустя 2–3 дня голосовые связки занимают промежуточное положение, образуя щель, нормализуется дыхание, но во время любого движения возвращаются симптомы гипоксии.
Кашель, постоянное травмирование слизистых оболочек гортани приводит к развитию воспалительных заболеваний: ларингита, трахеита, аспирационной пневмонии.
Методы диагностики
Определить поврежден ли возвратный гортанный нерв можно после проведения консультации врача-отоларинголога, невропатолога, нейрохирурга, пульмонолога, тоpaкального хирурга и эндокринолога. Диагностические обследования при парезе гортани:
- Осмотр гортани пациента и сбор анамнеза.
- Компьютерная томография.
- Рентген гортани в прямой и боковой проекции.
- При проведении ларингоскопии голосовые связки находятся в срединном положении. Во время дыхания разговора голосовая щель не увеличивается.
- Фонетография.
- Электромиография мышц гортани.
- Биохимическое исследование крови.
Дополнительно может понадобиться проведение КТ, УЗИ и рентгенографии органов дыхательной системы, сердца, щитовидной железы, пищевода, головного мозга.
Важно дифференцировать парез гортанного возвратного нерва от других заболеваний, вызывающих нарушение дыхания:
- ларингоспазм;
- закупорка сосудов;
- инсульт;
- множественная системная атрофия;
- приступ бронхиальной астмы;
- инфаркт миокарда.
При двустороннем парезе, тяжелом состоянии больного, приступах удушьях, сначала оказывают неотложную помощь, а затем проводят диагностику и подбирают необходимые методы терапии.
Классификация симптомов ВГН
По результатам диагностических мероприятий, осмотра пациента все симптомы повреждения возвратного нерва можно разделить:
- Односторонний паралич левого возвратного нерва гортани проявляется выраженной осиплостью голоса, сухим кашлем, одышкой при разговоре и после физической нагрузки, больной не может долго разговаривать, поперхается во время еды, ощущает присутствие инородного предмета во рту.
- Двусторонний парез хаpaктеризуется затруднением дыхания, приступами гипоксии.
- Состояние, имитирующее парез, развивается на фоне одностороннего повреждения возвратного нерва. При этом наблюдается рефлекторный спазм голосовой складки на противоположной стороне. Больному трудно дышать, он не может откашляться, давиться пищей во время еды.
Рефлекторный спазм может развиваться при дефиците кальция в крови, такое состояние часто встречается у людей, страдающих заболеваниями щитовидной железы.
Методы лечения
Парез гортанного возвратного нерва не является отдельным заболеванием, поэтому лечение начинают с устранения причин, вызвавших патологию. При разрастании paковых опухолей требуется хирургическое удаление новообразования. Увеличенная щитовидная железа подлежит резекции.
Неотложная помощь требуется при двустороннем парезе, иначе может произойти асфиксия. В таких случаях больному проводят трахеостомию. Операцию делают под местным или общим наркозом. В трахею вводят специальную канюлю и трубку, которая фиксируется с помощью крючка Шассиньяка.
Медикаментозная терапия включает прием антибиотиков, гормональных препаратов, нейропротекторов, витаминов группы В. При наличии обширной гематомы назначают средства, ускоряющие рассасывание кровоподтека.
Читать еще: Хламидиоз у детейРефлексотерапия проводится путем воздействия на чувствительные точки, расположенные на поверхности кожи. Лечение восстанавливает работу нервной системы, ускоряет регенерацию поврежденных тканей. Голосовую и вокальную функцию помогают нормализовать специальные занятия с врачом-фониатором.
При длительном нарушении голосовых функций происходит атрофия и нарушение функционирования мышц гортани, образуется фиброз перстнечерпаловидного сустава. Это препятствует восстановлению речи.
Хирургическая ларингопластика
При неэффективности консервативной терапии, двустороннем парезе возвратного нерва показана реконструктивная операция для восстановления дыхательной функции. Хирургическое вмешательство противопоказано в пожилом возрасте, при злокачественных опухолях щитовидной железы, наличии тяжелых системных заболеваний.
Пациента тщательно обследуют и выбирают оптимальную тактику лечения. Существует два способа проведения операции: чрезкожнаый и через ротовую полость. Объем голосовых связок увеличивают за счет введения коллагена или тефлона. Терапия проходит под контролем ларингоскопии, врач может следить за ходом процедуры на мониторе компьютера. Ларингопластика голосового отдела позволяет частично или полностью нормализовать речь, дыхание, увеличить просвет голосовых связок.
Гортанный нерв отвечает за двигательную функцию гортани, голосовых складок. Его повреждение приводит к нарушению речи, вызывает трудности во время дыхания и проглатывания пищи. Двусторонний парез может стать причиной удушения и летального исхода, поэтому заболевание требует срочного лечения. Прогноз терапии благоприятный.
Возвратный гортанный нерв, симптомы повреждения и пареза
Главной функцией возвратного гортанного нерва служит процесс иннервации гортанных мышц, а также голосовых связок наряду с обеспечением их двигательной активности, а кроме того, чувствительности слизистой оболочки. Повреждение нервных окончаний способно вызывать нарушение работы речевого аппарата в целом. Также из-за такого повреждения могут пострадать органы дыхательной системы.
Дисфункция гортанного нерва: клинические проявления и причины заболевания
Зачастую повреждение возвратного гортанного нерва, которое в медицине именуется нейропатическим парезом гортани, диагностируют с левой стороны в результате следующих факторов:
- Перенесенная хирургическая манипуляция на щитовидной железе.
- Перенесенная хирургическая манипуляция на органах дыхательной системы.
- Перенесенная хирургическая манипуляция в районе магистральных сосудов.
- Вирусные и инфекционные заболевания.
- Аневризм сосудов.
- Наличие oнкoлoгических опухолей горла или легких.
Другими причинами пареза возвратного гортанного нерва могут выступать также различные механические травмы наряду с лимфаденитом, диффузным зобом, токсическим невритом, дифтерией, туберкулезом и сахарным диабетом. Левостороннее поражение, как правило, объясняют анатомическими особенностями положения нервных окончаний, которые могут травмироваться по причине хирургического вмешательства. Врожденный паралич связок можно встретить у детей.
Воспаление нервных окончаний
На фоне патологии возвратного гортанного нерва воспаляются нервные окончания, что происходит в результате тех или иных перенесенных вирусных и инфекционных заболеваний. Причиной может послужить химическое отравление наряду с сахарным диабетом, тиреотоксикозом и дефицитом калия либо кальция в организме.
Центральный парез может также возникать на фоне поражения стволовых клеток мозга, которое вызывается paковыми опухолями. Еще одной причиной может послужить атеросклеротическое поражение сосудов, а кроме того, ботулизм, нейросифилис, полиомиелит, кровоизлияние, инсульт и тяжелые травмы черепа. При наличии коркового нейропатического пареза наблюдают двустороннее поражение нерва.
В рамках проведения хирургических операций в районе гортани левый возвратный гортанный нерв можно нечаянно повредить каким-нибудь инструментом. Чрезмерное давление салфеткой во время операций, сдавливание шовного материала, образовавшиеся гематомы также могут повредить гортанный нерв. Помимо всего прочего может возникать ответная реакция на анестетики или дезинфицирующие растворы.
Симптомы повреждения данного нерва
К основным симптомам, возникающим в результате повреждения возвратного гортанного нерва, относятся следующие проявления:
- Трудности при попытке произношения звуков, что проявляется в осиплости голоса и понижении его тембра.
- Развитие дисфагии, при которой проглатывание пищи становится затруднительным.
- Свистящие, а кроме того, шумные вдохи воздуха.
- Полная потеря голоса.
- Удушье на фоне двустороннего поражения нервов.
- Наличие одышки.
- Нарушение общей подвижности языка.
- Потеря чувствительности мягкого неба.
- Ощущение онемения надгортанника. При этом пища может попадать в гортань.
- Развитие тахикардии и повышенное артериальное давление.
- При развитии двустороннего пареза может наблюдаться шумное дыхание.
- Наличие кашля с забрасыванием желудочного сока в район гортани.
- Дыхательное расстройство.
Особенности состояния пациентов на фоне повреждения возвратного гортанного нерва
В том случае, если возвратный нерв не рассекли во время операции, то речь сможет восстановиться через две недели. На фоне частичного пересечения правого возвратного гортанного нерва восстановительный период занимает, как правило, до полугода. Симптоматика онемения надгортанника исчезает в течение трех дней.
Оперативное вмешательство на обе доли щитовидной железы способно приводить к двустороннему парезу нерва. При этом может сформироваться паралич голосовых связок, в результате чего человек не сможет самостоятельно дышать. В подобных ситуациях может понадобиться наложение трахеостомы – искусственного отверстия на шею.
На фоне двустороннего пареза возвратного нерва больной постоянно пребывает в сидячем положении, а кожные покровы имеют бледную окраску, а пальцы рук и ног при этом холодные, помимо этого, человек может испытывать чувство стpaxa. Попытка выполнения любой физической активности приводит лишь к ухудшению состояния. Спустя три дня голосовые связки могут занять промежуточное положение и образовать небольшую щель, далее нормализуется дыхание. Но тем не менее, во время любых движений возвращается симптоматика гипоксии.
Кашель наряду с постоянным повреждением слизистых оболочек гортани может приводить к развитию таких воспалительных заболеваний, как ларингит, трахеит и аспирационная пневмония.
Методы диагностирования заболевания
Анатомия возвратного гортанного нерва уникальна. Точно установить повреждение удастся лишь после консультации у врача-отоларинголога. Кроме того, понадобится осмотр у таких специалистов, как невропатолог, нейрохирург, пульмонолог, тоpaкальный хирург и эндокринолог. Диагностические обследования на фоне пареза гортани выполняются следующие:
- Проведение осмотра гортани пациента, а также сбор анамнеза.
- Выполнение компьютерной томографии.
- Проведение рентгена гортани в прямой и в боковой проекции.
- В рамках проведения ларингоскопии голосовые связки пребывают в срединном положении. Во время разговора увеличение голосовой щели не происходит.
- Проведение фонетографии.
- Выполнение электромиографии мышц гортани.
- Проведение биохимического исследования крови.
В рамках дополнительных приемов по диагностике может понадобиться выполнение компьютерной томографии и УЗИ. Не лишним для пациента будет пройти рентгенографию головного мозга, органов дыхательной системы, щитовидной железы, сердца и пищевода.
Дифференциация пареза от прочих заболеваний
Крайне важно суметь дифференцировать парез гортанного нерва от прочих болезней, которые также вызывают нарушение дыхания. К ним относятся:
- Ларингоспазмы.
- Закупоривание сосудов.
- Появление инсульта.
- Развитие множественной системной атрофии.
- Приступы бронхиальной астмы.
- Развитие инфаркта миокарда.
На фоне двустороннего пареза, а также при тяжелых состояниях у пациентов и приступах удушья, прежде всего, оказывается неотложная помощь, после чего проводится диагностика и подбирается необходимая методика терапии.
Классификация симптомов при данном недуге
На основе результатов диагностических мероприятий, а кроме того, осмотра пациентов всю симптоматику повреждения возвратного нерва делят на следующие состояния:
- Развитие одностороннего паралича левого возвратного нерва проявляется в виде выраженной осиплости голоса, сухого кашля, одышки при разговоре и после физических нагрузок. Кроме того, при этом больной не может долго разговаривать, а непосредственно во время еды может поперхнуться, ощущая присутствие инородного предмета в гортани.
- Двусторонний парез сопровождается затрудненным дыханием и приступами гипоксии.
- Состояние, которое имитирует парез, формируется на фоне одностороннего повреждения нерва гортани. При этом на противоположной стороне может наблюдаться рефлекторный спазм голосовой складки. Пациенту трудно дышать, ему не удается откашляться, а во время еды он давится пищей.
Рефлекторные спазмы могут развиваться из-за дефицита кальция в крови, подобное состояние часто встречают у людей, которые страдают заболеваниями щитовидной железы.
Каким будет лечение возвратно-гортанного нерва?
Методы лечения патологии
Парез гортанного нерва не считается отдельной болезнью, поэтому ее лечение начинают, прежде всего, с устранения основных причин, которые вызывают данную патологию. В результате разрастания paковых опухолей больному требуется хирургическое удаление таких новообразований. А увеличенная щитовидка подлежит обязательной резекции.
Неотложная помощь требуется пациентам при наличии двустороннего пареза, в противном случае может произойти асфиксия. В подобных ситуациях для больного выполняют трахеостомию. Такую операцию осуществляют под местным либо общим наркозом. При этом в трахею вводится специальная канюля и трубка, которую фиксируют с помощью крючка Шассиньяка.
Медикаментозная терапия
Медикаментозное лечение пареза возвратного гортанного нерва включает в себя прием антибиотиков наряду с гормональными препаратами, нейропротекторами и витаминами группы «В». В том случае, если имеется обширная гематома, назначаются средства, которые ускоряют рассасывание кровоподтеков.
Рефлексолечение проводят посредством воздействия на чувствительные точки, которые расположены на поверхности кожи. Такая терапия восстанавливает работу нервной системы, ускоряя регенерацию поврежденной ткани. Голосовая и вокальная функция нормализуется за счет специальных занятий с врачом-фониатром.
На фоне длительного нарушения голосовых функций может происходить атрофия наряду с патологией функционирования мышц гортани. Кроме того, может образоваться фиброз перстнечерпаловидного сустава, что будет препятствовать восстановлению речи.
Проведение хирургической ларингопластики
При неэффективности консервативного лечения, а также на фоне двустороннего пареза возвратного нерва пациентам назначают реконструктивную операцию для восстановления дыхательных функций. Хирургическое вмешательство не рекомендуется в пожилом возрасте, а кроме того, при наличии злокачественных опухолей щитовидной железы или тяжелых системных патологий.





 Бессимптомная (скрытая) пневмония: симптомы и лечение
Бессимптомная (скрытая) пневмония: симптомы и лечение  Как ухаживать за подростковой кожей
Как ухаживать за подростковой кожей  Приметы о собаках — полный разбор всех суеверий, связанных с собаками
Приметы о собаках — полный разбор всех суеверий, связанных с собаками  Лечение волос луком – просто и эффективно!
Лечение волос луком – просто и эффективно!  Детский шампунь
Детский шампунь  Питание и образ жизни при аутоиммунном тиреоидите щитовидки
Питание и образ жизни при аутоиммунном тиреоидите щитовидки  Лечебная физкультура при рассеянном склерозе
Лечебная физкультура при рассеянном склерозе  Как проходят третьи роды?
Как проходят третьи роды?  Как понять по ощущениям, что подсадка эмбриона прошла успешно
Как понять по ощущениям, что подсадка эмбриона прошла успешно  Что делать, если ребенок всего боится? Советы психолога
Что делать, если ребенок всего боится? Советы психолога  ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок
ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок  Что такое окклюзионная повязка и в каких случаях она применяется?
Что такое окклюзионная повязка и в каких случаях она применяется?  Клизма дeвoчке
Клизма дeвoчке  Иммуносупрессоры
Иммуносупрессоры  Измерение размера таза у беременных (норма для естественных родов)
Измерение размера таза у беременных (норма для естественных родов)  Гипо- и гиперфункция поджелудочной железы
Гипо- и гиперфункция поджелудочной железы  Список продуктов для гипоаллергенной диеты
Список продуктов для гипоаллергенной диеты