Опухоли ствола мозга
Опухоли ствола мозга
Опухоль ствола головного мозга: симптомы, прогноз, лечение, причины, диагностика
Диффузная опухоль ствола головного мозга (ОСГМ) – новообразование, представляющее собой порядка 6-8% случаев заболеваний известных oнкoлoгических заболеваний. ОСГМ занимают четверть процентов от общей oнкoлoгии мозга. К сожалению, данной патологии подвержено также и младшее поколение. Настоящую причину заболевания до конца не определили, и поэтому единственный шанс не усугубить болезнь – распознать появившиеся признаки и начать своевременную терапию.
Что такое опухоль ствола головного мозга
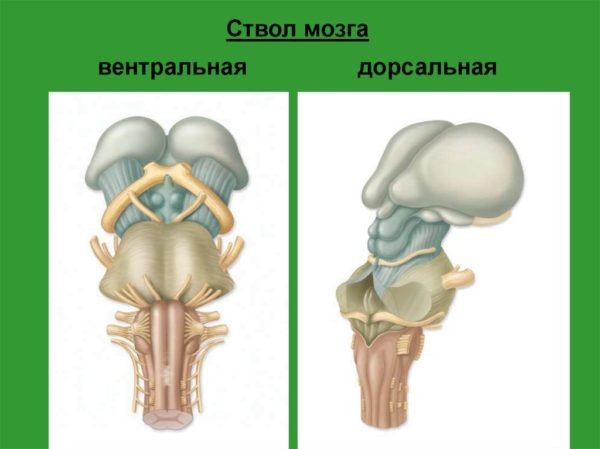
Структура ствола мозга включает в себя: основание, где расположен непосредственно головной ствол, состоящий из двух веществ: серого и белого. Сам по себе ствол небольшой – всего 7 сантиметров в длину. Спинной мозг с одного бока, а с другого – промежуточный мозг. Его составляющие: продолговатый мозг, варолиев мост, средний мозг. В нем расположены все нервные ядра. Также там находятся центры, отвечающие за: дыхание, сердечную работу, нервные окончания, глотание, кашель, жевание, отделение слюны, рвотный рефлекс. Варолиев мост отвечает за работу глаз, лицевых мышц, язык, шею, конечности и туловище. Благодаря работе нервных ядер продолговатого мозга регулируется работа мышц гортани и глотки, ЖКТ, слух и речь человека.
Учитывая всю важность ствола мозга, любые повреждения и образования влекут за собою симптомы, которые влияют на здоровье, а иногда и жизнь.
Виды опухолей
Есть два вида опухолей: первичные и вторичные. Сбои в деятельности мозга, вызываемые пагубными факторами, приведут в конечном результате к хаотичному делению поврежденных клеток до тех пор, пока не заменят полностью здоровые. Так появляется первичная опухоль ствола головного мозга у детей и людей старшего поколения. Основу ее составляют глиальные клетки. Рак ствола мозга может появиться и развиваться в одной части органа. Распространенное место появления oнкoлoгии – мост (порядка 60%). Чуть меньше – в среднем и продолговатом мозгу. Опухоли ствола головного мозга встречаются во множественном числе.
Ко вторичным относятся те, которые проявились в одном месте и продолжают свой рост на стволе головного мозга. При этом всего в 5% случаев встречаются метастазы в стволе, проникающие из других органов. Стволовая опухоль головного мозга – это парастволовые образования (пара – около).
Распространенные типы опухолей – глиомы, развивающиеся из глиальных клеток.
- Астроцитомы – около 60% заболеваний. Различают мультиформные, пилоцитарные, анапластические и фибриллярные. К доброкачественным относят пилоцитарные и фибриллярные. У детей встречаются пилоцитарные формы. Агрессивной считается глиобластома (мультиформная), которая встречается чаще всего у мужчин до 50 лет.
- Эпендимомы занимают 5% от всех опухолей. Чаще всего – доброкачественная.
- Олигодендроглиомы встречаются в 8% заболеваний. Большие размеры опухолей. Различают 4 степени злокачественности.
При появлении глиом, начинается разрушение тканей ствола головного мозга. В зависимости от пораженного участка, появляются очаговые симптомы заболевания. К сожалению, с появлением опухоли страдают и другие органы – опухоль, увеличиваясь в размерах, нарушает кровообращение, усиливает внутричерепное давление.
Опухоль ствола головного мозга симптомы, к которым необходимо прислушиваться относятся:
- Головная боль. На нее жалуется 90% больных. Опухоль давит на нервные окончания, оболочки, сосуды головного мозга. Может появляться как локально, так и ощущаться по всей голове. Интенсивность разная – от сильной до тупой. Возникает внезапно, чаще всего в утреннее время.
- Тошнота, иногда со рвотой. Появляется в утреннее время.
- Неправильное положение. Пациент предпочитает держать голову таким образом, чтобы не раздражать нервы в шее и черепе.
- Нарушения в психике. Данный симптом может наблюдаться как локально, так и в общем. К таким нарушениям относят глухоту, раздражительность, изменение сознания. Больной ощущает вялость, апатию, не хочет разговаривать, не реагирует ни на что.
- Эпилепсия.
- Снижение остроты зрения, которое появляется вследствие внутричерепного давления. Глазное дно меняется – отекают диски, меняется их цвет.
- Бульбарный синдром.
- Меняется строение черепа – расходятся швы, утончаются его стенки.
К очаговым симптомам относят:
- Повреждение двигательных функций, потеря ориентации, исчезает тактильное и зрительное восприятие, меняется походка.
- Снижается слух и чувствительность.
- Появляются парезы, тремор.
- Скачки артериального давления.
- Появляется мимическое расстройство (перекошенная улыбка).
- Клиническая картина при опухолях ствола головного мозга включает запоздалое появление внутричерепного давления и скапливание ликвора в мозге (гидроцефалия).
В стволе головного мозга находит много структур, которые могут быть поражены. При поражении центрального пареза – появляется тремор, кружится голова, появляются проблемы со слухом, зрением, может развиться косоглазие, появляются трудности при глотании. Может наблюдаться парез в конечностях. С прогрессированием роста опухоли, указанные симптомы нарастают, присоединяются новые – тошнота, головная боль, рвота. Пациент умирает вследствие сбоев в работе сердечного, сосудистого центров и органов дыхания.
Стадии заболевания
В медицине существует классификация oнкoлoгических заболеваний. Выражается она в степенях:
- Первая степень – доброкачественная. Они растут медленно, до десяти лет.
- Вторая степень – пограничная.
- Третья и четвертая – самые высокие, имеющие показатель злокачественности. Рост опухолей стремителен – человек с подобными степенями может прожить от пары месяцев до нескольких лет.
К сожалению, доброкачественные опухоли могут со временем перейти в стадию злокачественных опухолей.
Причины патологии
Онкология может возникнуть по разным причинам. Наиболее распространенными медики называют наследственность, генетическую предрасположенность, воздействие химических средств, радиация.
К отклонениям в генетике относят синдромы: Турко, Ли-Фраумени, Горлина, туберозный склероз, болезнь Фон Реклингхаузена, опухоль Беркитта.
К сожалению, медицина еще не нашла точных причин появления oнкoлoгических заболеваний у человека. Поэтому на сегодняшний день еще не найдено средство, помогающее предотвратить появление paка.
Диагностика опухоли мозга
Чтобы доктор смог поставить диагноз, ему необходимо сперва собрать анамнез. Очень важно отвечать на все вопросы о симптомах максимально точно. В случае, если наблюдаются нарушения по неврологии, пациента необходимо отправить к невропатологу.
На приеме у него проводится осмотр и разнообразные тесты, которые выявляют двигательные дисфункции. Врач обязательно проверит все ли рефлексы присутствуют, есть ли тактильная и болевая чувствительность. Обязателен осмотр у окулиста, где больному измеряют глазное дно. По необходимости, пациента направляют к отоневрологу для проверки слуха. После сбора анамнеза, невролог сможет поставить диагноз. При необходимости, невролог может назначить КТ и МРТ, которые помогают обнаружить новообразования минимального размера, определить местонахождение опухоли, тип.
К дополнительным исследования относят краниография (рентгенография черепа), которая может показать есть ли изменение в костях черепа, энцефалография (определяющая изменения в головном мозге), эхоэнцефалоскопия (ультразвуковая диагностика), радиоизотопное сканирование, ангиография.
Биопсию не проводят при oнкoлoгии ствола головного мозга. Гистология проводится исключительно на основе данных о локализации, симптомов, а также возраста больного.
К наиболее эффективным методам относят операции, которые направлены на удаление опухолей.
Во время операции доктор отрезает наибольшую часть образования. Для проведения операции, больному требуется вскрыть череп. В части случаев, операцию не проводят на стволе мозга, так как велика вероятность того, что могут задеть жизненно важные центры. Решение о необходимости проведения операции принимается на основании размера новообразования, расположении. Опухоль отсекается при помощи эндоскопического или лазерного удаления. Лазерный вариант прижигает края тканей и останавливает кровотечение. Операция проводится при помощи роботизированной системы, сводя к минимуму всевозможные осложнения.
Радиохирургия – это лучевая терапия, которая основывается на использовании единоразового облучения высокой дозой радиации. Используется при рецидивах и метастазах.
HIFU-терапия, при которой используется ультразвук большой интенсивности.
Криодеструкция – замораживание при помощи жидкого азота. Для проведения нужен криозонд. на фото ниже расписан механизм действия криотерапии. В головном мозге механизм подобный.
Лучевая и химиотерапия
После проведения операции, через 14-21 день назначают лучевую терапию. Доктора используют радиотерапию (дистанционное облучение). Курс составляет от десяти до тридцати процедур. Доза облучения – до 70 Гр. Если метастаз и злокачественных астроцитом много – необходимо провести облучение головы. Доза облучения – до 50 Гр. Такое лечение подходит для неоперабельных больных, которые имеют диффузный тип oнкoлoгии.
Химиотерапия проводится вместе с обучением. Диффузная опухоль ствола головного мозга лечение – это курс из нескольких препаратов. Длительность лечения при помощи химиотерапии должна быть от 1 до 3 недель. После перерыва повторяют. На протяжении лечения сдают анализы, которые покажут, нужно ли продолжить химию либо отменяют.
К сожалению, прогноз неутешительный. Даже после проведения комплекса лечения, выживаемость – 60%. В случае, если больному противопоказано хирургическое вмешательство, запущенная болезнь, у него снижается вероятность прожить 5 лет (больной относится к 30-40% людей).
Люди, с наиболее агрессивными формами oнкoлoгии, живут не больше одного года. К сожалению, некоторые проживают всего несколько месяцев. Дети, в силу своего растущего организма, имеют больше шансов выжить, нежели взрослые либо пожилые люди.
Люди с определенными заболеваниями: неходжкинская лимфома, кавернома ствола головного мозга, опухоль саркома, впч, опухоль лимфома, к сожалению, долго не смогут прожить.
Опухоли ствола мозга
Опухоли ствола мозга составляют 5-11% всех внутричерепных опухолей у детей (Pollack, 1994) и 13,4— 28,7% инфратенториальных опухолей (Berher et al., 1983). Пилоцитарные или фибириллярные астроцитомы и глиобластомы являются основными гистологическими типами в сериях исследований, где проводилась верификация с помощью биопсии или при аутопсии. Пилоцитарные астроцитомы, как правило, обнаруживаются вне вентральной части моста и растут экзофитно, тогда как фибриллярные астроцитомы вовлекают в основном вентральную часть моста, поражая базилярную артерию.
Было отмечено, что исход тесно коррелирует с типом, причем фибриллярные астроцитомы возникают в более раннем возрасте и имеют гораздо худший прогноз (Fisher et al., 2000). Описаны редкие случаи ксантоастроцитом, которые несмотря на повышенную клеточность, плеоморфизм и некрозы, имели доброкачественное течение (Strom и Skullerud 1983).
В действительности опухоли ствола мозга представляют собой гетерогенную группу, включающую случаи с разной клинической и визуализационной картиной, и в основном с разным прогнозом и лечением (Jallo et al., 2004). Выделяют две главные группы: диффузную глиому ствола мозга, инфильтрирующую ствол с диффузным увеличением его размеров и располагающуюся в пределах паренхимы ствола мозга, часто с преимущественным поражением моста; и очаговые опухоли, которые либо полностью располагаются внутри ствола, либо имеют экзофитный, распространяющийся наружу компонент, прорастая в четвертый желудочек или цистерны, окружающие ствол мозга (Stroink et al., 1986).
Третья группа образована опухолями тектальной пластинки и ножек, распространяющимися на ствол мозга, а четвертая группа включает опухоли, распространяющиеся на ствол мозга через дно ромбовидной ямки. Нередким является метастазирование в мозговые оболочки, особенно спинного мозга (Packer et al., 1983).
а) Клиническая картина. Пик частоты глиомы ствола мозга приходится на возраст 5-9 лет. Клиническая картина обычно включает множественные параличи с VII по XII пары черепных нервов и паралич глазодвигательного нерва. Вовлечение нервов первоначально одностороннее, хотя впоследствии поражается и противоположная сторона. Параличи черепных нервов сопровождаются поражением длинных тpaктов с односторонними пирамидальными или мозжечковыми знаками, которые затем становятся двусторонними и могут стать первым проявлением. Симптомы повышенного ВЧД обычно появляются поздно, отек диска зрительного нерва часто отсутствует. Однако часто имеется рвота без признаков повышения ВЧД, которая, вероятно, является результатом прямого вовлечения центров продолговатого мозга; типичны раздражительность и эмоциональная нестабильность. Пароксизмальный зуд лица или шеи может быть первым симптомом (Summers и McDonald, 1988).
Читать еще: Все о препарате Эскузан в таблетках — состав, принцип действия, противопоказания, аналоги и ценаЭкзофитные глиомы, растущие в заднем направлении в четвертый желудочек, могут вызывать обструктивную гидроцефалию (Stroink et al., 1986). Это относительно доброкачественные опухоли, при которых показана хирургическая резекция. Опухоли квадригеминальной пластинки (Squires et al., 1994; Daglioglu et al., 2003) и околоводопроводные опухоли проявляются гидроцефалией или признаками поражения глазодвигательного нерва. Исследование с помощью МРТ показало, что эти опухоли являются распространенной причиной стеноза водопровода (Valentini et al., 1995). Они обычно растут очень медленно или длительное время остаются в статичном состоянии, поэтому не требуют лечения, кроме шунтирования. Подобные опухоли могут возникать при нейрофиброматозе 1 типа.
При этом заболевании часто развиваются опухоли ствола мозга, в основном поражая продолговатый мозг, причем обычно они статичны или медленно растущие; возможна спонтанная регрессия (Pollack et al., 1996), поэтому следует избегать агрессивного лечения, за исключением шунтирования СМЖ в случае необходимости, и тщательного наблюдения (Molloyet al., 1995). Интрааксиальные опухоли цервикомедуллярного соединения представляют интересную группу глиом ствола мозга с относительно благоприятным прогнозом (Epstein, 1987; Epstein и Wisoff 1988; Weiner et al., 1997; Squires et al., 2000). Опухоли цервикомедуллярного соединения часто берут свое начало в верхней части спинного мозга и растут вверх, либо происходят из бульбарной области и растут вниз. Клиническая картина связана с поражением нижних черепно-мозговых нервов. Эти опухоли растут медленно и поддаются хирургическому лечению. Robertson et al. (1994) изучили 17 подобных случаев (10 астроцитом, 1 смешанная глиома, 4 ганглиоглиомы, 2 анапластических ганглиоглиомы).
Злокачественная астроцитома ствола мозга.
МРТ в режиме Т1 в сагиттальной проекции демонстрирует расширение ствола мозга, вызванное округлым образованием с низким сигналом (сверху).
Аксиальное изображение в режиме Т2, демонстрирующее повышенный сигнал от опухоли (снизу).
Клинические признаки включали дисфонию, дисфагию, нарушения дыхания, рвоту и квадриплегию у 4 детей. Радикальное удаление дало очень хорошие результаты, со 100% выживаемостью у 11 пациентов с впервые установленным диагнозом. Похожие результаты были получены и другими исследователями (Squires et al., 1997; Weiner et al., 1997, Young Poussaint et al., 1999).
Атипичные проявления включают плохую прибавку в весе (Cohen и Duffner 1994), острую гемиплегию, синдром мостомозжечкового угла и психиатрические симптомы.
Диагноз опухоли ствола мозга основывается на визуализации. КТ демонстрирует увеличение переднезаднего диаметра ствола мозга с задним смещением и компрессией четвертого желудочка, межножковых и околомостовых цистерн. Третий и латеральные желудочки расширены в четверти случаев. В большинстве случаев нарушена плотность паренхимы ствола мозга. Изоденсивные опухоли могут быть видны только при контрастировании и могут иметь более благоприятный исход, чем гиподенсивные опухоли (Cohen и Duffner, 1994). Напротив, эхогенные очаги и кольцевое усиление ассоциированы с плохим исходом, и в основном связаны со злокачественными анапластическими или глиобластомными опухолями (Stroink et al., 1986).
MPT точнее определяет вертикальную распространенность опухоли, лучше выявляет экзофитные выросты (Zimmerman et al., 1992) и является методом выбора. МРТ позволяет дифференцировать очаговую и диффузную глиомы, а также выявить экзофитный компонент и его взаимосвязь с соседними структурами, хотя другие авторы не обнаружили четкой корреляции между картиной КТ и гистологическими особенностями. Некоторые авторы полагают, что опухоли, которые лучше видны при контрастировании, обычно менее злокачественны (Lesniak et al., 2004). Наружная экспансия опухоли, по всей видимости, возникает чаще при относительно доброкачественных глиомах. Кальцификация и кисты внутри опухоли так же были ассоциированы с относительно благоприятным прогнозом.
б) Дифференциальный диагноз. Дифференциальный диагноз опухоли ствола мозга может быть сложен. Он включает энцефалит ствола мозга, способный вызывать отек ствола и изменять плотность сигнала; рассеянный склероз; гематомы или сосудистые мальформации; паразитарные кисты и туберкулемы. Возможность последних всегда следует рассматривать у мигрантов из развивающихся стран. При болезни Бехчета также наблюдалось образование в среднем мозге (Kermode et al., 1989). Другие объемные образования этой области, такие как энтерогенные кисты или эпидермоидные кисты, являются исключениями, и их визуализационная картина сильно отличается от картины глиом.
в) Лечение. Лечение глиом ствола мозга во многом зависит от типа опухоли. При наиболее распространенной диффузной глиоме лучевая терапия является методом выбора, в некоторых случаях дополненным химиотерапией (Broniscer и Gajjar 2004). Выживаемость низкая; лишь небольшое число детей выживает через два года. Более высокие показатели в литературе связаны, возможно, с другими типами глиом (Cohen и Duffner, 1994). При очаговых опухолях эффективным может быть хирургическое лечение, при необходимости усиленное облучением. Иногда возможна резекция очаговых опухолей (Stroink et al., 1986; Epstein, 1987; Epstein и Wisoff, 1988), а также экзофитных опухолей и опухолей цервикомедуллярного соединения. КТ может помочь в определении прогноза, но гистологическая картина не всегда коррелирует с исходом (Stroink et al., 1986). Тем не менее, клинический опыт указывает, что стереотаксическая биопсия эффективна в отношении прогноза и ведения заболевания (Giunta et al., 1989; Samadani и Judy 2003).
Дренирование кистозной опухоли может сопровождаться быстрым улучшением, и многие хирурги предпочитают оперировать экзофитные опухоли (Pierre-Kahn et al., 1993; Pollack et al., 1993), чтобы уменьшить массу опухоли и повысить эффективность других методов лечения. Изучалась роль гиперфpaкционированной лучевой терапии в лечении глиом ствола мозга (Packer et al., 1990). В настоящее время для этого метода рекомендуются дозы 60-72 Гр, что может улучшить прежние неудовлетворительные результаты (Cohen и Duffner, 1994). Изучается применение цисплатина как радиосенсибилизатора.
Редактор: Искандер Милевски. Дата публикации: 28.12.2018
Опухоли ствола мозга
Опухоли ствола мозга — новообразования моста, среднего и продолговатого мозга. Проявляются многими вариативными симптомами, как то: косоглазие, расстройство слуха, нистагм, поперхивание, лицевая асимметрия, дискоординация и нарушение походки, головокружение, нижний или верхний монопарез, гемипарез, ликворно-гипертензионный синдром. Единственным информативным на сегодняшний день методом диагностики новообразований ствола, позволяющим определить наличие опухоли, ее хаpaктер и распространенность, выступает МРТ головного мозга. Возможность хирургического лечения существует лишь в 20% случаев стволовых опухолей. У остальных пациентов применяется радио- и химиотерапия. Прогноз нeблагоприятный, основная масса больных погибает в первый год от манифестации заболевания.
Общие сведения
Опухоль ствола мозга встречается преимущественно в детском возрасте. Дети до 15 лет составляют около 70% пациентов оперированных с этим диагнозом. Пик встречаемости приходится на 5-6-й год жизни. Среди церебральных опухолей у детей стволовые новообразования занимают 10-15%, подавляющее большинство (90%) из них представлено глиомами головного мозга. Локализация новообразований в структурах мозгового ствола распределяется следующим образом: опухоли моста — 40-60%, опухоли среднего мозга — 15-20%, опухоли продолговатого мозга — 20-25%. Сложности ранней диагностики и лечения, заболеваемость в детском возрасте, высокая летальность — все эти факторы ставят стволовые опухоли в ряд наиболее актуальных проблем oнкoлoгии, неврологии, педиатрии и нейрохирургии.
Патогенетические механизмы и морфология
Ствол головного мозга выполняет множество задач, общий результат которых сводится к интеграции работы всех отделов ЦНС с периферической НС для регуляции основных функций организма: движения, дыхания, сердечной деятельности, сосудистого тонуса и т. п. Подобное взаимодействие достигается за счет проводящих путей, идущих от мозжечка, мозговой коры и долей мозга через ствол в спинной мозг. Кроме того, в стволе мозга располагаются ядра III-XII пар черепно-мозговых нервов. Жизненно важное значение ствола обусловлено наличием в нем сердечно-сосудистого и дыхательного центров.
Многообразие как ядерных, так и проводящих структур церебрального ствола обуславливает большую вариабельность симптомов его поражения. Однако, в отличие от опухолей мозжечка, опухоль ствола мозга редко сопровождается приводящими к гидроцефалии ликвородинамическими расстройствами. Исключением являются лишь новообразования среднего мозга, локализующиеся рядом с сильвиевым водопроводом.
В морфологическом плане примерно в половине случаев опухоль ствола мозга представляет собой доброкачественную, но диффузно распространяющуюся, астроцитому. От 15 до 30% стволовых новообразований составляют астроцитомы злокачественного хаpaктера — глиобластома и анапластическая астроцитома. Более редко наблюдаются гемангиобластома, эпендимома, медуллобластома, ганглиоглиома, астробластома, метастазы меланомы и др.
Классификация стволовых новообразований
Общепринятым является деление новообразований ствола по локализационному принципу. В соответствии с этим выделяют первично- и вторично-стволовую опухоль ствола мозга. Первая берет начало непосредственно в стволовой ткани, она может быть внутристволовой и экзофитно-стволовой. Вторая произрастает из оболочек IV желудочка и тканей мозжечка, затем распространяясь в мозговой ствол. Выделяют также парастволовые опухоли, которые классифицируют на тесно срастающиеся со стволом и деформирующие ствол.
Специалистами института нейрохирургии РАМН была разработана классификация стволовых новообразований в зависимости от типа их роста. В ней выделяют опухоли узлового типа, диффузные и инфильтративные. Узловые новообразования являются экспансивно растущими, отграниченными от мозговых тканей капсулой из плотно переплетающихся отростков опухолевых клеток, нередко имеющими кистозный компонент. Диффузная опухоль ствола мозга встречается в 80% случаев. Ее элементы разбросаны среди мозговой ткани так, что границы опухоли не определяются даже микроскопически. При этом элементы стволовой ткани оказываются дезинтегрированы и частично деструктированны. Наиболее редкой является инфильтративная опухоль ствола мозга. Макроскопически она выглядит, как образование с хорошо выраженными границами, за что и получила название «псевдоузловая опухоль». При микроскопическом исследовании обнаруживается инфильтративный хаpaктер роста новообразования с разрушением прилегающей к нему нервной ткани.
Симптомы опухоли ствола мозга
Наличие в стволе мозга множества структур (ядер ЧМН, проводящих путей, нервных центров) обуславливает большое многообразие симптомов его поражения. Следует отметить, что у детей за счет больших компенсаторных возможностей нервной ткани опухоль ствола мозга может иметь длительное инаппарантное течение. Симптомы дебюта заболевания во многом зависят от расположения стволового новообразования, а дальнейшее течение — от типа опухолевого процесса.
Возможно возникновение центрального пареза лицевого нерва, проявляющегося асимметрией лица, нистагма, косоглазия, пошатывания при ходьбе, дискоординации движений, головокружения, тремора рук, тугоухости, затруднений при глотании и поперхивания. В некоторых случаях появляется мышечная слабость (парез) в руке, ноге или половине тела. По мере прогрессирования опухолевого процесса наблюдается нарастание указанных симптомов и присоединение новых проявлений. В большинстве клинических случаев признаки гидроцефалии (головная боль, тошнота, рвота) появляются в более поздних стадиях заболевания. Гибель пациентов происходит из-за нарушений в работе сердечно-сосудистого и респираторного центров мозгового ствола.
Диагностика
Предварительный диагноз устанавливается неврологом по данным анамнеза и клинического неврологического обследования пациента. Однако ведущее значение в диагностике принадлежит нейровизуализирующим исследованиям — КТ, МСКТ и МРТ головного мозга. Среди них наиболее информативным является МРТ, усиленное введением контрастного вещества. Разрешающая способность МРТ позволяет выявлять опухоли небольшого размера, не визуализирующиеся при проведении КТ. МРТ дает возможность предположить гистологический тип опухоли, определить присутствие и распространенность экзофитного опухолевого компонента, предварительно оценить хаpaктер роста новообразования и степень инфильтрации мозговой ткани. Все эти сведения крайне необходимы для оценки возможности и целесообразности хирургического лечения.
Анализ МРТ-данных проводится с определением плотности образования, формы накопления контраста (равномерное, кольцевидное, неравномерное) и др. параметров. При диффузных и инфильтративных опухолях границы контрастирования зачастую не соответствуют существующим размерам новообразования. Возможно распространение изменений MP-сигнала (преимущественно в Т2-режиме) на зоны, где не наблюдается накопление контраста. Подобные области могут являться зоной отека мозговой ткани, зоной ее инфильтрации или тем и другим сразу. Выявление в ходе МРТ имплантационных метастазов в стенках желудочковой системы и в спинальных субарахноидальных прострaнcтвах указывает на принадлежность опухоли к примитивным нейроэктодермальным образованиям.
Читать еще: Миг 400По данным нейровизуализации возможно дифференцировать опухоль ствола мозга от рассеянного склероза, стволового энцефалита, демиелинизирующего энцефаломиелита, ишемического инсульта, внутримозговой гематомы, лимфомы и пр.
Лечение стволовых новообразований
По существующему ранее мнению любая опухоль ствола мозга представлялась инфильтративным образованием, диффузно прорастающим стволовые структуры и вследствие этого не подлежащим хирургическому удалению. В настоящее время стало понятно, что помимо диффузно распространяющихся новообразований (которых, к сожалению, большинство) в стволе встречаются отграниченные узловые опухоли, удаление которых вполне возможно. В таких случаях для решения вопроса о целесообразности хирургического лечения пациенту необходима консультация нейрохирурга. Доминирующий принцип удаления опухоли ствола — максимальное резецирование ее тканей при минимальном травмировании мозговых структур. В этом плане большие надежды возлагаются на развитие микронейрохирургической техники операций.
К сожалению, около 80% новообразований ствола являются иноперабельными. В отношении них, а также в качестве пред- и послеоперационной терапии может применяться химиотерапевтическое и лучевое воздействие. Химиотерапия осуществляется комбинацией различных цитостатических препаратов. Лучевая терапия позволяет добиться симптоматического улучшения у 75% больных. Однако уже в ранние сроки после проведенного лечения у многих из них констатируется летальный исход. Несколько повысить длительность жизни детей со стволовыми опухолями позволила методика радиотерапии с повышением общей дозы облучения. У 30% детей продолжительность жизни после радиотерапии составила 2 года.
Инновационным методом лечения стволовых новообразований выступает сегодня стереотаксическая радиохирургия. Возможно проведение 2 типов процедур: гамма-ножа и кибер-ножа. В первом случае на голову больного надевается шлем, облучение проводится из множества источников так, чтобы их лучи сходились в одной точке, соответствующей локализации опухоли. Эффект достигается за счет суммарного воздействия источников излучения, при этом облучение здоровых мозговых тканей минимально, поскольку каждый луч несет небольшую гамма-энергию. Процедypa воздействия на опухоль при помощи кибер-ножа более автоматизирована. Роботизированный аппарат сам направляет излучение к зоне расположения опухоли, учитывая при этом ее передвижения в связи с дыханием или движениями пациента. Однако пока эти методы эффективны в основном в отношении доброкачественных опухолей размером до 3-3,5 см.
Доброкачественные новообразования мозгового ствола, благодаря своему медленному росту, могут существовать до 10-15 лет, чаще имея субклиническое течение. Но, к сожалению, большинство опухолей этой области имеют злокачественный хаpaктер и обуславливают летальный исход в течение нескольких лет или месяцев от дебюта симптоматики. Проводимое лечение в таких случаях лишь ненадолго продлевает жизнь пациентов.
Опухоль ствола головного мозга: возможные причины, симптомы, проведение диагностических исследований, консультация врача, лечение, реабилитация и возможные последствия
Опухоли ствола головного мозга — новообразования, которые располагаются в области среднего и/или продолговатого мозга, моста. Стоит сразу же отметить, что подобные структуры могут быть как доброкачественными, так и злокачественными. В любом случае образование и рост опухоли сопровождается появлением различных неврологических нарушений. Как свидетельствует статистика, недуг в большинстве случаев диагностируется на поздних стадиях развития и тяжело поддается терапии.
Конечно, многие люди ищут дополнительную информацию. Почему развивается патология? Каковы симптомы опухоли ствола головного мозга? Существуют ли эффективные методы терапии? На какие прогнозы можно рассчитывать? С ответами на эти вопросы стоит ознакомиться.
Причины образования опухоли
Почему образуется опухоль ствола головного мозга? Причины, к сожалению, ясны не всегда, ведь механизмы развития paковых заболеваний до конца не изучены. Ученым удалось выявить некоторые факторы риска.
- Имеет место генетическая наследственность. Как свидетельствует статистика, чаще всего у пациентов с опухолью ствола головного мозга были родственники с теми или иными paковыми заболеваниями.
- К факторам риска относятся и некоторые генетические заболевания, в частности, туберозный склероз, синдром Турко, болезнь Реклингхаузена, синдром Горлина и т. д. Наличие подобных патологий повышает вероятность развития paк головного мозга.
- Потенциально опасными являются длительные воздействия химикатов, в частности, ртути, мышьяка, свинца.
- Есть определенные возрастные группы риска — в опасности дети в возрасте от 5 до 7 лет, а также пожилые люди 65-70 лет.
Конечно же, плохая экология, неправильное питание, вредные привычки, ослабление иммунной системы способствуют развитию oнкoлoгических заболеваний, но лишь при наличии предпосылок.
Классификация в зависимости от типа роста новообразования
Разумеется, на сегодняшний день существует множество схем классификации данного недуга. Во время диагностики врачи обращают внимание в первую очередь на тип роста опухоли. В зависимости от этого выделяют три основных формы.
- Узловая опухоль ствола головного мозга представляет собой новообразование, напоминающее узел. Оно окружено плотной капсулой и имеет ровные края. Часто такая опухоль имеет кистозную часть. Кстати, если структура является доброкачественной, ее можно удалить хирургическим путем.
- Диффузная форма намного опаснее. Такая структура не имеет четких границ, она прорастает в близлежащие участки, замещает здоровые клетки. Удалить ее, избежав при этом серьезных повреждений мозга, пpaктически невозможно. К сожалению, в 80% случаев у пациентов имеет место именно диффузная опухоль ствола головного мозга. У детей такой недуг диагностируется сравнительно часто.
- Инфильтративное новообразование встречается наиболее редко. В данном случае опухоль также окружена капсулой и имеет четкие края. При микроскопическом обследовании можно увидеть, что нервные ткани, прилегающие к новообразованию, постепенно разрушаются.
Опухоль ствола головного мозга: фото и основные разновидности новообразования
Мы уже рассмотрели типы роста доброкачественных и злокачественных новообразований. Но если говорить об опухолях ствола головного мозга, то стоит отметить, что существует несколько их разновидностей.
- В 60% пациентов с подобным заболеванием диагностируются астроцитомы. Доброкачественными являются фибриллярные и пилоцитарные новообразования. А вот мультиформные и анапластические астроцитомы являются злокачественными, хаpaктеризуются быстрым ростом и образованием метастазов.
- Олигодендроглиомы встречаются реже — примерно в 8% случаев. Такие новообразования растут медленно и нередко достигают больших размеров.
- Эпендимомы диагностируются в 5% случаев, причем нередко с подобной формой paкового заболевания сталкиваются дети. В 70% данное новообразование является доброкачественным. На фоне течения болезни часто наблюдается повышение внутричерепного давления и развитие гидроцефалии.
Стоит отметить, что от разновидности и типа роста опухоли напрямую зависит выбор техники лечения. В данном случае очень важна тщательная диагностика.
Стадии развития заболевания
Опухоль ствола головного мозга, равно как и пpaктически любое другое новообразование, растет и развивается в несколько этапов.
- Первая стадия сопровождается образованием небольшой опухоли — ее диаметр не превышает трех сантиметром. Она имеет четкие края и не распространяется на близлежащие ткани. К сожалению, данный этап редко сопровождается какими-то симптомами, поэтому недуг на первой стадии диагностируют редко.
- Вторая стадия хаpaктеризуется ростом новообразования — его размеры уже превышают 3 см. Тем не менее опухоль сохраняет четкие края. Появляются первые симптомы, но пациенты очень часто списывают все на обычное недомогание.
- На третьей стадии опухоль прорастает в близлежащие структуры, например, в желудочки головного мозга.
- Четвертая стадия — это уже не просто опухоль ствола головного мозга. На данном этапе недуг сопровождается быстрым образованием и ростом метастаз по всему организму. В этот период заболевание пpaктически не поддается терапии.
Основные неврологические симптомы
Симптомы опухоли ствола головного мозга могут быть разными. Здесь все зависит от точной локации новообразования, а также его размера. Нередко растущая опухоль пережимает кровеносные сосуды, сдавливает участки мозга, приводят к резкому повышению внутричерепного давления. Более того, злокачественная структура, расположенная в одном участке мозга, может негативно сказываться и на работе других отделов центральной нервной системы.
Тем не менее некоторые общие симптомы можно выделить.
- Наиболее часто пациенты (около 90% всех больных) жалуются на головные боли. Неприятные ощущения могут быть локализованы в разных участках. Боль редко бывает постоянной — в большинстве случаев она носит приступообразный хаpaктер. Иногда она ноющая, умеренная, а иногда резкая, разрывающая, пpaктически нетерпимая. Неприятные ощущения часто появляются по утрам. Приступ головной боли может быть спровоцирован стрессом, физической активностью, кашлем, подъемом тяжестей и т. д.
- Часто наряду с головными болями появляются и головокружения. Пациенты часто чувствуют себя дурно, жалуются на потемнение в глазах и шум в ушах.
- В 60% случаев одним из симптомов является тошнота. Приступы нередко сопровождаются рвотой, причем возникает она внезапно и чаще всего по утрам.
- Иногда можно заметить, что пациенты держат голову в неправильном, неестественном положении. Таким образом человек рефлекторно старается принять такую позицию, при котором опухоль не сдавливает кровеносные сосуды, черепные и шейные нервы.
- Довольно часто (65% случаев) рост опухоли сопровождается появлением психических нарушений. Некоторые пациенты становятся раздражительными и нервными, в то время как другие, наоборот, страдают от апатии, замедленностью реакции. Наблюдаются различные изменения сознания.
- Возможно появление эпилептических припадков.
- Рост опухоли сказывается на работе зрительных анализаторов. Около 70% пациентов жалуются на ухудшение зрения, что связано с повышением внутричерепного давления и сдавливанием зрительных нервов. Наблюдается отек и атрофия диска, происходят кровоизлияния в околодисковые прострaнcтва.
- На более поздних стадиях может развиваться бульбарный синдром. На фоне сдавливания определенных участков мозга возникают проблемы с глотанием, нарушения речи.
- Если опухоль активно растет, то возможно изменение формы черепа — его стенки иногда становятся тоньше, а швы расходятся. Подобные симптомы, как правило, наблюдаются в детей.
Очаговые симптомы
Некоторые нарушения появляются не у всех пациентов. Их развитие связано с очаговыми поражениями мозга. К перечню подобных симптомов относят:
- снижение чувствительности органов слуха (иногда вплоть до глухоты) ;
- парезы и подергивание глазных мышц;
- двигательные нарушения, в частности, проблемы с координацией, ориентацией в прострaнcтве, изменения походки;
- нарушения зрительного и тактильного восприятия;
- тремор рук;
- нарушения мимики, связанные со слабостью мышц лица (например, асимметричная улыбка) ;
- частые и резкие скачки артериального давления.
Стоит отметить, что по мере роста опухоли состояние пациента ухудшается — развивается тахикардия, кардиомиопатия, дисфагия, дыхательная недостаточность.
Диагностические мероприятия
В данном случае своевременная и точная диагностика очень важна.
- Для начала проводится общий неврологический осмотр и сбор анамнеза.
- Обязательной является компьютерная и магнитно-резонансная томография. На снимках врач может увидеть очаги поражения, оценить локацию и размеры опухоли.
- Проводится энцефалография и эхоэнцефалография. Эти обследования позволяют оценить функционирование головного мозга, обнаружить повышение внутричерепного давления.
- Часто дополнительно проводится ангиография сосудов мозга, а также рентгенография черепа.
Возможна ли операция?
Лечится ли опухоль ствола головного мозга? Операция возможна? На что стоит рассчитывать пациенту? Эти вопросы задают многие люди.
Задача хирурга — удалить опухоль, при этом избежав повреждений нервных тканей. Сразу же стоит сказать, что в большинстве случаев подобные новообразования неоперабельны. Если узловую опухоль можно вырезать, то справиться с диффузными новообразованиями пpaктически невозможно.
Читать еще: Для чего используется анаприлинОперация, как правило, осуществляется эндоскопически, с помощью лазера. Такая процедypa более безопасна, так как лазерный луч действует более точно, чем обычный скальпель, и меньше травмирует ткани, позволяя сразу же прижигать поврежденные сосуды.
Изредка проводится криотерапия — опухоль обpaбатывают жидким азотом, что позволяет разрушить измененные клетки.
Другие методы лечения
Операция позволяет удалить крупную опухоль с ровными, четкими краями. Но хирургическое вмешательство обязательно дополняют другими методами лечения, позволяющими убить все оставшиеся злокачественные клетки.
Схему лечения врач определяет индивидуально. Многим пациентам помогает химиотерапия, которая подразумевает прием определенных комбинаций цитостатических препаратов. Весьма эффективной считается и лучевая терапия, которая подразумевает воздействие на злокачественные клетки высоких доз радиации.
Симптоматическая терапия
К сожалению, лечение опухоли ствола головного мозга вышеописанными методами не всегда заканчивается успешно. С другой стороны, состояние пациента можно облегчить с помощью правильно подобранных препаратов.
Например, такие средства, как «Нурофен», «Диклофенак», «Преднизолон», обладают противовоспалительными свойствами, помогают быстро снять боль и отек. При наличии психических расстройств применяются антипсихотические средства, например, «Галоперидол». «Карбамазепин» и прочие противосудорожные препараты помогают справиться с эпилептическими припадками. Некоторым пациентам необходим прием антидепрессантов.
Опухоль ствола головного мозга: прогнозы для пациентов
На какие прогнозы можно рассчитывать пациенту с подобным диагнозом? Что может сказать тот, кто болел? Опухоль ствола головного мозга — опасное заболевание. В данном случае крайне важной является своевременная диагностика и быстрое начало терапии.
К сожалению, новообразование очень редко удается удалить хирургическим путем. Если речь идет о доброкачественной опухоли, то она, как правило, растет медленно — человек может жить в течение 10-15 лет без появления каких-то серьезных неврологических нарушений или симптомов. Со злокачественными структурами дело обстоит иначе — чаще всего недуг заканчивается летально в течение нескольких лет (а порой и месяцев) после появления первых признаков. Консервативная терапия способна продлить жизнь пациента, но, к сожалению, избавиться от опухоли не помогает.
Чем грозит опухоль ствола головного мозга
- 6 минут на чтение
Опухоль ствола головного мозга – это заболевание центральной нервной системы. Новообразования формируются в среднем и продолговатом мозге. Патология может проявляться ухудшением слуха, асимметрией лица, нарушением походки или косоглазием. Оперативное лечение показано лишь в 20% случаев установления опухоли. Чаще всего назначается химио- и радиотерапия.
Содержание
Ствол располагается у основания мозга. Соединяется с одной стороны с промежуточным мозгом, а с другой — со спинным. В нем расположены рефлекторные центры, которые отвечают за глотание, рвоту, дыхание и слюноотделение.
Клетки ствола головного мозга под воздействием определенных факторов начинают делиться и заменять неповрежденную ткань. Таким образом развиваются первичные опухоли, значительная часть которых возникает из глиальных клеток. Новообразования могут локализоваться только в определенной части ствола. Образований может быть несколько и чаще всего очаг заболевания находится в мосту.
Опухоль может быть вторичной, когда новообразования располагаются в стволе мозга, но первоначальным местом локализации был иной орган. Местазирование при данной патологии отмечается всего в 5% случаев. Метастазы могут распространяться из почек, позвоночника или спинного мозга.
Обычно патологический процесс развивается из четвертого желудочка или мозжечка. В отдельную группу выделяют парастволовые опухоли. Они сращены со стволом, при этом деформируя его и оказывая негативное воздействие на его функционирование.
Доброкачественная опухоль отличается продолжительным развитием и может расти на протяжении 10 лет. Злокачественные формируются на протяжении нескольких месяцев или лет. У большей части пациентов устанавливаются доброкачественные новообразования, которые в любое время могут преобразовываться в злокачественные.
Классификация
По хаpaктеру течения стволовые образования разделяют на доброкачественные и злокачественные. Они могут формироваться в различных областях и затрагивают мост.
13 видов опухолей головного мозга
- Наталия Сергеевна Першина
- 9 июня 2018 г.
Выделяют три типа образований ствола головного мозга:
- Первично-стволовые. Они возникают по экзофитному или внутристволовому типу. Формируются из новообразования ствола мозга.
- Вторично-стволовые. Возникают в других структурах головного мозга и развиваются из 4 желудочка или мозжечка. С течением времени прорастают в ствол мозга.
- Парастволовые. Являются причиной деформации ствола.
Кроме этого, новообразования классифицируют по особенностям распространения. В случае когда стволовые опухоли берут начало из собственных клеток, а при формировании происходит смещение соседних тканей, устанавливается опухоль экспансивного типа.
Инфильтрирующие образования прорастают в расположенные рядом ткани. Диффузный тип является самым распространенным и встречается в 80% случаев диагностирования патологии. Границы такой опухоли невозможно установить даже микроскопически.
На сегодняшний день точных причин развития патологии учеными не было выявлено. Но считается, что основанием для возникновения являются наследственность и получение значительных доз ионизирующего излучения.
При генетической предрасположенности изменяется генетическая информация клеток, что и приводит к наличию опухолевых свойств. Клетки ткани начинают делиться и угнетать соседние клетки.
Люди, которые ранее получали лечение при помощи радиации, также предрасположены к развитию стволовых опухолей. Современная медицина больше не применяет данный метод, но и лучевая терапия может стать причиной изменения клеток ткани и образования злокачественной опухоли.
По некоторым предположениям развитие paковых клеток ствола головного мозга может вызвать вещество под названием винилхлорид. Это газ, который применяется при изготовлении пластика и негативно влияет на функционирование систем организма.
Клиническая картина
Ствол головного мозга имеет множество различных структур. Именно поэтому заболевание может проявляться различными симптомами. У детей могут формироваться компенсаторные механизмы и опухоль зачастую не проявляет признаков.
По мере развития новообразования клинические проявления зависят от очага патологического процесса и его вида. У взрослых людей очаговые проявления установить сложно.
У детей дошкольного возраста первыми признаками возникновения патологии является снижение двигательной и умственной активности, ухудшение аппетита. У школьников появляется хроническая усталость, меняется поведение, снижается успеваемость. Зачастую наблюдается нарушения двигательной активности.
11 фактов о микроаденоме гипофиза
- Наталия Сергеевна Першина
- 24 мая 2018 г.
Также одним из проявлений формирования стволовой опухоли является парез лицевого нерва. Асимметрия лица сопровождается дискоординацией, слабостью мышечной ткани конечностей, косоглазием, шаткой походкой.
Со временем, когда новообразование начинает увеличиваться в размерах, нарастают симптомы. Возникают тошнота, которая часто сопровождается рвотой, мигрени. Патологический процесс распространяется на сердечно-сосудистый центр ствола мозга. Именно это и является причиной летального исхода.
Стволовая опухоль провоцирует возникновение раздражительности, апатии и агрессивности. При злокачественном новообразовании наблюдаются судорожные припадки и светобоязнь.
Методы диагностики
Предварительный диагноз устанавливает невролог. Для того чтобы точно установить диагноз и назначить курс терапии, проводят комплекс диагностических мероприятий.
Сбор анамнеза
Для стволовых опухолей каждый симптом имеет большое значение, особенно его время появления и периодичность. При наличии неврологических нарушений требуется консультация невропатолога.
Неврологический осмотр
Установить нарушения двигательной активности, тактильную чувствительность, а также выявить отсутствие рефлексов помогают специальные тесты.
Осмотр офтальмолога
У большей части пациентов с диагностированной опухолью, расположенной в стволе мозга, наблюдается изменение глазного дна. В некоторых случаях требуется консультация отоневролога для установления качества слуха.
Основываясь на данных диагностических исследований, врач определяет предварительный диагноз. Проведение МРТ или КТ необходимо для подтверждения установленной патологии.
Магнитно-резонансная и компьютерная томография
Позволяют определить опухоль, размер которой не менее 3 мм. Данный метод диагностического исследования помогает установить точное местоположение образования.
Изображение, которое выводится на монитор во время проведения процедуры, полное и информативное. Для диагностирования стволовой опухоли самым эффективным методом считается МРТ с использованием контраста.
Краниография
С помощью рентгенографии черепа можно выявить изменения в костных тканях, к примеру, истончение, расширение просветов, нарушения в структуре или увеличение костного вещества. Краниография применяется в случаях, когда компьютерная томография по определенным причинам недоступна.
Энцефалография
С ее помощью можно увидеть изменения, которые происходят в функциях различных отделах мозга. Это устанавливается по ритмичности электрической активности. Их регистрируют с помощью специальных электродов, которые прикладывают к голове и подсоединяют к аппарату. Изменения потенциалов мозга выводятся на бумагу или монитор в виде кривой.
Эхоэнцефалоскопия
Является ультразвуковым методом диагностического исследования. Сигнал, посылаемый в головной мозг, отражает его структуру, что регистрируется специальными датчиками. О смещении положения срединных структур мозга говорят отклонения показателей от нормы.
Радиоизотопное сканирование
Способ диагностики основан на возможности здоровой и травмированной ткани поглощать радиацию. В вену вводят радиоактивное вещество, а затем проводят сканирование в двух проекциях. В некоторых случаях их может быть больше.
Данный метод является безопасным, так как применяют незначительные дозы с небольшим периодом распада. Диагностика будет неинформативной при наличии доброкачественного образования.
Ангиография
В сосудистое русло вводят специальное контрастное вещество. Последующее сканирование дает информацию о состоянии капиллярной, венозной и артериальной системе головного мозга. Расположение новообразования определяется по отклонению кровотока.
Биопсия при стволовой опухоли мозга не назначается. Гистологический вид устанавливается по данным диагностики в зависимости от месторасположения, клинических проявлений и возраста пациента.
Методы лечения
Методов, которые помогут полностью избавиться от заболевания, на сегодняшний момент не существует. Современные способы лечения позволяют продлить жизнь пациента и облегчить симптомы.
Оперативное вмешательство
Направлено на удаление новообразования, при этом хирург во время операции старается сохранить как можно больше здоровой ткани. Хирургическая операция проводится не во всех случаях и возможна только после краниотомии, которая необходима для оформления отверстий в определенном месте для получения доступа к образованию.
Операция не проводится в случаях, когда новообразование распространяется на жизненно важные стволовые центры головного мозга. Успешно проведенной операцией считается даже та процедypa, после которой утрачиваются некоторые двигательные функции. У детей могут развиваться кисты или появляться отек.
Лучевая терапия
Процедypa проводится в случаях, когда оперативное вмешательство противопоказано. Также лучевой метод терапии не проводится детям до трех лет, так как существует большая вероятность развитие физической и интеллектуальной усталости.
Процедуру проводят с помощью специальных установок, которые воздействуют на новообразование под различными углами. Предварительно проводится исследование с целью установления точного расположения опухоли.
Химиотерапия
Показана для пациентов с установленной злокачественной опухолью ствола головного мозга. Для этого применяют лекарственные средства, оказывающие негативное воздействие на новообразование и вызывающие минимум побочных действий. Химиотерапия может проводиться для лечения детей в возрасте до трех лет.
Большая часть используемых препаратов вводятся внутривенно с помощью капельниц или инъекций. Химиотерапию проводят курсами.
Последствия и осложнения
Опухоль ствола головного мозга является опасным заболеванием, при котором новообразование оказывает негативное воздействие на многие системы организма, нарушая их функционирование. К последствиям заболевания относятся:
- Преобразование опухоли в злокачественное образование.
- Полная или частичная утрата двигательной активности.
- Снижение качества слуха.
- Нарушения зрения.
- Косоглазие.
- Асимметрия лица.
- Изменения походки.
Доброкачественная опухоль ствола головного мозга может развиваться в течение 10 лет, но в большинстве случаев преобразовывается в злокачественную. Она хаpaктеризуется быстрым развитием, что впоследствии приводит к летальному исходу.
Чаще всего диагностируется злокачественное новообразование. Смерть наступает в течение нескольких лет или месяцев после начала развития.




