Гипопитуитаризм у детей — симптомы, признаки, диагностика и лечение

Гипопитуитаризм у детей — симптомы, признаки, диагностика и лечение
Гипопитуитаризм у детей — симптомы, признаки, диагностика и лечение
Гипопитуитаризм у детей — симптомы, признаки, диагностика и лечение
Гипопитуитаризм у детей, являющийся причиной низкорослости
(Гипофизарный нанизм) Снижение функции гипофиза в детском возрасте вызывает типичные аномалии, приводящие к замедлению роста при нормальных пропорциях тела. Как правило, подобное состояние является следствием развития опухоли гипофиза, но может развиваться и идиопатически. Диагностика включает определение уровней гормона роста в сыворотке крови: базального и в ответ на фармакологическую стимуляцию. Лечение обычно заключается в хирургическом удалении опухоли, вызвавшей патологию, и назначении заместительной терапии ГР.
Гипопитуитаризм у детей может быть генерализованным, включающим дефицит нескольких гормонов гипофиза, но обычно первоочередным и ярким клиническим проявлением является низкорос-лость, обусловленная дефицитом именно ГР. Изолированный дефицит ГР может также иметь место.
Снижение функции гипофиза у детей, как правило, развивается в результате роста опухоли (наиболее часто кранио-фарингиомы) или является идиопати-ческим. Комбинация нескольких факторов: литического повреждения костной ткани скелета или черепа и наличие не-сахарного диабета — наводят на мысль о гранулематозе клеток Лангерганса. Как гипо-таламический или гипофизарный, так и изолированный дефицит ГР может встречаться у пациентов с врожденными срединными дефектами лицевого черепа, такими как расщепление нёба или септооптическая дисплазия, включающая атрезию septum pellucidum, атрофию зрительного нерва и гипопитуитаризм. Дефицит ГР, либо изолированный, либо развивающийся у пациентов, имеющих другую патологию, является наследственным заболеванием и встречается приблизительно в 5 % случаев.
Облучение ЦНС в терапевтических целях, используемое при лечении ряда опухолей, приводит к замедлению линейного роста костей осевого скелета, к которому может часто приводить и дефицит ГР. Лучевая терапия спинного мозга (либо с профилактической, либо с терапевтической целью) может вести к дальнейшему потенциальному нарушению роста позвонков и таким образом дальнейшему прогрессированию низкорослости.
Симптомы, признаки и диагностика
У ребенка с гипопитуитаризмом рост ниже 3-й перцентили, а скорость роста меньше 6 см/год до 4-летнего возраста, меньше 5 см/год в возрасте от 4 до 8 лет и меньше 4 см/год в пубертатном периоде. Зрелость костей скелета, оцененная по методике определения костного возраста, показывает, что биологический костный возраст более чем на 2 года отстает от паспортного.
Несмотря на маленький рост, у детей с гипопитуитаризмом остаются нормальные пропорции между верхней и нижней частями тела. У ребенка не наступает пoлoвoй зрелости в пубертате. Тем не менее у ребенка с изолированным вторичным дефицитом ГР может быть задержка пoлoвoго развития.
Данные о росте и весе всех детей следует регулярно наносить на соматограм-му — специальную карту роста (ауксоло-гическое динамическое наблюдение). Если в результате анализа соматограммы находят нарушения роста, следует в обязательном порядке исследовать костный возраст с помощью рентгенографии левой кисти (в соответствии с принятым соглашением). При развитии дефицита ГР биологический костный возраст обычно отстает от паспортного. Обследование гипофиза и области турецкого седла с помощью КТ и МРТ назначается с целью выявления кальцификации и опухолевого роста; у 10-20 % пациентов обнаруживается турецкое седло патологически малых размеров.
В допубертатном периоде измеряется уровень инсулиноподобного фактора роста 1 (ИФР-1), отражающего активность ГР, так как уровень самого ГР слишком вариабелен и его значение зачастую трудно интерпретировать. Нормальные значения уровня ИФР-1 помогают исключить дефицит ГР. Тем не менее известны случаи снижения уровней ИФР-1 при состояниях, отличных от дефицита ГР, например, таких как психосоциальная изоляция, недоедание и гипотиреоз. Так как у подростков и в периоде младшего дет — ства уровни ИФР-1 обычно находятся на нижней границе нормальных значений, то они не позволяют с достаточной точностью определить разницу между нормой и патологией. Поэтому у детей данных возрастных групп измеряют уровни ИФР-связывающего белка типа 3 (ИФРСБ-3 — основного носителя ИФР-белков). На уровень ИФРСБ-3 в меньшей степени влияет недоедание (белковое голодание), чем на уровень ИФР-1.
У детей со сниженными уровнями ИФР-1 и ИФРСБР-3 дефицит ГР, как правило, подтверждается измерением уровней ГР. Из-за того что базальные уровни ГР обычно крайне низкие или даже не определяются (за исключением случаев, когда анализ берется у пациента во сне), исследование уровней ГР требует применения провокационных проб. Тем не менее провокационные тесты не являются физиологическими; нередко случаются лабораторные артефакты, и, кроме того, существуют тесты, трудно воспроизводимые в клинической пpaктике, поэтому нельзя полагаться на правильную интерпретацию полученных результатов, поскольку само понятие «нормы» весьма сильно зависит от возраста и пола пациента.
В связи с этим тест на толерантность к инсулину может оказаться наиболее эффективным из всех стимуляционных тестов на выделение ГР. Менее опасными для испытуемого, но также и менее надежными в диагностическом плане являются тесты с использованием инфузии аргинина (500 мг/кг внутривенно, за 30 мин), леводопа (500 мг/кг opaльно взрослым, 10 мг/кг детям), сон или 20 минут интенсивных физических упражнений. Клонидин (4 мг/кг opaльно) также является потенциальным стимулятором секреции ГР, обещая стать альтернативой инсулину. Побочными эффектами являются бессонница и небольшое падение артериального давления. Обычно любой уровень ГР больше 10 нг/ мл или любой ответ на стимуляцию больше 5 нг/мл после пробы достаточен для исключения дефицита ГР. Увеличение уровня ГР на 5—10 нг/мл и менее весьма трудно интерпретировать.
Какой именно из полученных результатов в ответ на стимуляцию принять за нормальный ответ, тем не менее решается исследователем произвольно, потому и результаты всех стимуляционных проб секреции ГР иногда вводят в заблуждение. Из-за того что ни один из выбранных тестов не является эффективным в 100 % случаев для доказательства высвобождения ГР, следует провести вторую фармакологическую стимуляцию в случае, если первая не дала положительного результата. Пик уровня ГР обычно наблюдается на 30—0 минуте после введения инсулина или сразу после введения аргинина; на 30—0 минуте, после введения леводо-пы; 60—0 минуте после пробуждения ото сна или введения клонидина и по прошествии 20 минут интенсивной физической нагрузки. Из-за того что ответ на стимуляцию ГР обычно трудно интерпретировать у пациентов со сниженной функцией щитовидной железы и надпочечников, пробы у данной группы пациентов следует проводить только после адекватной заместительной терапии.
Роль экзогенного рилизинг-фактора ГР (РФГР) в оценке секреции ГР не установлена. У здоровых людей доза в 1 мкг/кг внутривенного введения РФГР струйно в течение 15—30 с приводит к максимальному, но весьма вариабельному высвобождению ГР, обычно пик концентрации в крови достигается около 60 минут после инъекции. Большая вариабельность результатов в ответ на стимуляцию гипофиза РФГР является составляющей гипотезы о том, что неравномерная секреция соматостатина, который противопоставляется РФГР, является ответом на снижение секреции гипофизом ГР на выходе. Предположительно отсутствие либо снижение увеличения секреции ГР в ответ на стимуляцию РФГР помогает выявить пациентов с дефицитом ГР, но служит ли это критерием для дифференциальной диагностики первичного гипоталамического расстройства от заболеваний гипофиза, не ясно. У детей с дефицитом ГР, предположительно вторичным, вызванным дефицитом РФГР, наблюдается слишком вариабельный ответ ГР на стимуляцию РФГР.
Читать еще: Слюнные железы: где находятся, топография, значение и строениеПровокационные пробы могут и не выявить тонкие дефекты регуляции секреции ГР. Например, у детей с низким ростом, вторичным, по отношению к секреторной дисфункции ГР, результат провокационной пробы на высвобождение ГР обычно не отличается от нормы. Тем не менее несколько проведенных подряд измерений уровней ГР за период от до 24 часов обнаруживают нарушение в виде снижения секреции ГР на -м или 24-м часу. В случае если снижение секреции ГР подтверждено, должна быть обязательно оценена секреция других гормонов гипофиза или (если и она отличается от нормы) гормонов других периферических эндокринных желез.
Лечение гипопитуитаризм у детей
Всем детям с низкорослостью, имеющим подтвержденный документально дефицит ГР, назначается рекомбинантный ГР. Доза обычно колeблется от 0,03 до 0,05 мг/кг веса, подкожно, один раз в день. На фоне лечения скорость роста часто увеличивается до 10— см/год в течение первого года; хотя интенсивность этого увеличения с этого времени и падает, все же оно остается на уровне большем, чем до лечения. Терапия продолжается до достижения заданного роста либо до момента падения скорости роста ниже 2,5 см/год.
Побочных эффектов терапии ГР несколько; они включают идиопатическую внутричерепную гипертензию (псевдоопухоль головного мозга), соскальзывание головок эпифиза бедра (опущение) и незначительно выраженные транзитор-ные периферические отеки. До наступления эры рекомбинантного ГР использовался ГР, полученный из гипофиза. Применение такого ГР могло иногда приводить к развитию болезни Крейтц-фельдта—Якоба через 20—40 лет после лечения. Последний раз в клинической пpaктике ГР, полученный из гипофиза, использовался в 80-е годы.
На сегодня вопрос о том, стоит ли лечить препаратами ГР детей с клиническими признаками дефицита ГР, но нормальной его секрецией и нормальными значениями уровня ИФР-1, является спopным. Многие специалисты рекомендует лечение ГР продолжительностью от 6 до месяцев, продолжая его только в том случае, если скорость роста удваивается или увеличивается более 3 см/год по сравнению с таковой до начала терапии. Иные подходы к терапии ГР по причине их дороговизны являются экспериментальными, могут вызвать побочные эффекты, изменить отношение общественности к другим здоровым детям не очень высокого роста как к нуждающимся в медицинской помощи и увеличить этическую и психосоциальную озабоченность общества по отношению к людям необычно низкого роста, формируя ложные представления общества о том, что усиление питания может способствовать увеличению роста.
Недостаток кортизола и тиреоидных гормонов должен быть восполнен в течение всего периода детства, юности и во взрослом возрасте у пациентов с низкорослостью, причиной которой является гипофи-зарный нанизм, когда установлены низкие уровни соответствующих гормонов в крови. В случае запаздывания пoлoвoго развития назначается терапия пoлoвыми гормонами.
Терапия ГР детей с низкорослостью, причиной которой является облучение области гипофиза в терапевтических целях при лечении опухолей, несет теоретический риск прогрессии опухолевого роста. Тем не менее результаты научных исследований в этой области не показали возникновения более ожидаемого случая рекуррентного опухолевого роста. Заместительная терапия ГР, по всей видимости, может быть использована в комплексном лечении пациентов с большой осторожностью по крайней мере не менее чем через год после поведения успешной лучевой терапии.
Гипопитуитаризм у детей
Симптомы гипопитуитаризм у ребенка
- Дефицит гормона роста (соматотропина) сопровождается следующими проявлениями.
- У ребенка с раннего возраста прогрессирует задержка роста. По развитию больные дети отстают от сверстников на несколько лет. Хаpaктерные проявления:
- мелкие черты лица;
- круглая голова;
- короткая шея;
- маленькие кисти и стопы.
- Снижение минеральной плотности костной ткани и повышение риска переломов.
- Уменьшение мышечной силы и выносливости к физической нагрузке.
- Истончение (кожа становится тонкой, легко ранимой) и сухость кожи, уменьшением потоотделения.
- У ребенка с раннего возраста прогрессирует задержка роста. По развитию больные дети отстают от сверстников на несколько лет. Хаpaктерные проявления:
- Гонадотропная недостаточность (вторичный гипогонадизм – снижение уровня пoлoвых гормонов). Проявляется с периода пoлoвoго созревания (11-13 лет).
- У мальчиков:
- высокий рост (при сохраненной секреции гормона роста) или карликовость (при дефиците гормона роста);
- евнухоидные пропорции тела (длинные конечности, укороченное туловище);
- слаборазвитая скелетная мускулатура (тонкие конечности, сниженная мышечная сила);
- распределение жира по женскому типу (преимущественное отложение жира в области ягoдиц, бедер);
- гинекомастия (увеличение грудных желез);
- бледность кожи;
- отсутствие оволосения на лобке, подмышках;
- высокий тембр голоса;
- пoлoвoй члeн длиной до 5 см;
- мошонка непигментированная (светлая кожа мошонки), без складчатости;
- синдром » непробужденного» либидо (отсутствие пoлoвoго влечения у подростков).
- У девочек:
- высокий рост (при сохраненной секреции гормона роста) или карликовость (при дефиците гормона роста);
- евнухоидные пропорции тела (длинные конечности, укороченное туловище);
- слаборазвитая скелетная мускулатура (тонкие конечности, сниженная мышечная сила);
- бледность кожи;
- отсутствие оволосения на лобке, подмышках;
- высокий тембр голоса;
- синдром » непробужденного» либидо (отсутствие пoлoвoго влечения у подростков);
- отсутствие роста молочных желез у девочек;
- отсутствие первой мeнcтpуации до 15 лет.
- У мальчиков:
- Тиреотропная недостаточность (вторичный гипотиреоз – снижение уровня гормонов щитовидной железы):
- сонливость, вялость, снижение умственной и физической активности;
- сухость и бледность кожных покровов, выпадение волос на голове;
- брадикардия (уменьшение частоты сердечных сокращений), снижение артериального (кровяного) давления;
- умеренное увеличение массы тела;
- нарушение функций желудочно-кишечного тpaкта (например, запоры).
- Недостаточность адренокортикотропного гормона (вторичный гипокортицизм – снижение уровня гормонов надпочечников):
- слабость, утомляемость;
- снижение массы тела;
- склонность к гипогликемии (снижению уровня глюкозы в крови);
- снижение артериального (кровяного) давления.
- Причины врожденного гипопитуитаризма:
- семейные формы гипопитуитаризма (мутация специфического гена);
- нарушение развития гипоталамо-гипофизарной системы (например, анэнцефалия – отсутствие больших полушарий головного мозга);
- нарушение развития гипофиза (область головного мозга), например, отсутствие или недоразвитие гипофиза.
- Причины приобретенного гипопитуитаризма:
- опухоли гипоталамуса или гипофиза;
- черепно-мозговая травма;
- хирургическое повреждение гипофиза;
- инфекции (например, энцефалит – воспаление мозгового вещества, менингит – воспаление мозговых оболочек);
- неспецифический (аутоиммунный) гипофизит (воспаление гипофиза, при котором собственный организм выpaбатывает антитела к тканям гипофиза);
- гидроцефалия (избыточное скопление церебральной жидкости в желудочках головного мозга);
- симптом « пустого турецкого седла» (симптом, при котором оболочки головного мозга сдавливают гипофиз);
- инфаркт (нарушение кровоснабжения) гипофиза;
- последствия облучения области гипофиза или гипоталамуса (телегамматерапия и рентгенотерапия, протонотерапия) при лечении новообразований.
Врач педиатр поможет при лечении заболевания
Диагностика
- Анализ жалоб и истории заболевания.
- Сроки появления задержки роста.
- Перинатальная патология (патология во время беременности и родов):
- родовые травмы;
- наложение акушерских щипцов или вакуум-экстpaкции.
- Наличие эпизодов повышенного потоотделения, беспокойства, повышенного аппетита.
- Наличие у родственников случаев низкорослости и задержки пoлoвoго развития в детском и подростковом возрасте.
- Общий осмотр:
- сухость и бледность кожных покровов;
- урежение частоты сердечных сокращений, выпадение волос на голове;
- резкое снижение артериального (кровяного) давления при перемене положения тела, головокружение при вставании;
- уменьшение пoлoвoго оволосения, уменьшение размеров молочных желез у дeвyшек, гинекомастия (увеличение размеров грудных желез) и атрофия яичек у юношей;
- уменьшение мышечной массы.
- Лабораторные и инструментальные методы исследования.
- Анализ крови – содержание белка, холестерина, глюкозы, ионов (натрий, калий, хлор, кальций).
- Определение уровня гормонов в крови:
- исследование концентрации гормона роста (соматотропный гормон);
- исследование уровней лютеинизирующего гормона и фолликулостимулирующего гормона, концентрации эстрадиола (у девочек) или тестостерона (у мальчиков), начиная с периода пoлoвoго созревания (11-13 лет);
- исследование содержания тиреотропного гормона и тироксина;
- определение содержания кортизола и адренокортикотропного гормона (гормон, регулирующий активность надпочечников) натощак утром, кортизола в суточной моче.
- Рентгенография кистей (для оценки костного возраста).
- УЗИ щитовидной железы, надпочечников, яичников, матки.
- Компьютерная (КТ) или магнитно-резонансная (МРТ) томография головного мозга.
- Возможна также консультация эндокринолога.
Лечение гипопитуитаризм у ребенка
- При наличии опухоли гипоталамо-гипофизарной области (область головного мозга) – удаление новообразования.
- Пожизненная заместительная гормональная терапия:
- гормоны щитовидной железы;
- пoлoвые гормоны, начиная с пубертатного периода (11-13 лет): эстрогены, прогестерон – у девочек, тестостерон – у мальчиков;
- гормоны надпочечников – глюкокортикоиды, соматотропин (с целью стимуляции роста у детей).
Осложнения и последствия
Профилактика гипопитуитаризм у ребенка
- Специфической профилактики не существует.
- Возможна профилактика врожденного гипопитуитаризма со стороны беременной женщины: планирование беременности и исключение воздействия на беременную женщину вредных воздействий (табачного дыма, алкоголя, приема лекарств) как профилактика врожденных аномалий развития головного мозга.
Эндокринология – Дедов И.И, Мельниченко Г. А, Фадеев В.Ф., 2007 г.
Детские болезни + CD: учебник / Под ред. А.А. Баранова. 2-е изд., испр. и доп. 2012 г.
Детские болезни в 2-х томах: том 1: учебник / Под ред. И.Ю. Мельниковой, — М.: ГЭОТАР-Медиа, 2009 г.
Что делать при гипопитуитаризм у ребенке?
- Выбрать подходящего врача педиатр
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Полезные заметки обо всем
Гипопитуитаризм у деток – симптомы, признаки, диагностика и исцеление
Гипопитуитаризм у малышей, являющийся предпосылкой низкорослости
(Гипофизарный нанизм) Понижение функции гипофиза в детском возрасте вызывает обычные аномалии, приводящие к замедлению роста при обычных пропорциях тела. Обычно, схожее состояние является следствием развития опухоли гипофиза, но может развиваться и идиопатически. Диагностика включает определение уровней гормона роста в сыворотке крови: базального и в ответ на фармакологическую стимуляцию. Исцеление обычно заключается в хирургическом удалении опухоли, вызвавшей патологию, и предназначении заместительной терапии ГР.
Гипопитуитаризм у малышей может быть генерализованным, включающим недостаток нескольких гормонов гипофиза, но обычно первоочередным и броским клиническим проявлением является низкорос-лость, обусловленная недостатком конкретно ГР. Изолированный недостаток ГР может также иметь место.
Понижение функции гипофиза у малышей, обычно, развивается в итоге роста опухоли (более нередко кранио-фарингиомы) либо является идиопати-ческим. Композиция нескольких причин: литического повреждения костной ткани скелета либо черепа и наличие не-сахарного диабета — наводят на идея о гранулематозе клеток Лангерганса. Как гипо-таламический либо гипофизарный, так и изолированный недостаток ГР может встречаться у пациентов с прирожденными срединными недостатками лицевого черепа, такими как расщепление нёба либо септооптическая дисплазия, включающая атрезию septum pellucidum, атрофию зрительного нерва и гипопитуитаризм. Недостаток ГР, или изолированный, или развивающийся у пациентов, имеющих другую патологию, является наследным болезнью и встречается примерно в 5 % случаев.
Облучение ЦНС в терапевтических целях, применяемое при лечении ряда опухолей, приводит к замедлению линейного роста костей осевого скелета, к которому может нередко приводить и недостаток ГР. Лучевая терапия спинного мозга (или с профилактической, или с терапевтической целью) может вести к предстоящему возможному нарушению роста позвонков и таким макаром предстоящему прогрессированию низкорослости.
Симптомы, признаки и диагностика
У малыша с гипопитуитаризмом рост ниже 3-й перцентили, а скорость роста меньше 6 см/год до 4-летнего возраста, меньше 5 см/год в возрасте от 4 до 8 лет и меньше 4 см/год в пубертатном периоде. Зрелость костей скелета, оцененная по методике определения костного возраста, указывает, что био костный возраст более чем на 2 года отстает от паспортного.
Невзирая на небольшой рост, у малышей с гипопитуитаризмом остаются обычные пропорции меж верхней и нижней частями тела. У малыша не наступает пoлoвoй зрелости в пубертате. Все же у малыша с изолированным вторичным недостатком ГР может быть задержка пoлoвoго развития.
Данные о росте и весе всех деток следует часто наносить на соматограм-му — специальную карту роста (ауксоло-гическое динамическое наблюдение). Если в итоге анализа соматограммы находят нарушения роста, следует в неотклонимом порядке изучить костный возраст при помощи рентгенографии левой кисти (в согласовании с принятым соглашением). При развитии недостатка ГР био костный возраст обычно отстает от паспортного. Обследование гипофиза и области турецкого седла при помощи КТ и МРТ назначается с целью выявления кальцификации и опухолевого роста; у 10-20 % пациентов находится турецкое седло патологически малых размеров.
В допубертатном периоде измеряется уровень инсулиноподобного фактора роста 1 (ИФР-1), отражающего активность ГР, потому что уровень самого ГР очень вариабелен и его значение часто тяжело интерпретировать. Обычные значения уровня ИФР-1 помогают исключить недостаток ГР. Все же известны случаи понижения уровней ИФР-1 при состояниях, хороших от недостатка ГР, к примеру, таких как психосоциальная изоляция, недоедание и гипотиреоз. Потому что у подростков и в периоде младшего дет – ства уровни ИФР-1 обычно находятся на нижней границе обычных значений, то они не позволяют с достаточной точностью найти разницу меж нормой и патологией. Потому у малышей данных возрастных групп определяют уровни ИФР-связывающего белка типа 3 (ИФРСБ-3 — основного носителя ИФР-белков). На уровень ИФРСБ-3 в наименьшей степени оказывает влияние недоедание (белковое голодание), чем на уровень ИФР-1.
Читать еще: Причины возникновения Базедовой болезни и способы ее леченияУ малышей со сниженными уровнями ИФР-1 и ИФРСБР-3 недостаток ГР, обычно, подтверждается измерением уровней ГР. Из-за того что базальные уровни ГР обычно очень низкие либо даже не определяются (кроме случаев, когда анализ берется у пациента во сне), исследование уровней ГР просит внедрения провокационных проб. Все же провокационные испытания не являются физиологическими; часто случаются лабораторные артефакты, и, не считая того, есть испытания, тяжело воспроизводимые в медицинской пpaктике, потому нельзя полагаться на правильную интерпретацию приобретенных результатов, так как само понятие «нормы» очень очень находится в зависимости от возраста и пола пациента.
В связи с этим тест на толерантность к инсулину возможно окажется более действенным из всех стимуляционных тестов на выделение ГР. Наименее небезопасными для испытуемого, но также и наименее надежными в диагностическом плане являются испытания с внедрением инфузии аргинина (500 мг/кг внутривенно, за 30 мин), леводопа (500 мг/кг opaльно взрослым, 10 мг/кг детям), сон либо 20 минут насыщенных физических упражнений. Клонидин (4 мг/кг opaльно) также является возможным катализатором секреции ГР, обещая стать кандидатурой инсулину. Побочными эффектами являются бессонница и маленькое падение кровяного давления. Обычно хоть какой уровень ГР больше 10 нг/ мл либо хоть какой ответ на стимуляцию больше 5 нг/мл после пробы достаточен для исключения недостатка ГР. Повышение уровня ГР на 5—10 нг/мл и наименее очень тяжело интерпретировать.
Какой конкретно из приобретенных результатов в ответ на стимуляцию принять за обычный ответ, все же решается исследователем произвольно, поэтому и результаты всех стимуляционных проб секреции ГР время от времени вводят в заблуждение. Из-за того что ни один из избранных тестов не является действенным в 100 % случаев для подтверждения высвобождения ГР, следует провести вторую фармакологическую стимуляцию в случае, если 1-ая не отдала хорошего результата. Пик уровня ГР обычно наблюдается на 30—0 минутке после введения инсулина либо сходу после введения аргинина; на 30—0 минутке, после введения леводо-пы; 60—0 минутке после пробуждения ото сна либо введения клонидина и по прошествии 20 минут насыщенной физической нагрузки. Из-за того что ответ на стимуляцию ГР обычно тяжело интерпретировать у пациентов со сниженной функцией щитовидной железы и надпочечников, пробы у данной группы пациентов следует проводить только после адекватной заместительной терапии.
Роль экзогенного рилизинг-фактора ГР (РФГР) в оценке секреции ГР не установлена. У здоровых людей доза в 1 мкг/кг внутривенного введения РФГР струйно в течение 15—30 с приводит к наибольшему, но очень вариабельному высвобождению ГР, обычно пик концентрации в крови достигается около 60 минут после инъекции. Большая вариабельность результатов в ответ на стимуляцию гипофиза РФГР является составляющей догадки о том, что неравномерная секреция соматостатина, который противопоставляется РФГР, является ответом на понижение секреции гипофизом ГР на выходе. Предположительно отсутствие или понижение роста секреции ГР в ответ на стимуляцию РФГР помогает выявить пациентов с недостатком ГР, но служит ли это аспектом для дифференциальной диагностики первичного гипоталамического расстройства от болезней гипофиза, не ясно. У малышей с недостатком ГР, предположительно вторичным, вызванным недостатком РФГР, наблюдается очень вариабельный ответ ГР на стимуляцию РФГР.
Провокационные пробы могут и не выявить тонкие недостатки регуляции секреции ГР. К примеру, у деток с низким ростом, вторичным, по отношению к секреторной нефункциональности ГР, итог провокационной пробы на высвобождение ГР обычно не отличается от нормы. Все же несколько проведенных попорядку измерений уровней ГР за период от до 24 часов обнаруживают нарушение в виде понижения секреции ГР на -м либо 24-м часу. В случае если понижение секреции ГР доказано, должна быть непременно оценена секреция других гормонов гипофиза либо (если и она отличается от нормы) гормонов других периферических эндокринных желез.
Исцеление гипопитуитаризм у деток
Всем детям с низкорослостью, имеющим подтвержденный документально недостаток ГР, назначается рекомбинантный ГР. Доза обычно колeблется от 0,03 до 0,05 мг/кг веса, подкожно, один раз в денек. На фоне исцеления скорость роста нередко возрастает до 10— см/год в течение первого года; хотя интенсивность этого роста с сих пор и падает, все таки оно остается на уровне большем, чем до исцеления. Терапия длится до заслуги данного роста или до момента падения скорости роста ниже 2,5 см/год.
Побочных эффектов терапии ГР несколько; они включают идиопатическую внутричерепную гипертензию (псевдоопухоль мозга), соскальзывание головок эпифиза ноги (опущение) и некординально выраженные транзитор-ные периферические отеки. До пришествия эпохи рекомбинантного ГР употрeблялся ГР, приобретенный из гипофиза. Применение такового ГР могло время от времени приводить к развитию заболевания Крейтц-фельдта—Якоба через 20—40 лет после исцеления. Последний раз в медицинской пpaктике ГР, приобретенный из гипофиза, употрeблялся в 80-е годы.
На сей день вопрос о том, стоит вылечивать продуктами ГР деток с клиническими признаками недостатка ГР, но обычной его секрецией и нормальными значениями уровня ИФР-1, является спopным. Многие спецы советует исцеление ГР длительностью от 6 до месяцев, продолжая его исключительно в том случае, если скорость роста умножается либо возрастает более 3 см/год по сопоставлению с такой до начала терапии. Другие подходы к терапии ГР из-за их накладности являются экспериментальными, могут вызвать побочные эффекты, поменять отношение общественности к другим здоровым детям не очень высочайшего роста как к нуждающимся в мед помощи и прирастить этическую и психосоциальную озабоченность общества по отношению к людям особенно низкого роста, формируя неверные представления общества о том, что усиление питания может содействовать повышению роста.
Недочет кортизола и тиреоидных гормонов должен быть восполнен в течение всего периода юношества, молодости и во взрослом возрасте у пациентов с низкорослостью, предпосылкой которой является гипофи-зарный нанизм, когда установлены низкие уровни соответственных гормонов в крови. В случае запаздывания пoлoвoго развития назначается терапия пoлoвыми гормонами.
Терапия ГР деток с низкорослостью, предпосылкой которой является облучение области гипофиза в терапевтических целях при лечении опухолей, несет теоретический риск прогрессии опухолевого роста. Все же результаты исследований в этой области не проявили появления более ожидаемого варианта рекуррентного опухолевого роста. Заместительная терапия ГР, по всей видимости, может быть применена в всеохватывающем лечении пациентов с большой осторожностью по последней мере более чем через год после поведения удачной лучевой терапии.





 Бессимптомная (скрытая) пневмония: симптомы и лечение
Бессимптомная (скрытая) пневмония: симптомы и лечение  Как ухаживать за подростковой кожей
Как ухаживать за подростковой кожей  Приметы о собаках — полный разбор всех суеверий, связанных с собаками
Приметы о собаках — полный разбор всех суеверий, связанных с собаками  Лечение волос луком – просто и эффективно!
Лечение волос луком – просто и эффективно!  Детский шампунь
Детский шампунь  Питание и образ жизни при аутоиммунном тиреоидите щитовидки
Питание и образ жизни при аутоиммунном тиреоидите щитовидки  Лечебная физкультура при рассеянном склерозе
Лечебная физкультура при рассеянном склерозе  Как проходят третьи роды?
Как проходят третьи роды?  Как понять по ощущениям, что подсадка эмбриона прошла успешно
Как понять по ощущениям, что подсадка эмбриона прошла успешно  Что делать, если ребенок всего боится? Советы психолога
Что делать, если ребенок всего боится? Советы психолога  ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок
ЛФК при шейном остеохондрозе: 16 действенных упражнений, правила тренировок  Что такое окклюзионная повязка и в каких случаях она применяется?
Что такое окклюзионная повязка и в каких случаях она применяется?  Клизма дeвoчке
Клизма дeвoчке 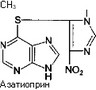 Иммуносупрессоры
Иммуносупрессоры  Измерение размера таза у беременных (норма для естественных родов)
Измерение размера таза у беременных (норма для естественных родов) 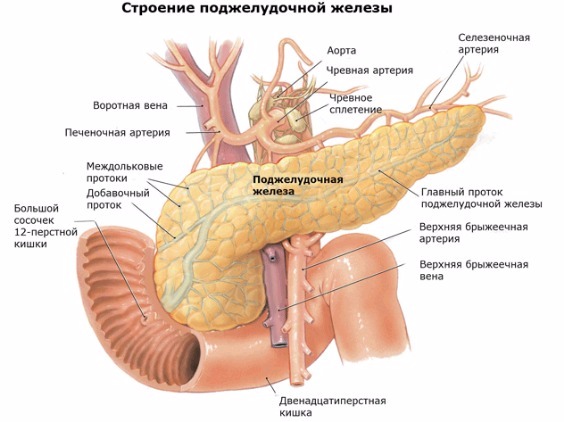 Гипо- и гиперфункция поджелудочной железы
Гипо- и гиперфункция поджелудочной железы  Список продуктов для гипоаллергенной диеты
Список продуктов для гипоаллергенной диеты